Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL CASE OF A PATIENT WITH POSTERIOR SCLERITIS
Введение
Задний склерит относится к потенциально угрожающим для зрения состояниям в связи с развитием целого ряда осложнений, а также характеризуется сложностью диагностики, требует длительной противовоспалительной терапии и зачастую мультидисциплинарного подхода в лечении.
Воспалительные заболевания склеры являются важной проблемой в офтальмологии: по данным статистических исследований, патология роговицы и склеры регистрируется в 30% случаев [1]. Учитывая данные научной литературы, заболеваемость склеритом составляет 1,7–5,2 чел. на 100 тыс. населения [2]. Общеизвестно, что склерит обуславливает значительную угрозу для зрения из-за риска развития тяжелых осложнений и, как правило, представляет собой тяжелый болезненный воспалительный процесс, локализующийся в склере, который может поражать роговицу, прилегающую эписклеру и нижележащую сетчатку [3]. По данным Kumar et al. (2018), задний склерит встречается у женщин в 55,6%, средний возраст пациентов составляет 41,2±10,06 лет [4]. Наиболее часто наблюдается односторонний (88,9%) и рецидивирующий (40%) процесс, в 15% отмечено сочетание переднего и заднего склерита, возможно вовлечение в воспаление экстраокулярных мышц [2, 4, 5].
Согласно данным L. Perray et al. (2023), воспалительное поражение склеры в 40–50% вызвано основным заболеванием: в 25–35% аутоиммунной причиной, в 5–10% –инфекционной [6]. Известно, что задний склерит часто ассоциирован с системными заболеваниями (ревматоидным артритом, системной красной волчанкой, узелковым периартериитом, синдромом Шегрена, гранулематозом Вегенера, подагрой, атопическим дерматитом и др.) [7–9]. Ревматоидный артрит и системные васкулиты, в частности АНЦА-ассоциированные васкулиты, относят к одним из главных причин развития склерита [6]. По сведениям E. Héron et al. (2017), аутоиммунный процесс в склере в 8% случаев развивается на фоне ревматоидного артрита и системных васкулитов, реже встречается при воспалительных заболеваниях кишечника и системной красной волчанке [7]. К состояниям, имитирующим аутоиммунный склерит, некоторые авторы относят инфекции и новообразования [10, 11]. В работе A. Nevares et al. (2020) есть описание о связи склерита с IgG4-ассоциированным заболеванием [11]. Этиологическим фактором воспалительной патологии в склере в ряде случаев является инфекционный процесс (туберкулез, сифилис, вирус опоясывающего и простого герпеса и др.) [7, 12, 13]. Инфекционный склерит, по мнению некоторых авторов, в основном имеет герпетическое происхождение. По данным M.K. Shields et al. (2024), встречается склерит, вызываемый бактериями вида Treponema pallidum, при котором в 92,9% наблюдается передний склерит [13]. Примерно в 25% случаев при инфекционном склерите отмечается сопутствующая инфекция вирусом иммунодефицита человека [7, 12, 13]. Наиболее распространенным возбудителем инфекционного некротизирующего склерита, по мнению P. Dutta Majumder et al. (2024), являются бактерии рода Pseudomonas, а одним из частых факторов риска заболевания авторы выделяют хирургическое вмешательство [14].
Воспалительный процесс в склере может развиваться и без сопутствующей патологии. По информации некоторых авторов, значительная часть случаев склерита возникает как изолированное заболевание [10]. Также возникновение склерита может предшествовать диагностике системного аутоиммунного заболевания, в частности системного васкулита [11]. В 38,7% задний склерит является первым проявлением системной патологии [2, 5, 9].
Согласно данным научных руководств, аллергический фактор играет значительную роль в развитии заболевания, по характеру воспаления склерит вызывает гранулематозный процесс, сопровождается отеком и клеточной инфильтрацией всех слоев склеры [1]. Гистологические проявления воспалительного процесса в склере, учитывая сведения M. Hankins et al. (2019), были разделены на три группы по типу воспалительного процесса: аутоиммунный склерит, характеризующийся сочетанием хронического гранулематозного воспаления, некроза и васкулита; инфекционный склерит – проявлением острого воспаления и некроза; и идиопатический склерит – картиной хронического неспецифического воспаления и различной степенью фиброза [10].
Тяжесть патологии склеры вызвана развитием целого ряда осложнений: кератит, увеит, катаракта, глаукома, экссудативная отслойка сетчатки, неврит зрительного нерва, склеро-, кератомаляция, перфорация склеры, эпиретинальная мембрана, эндофтальмит, панофтальмит [2, 5, 15].
Основным направлением в лечении задних склеритов является системная и локальная противовоспалительная терапия, включающая в себя назначение топических нестероидных противовоспалительных средств и глюкокортикостероидов, иммунодепрессантов, по показаниям – применение генно-инженерных биологических средств [16, 17]. При выявлении инфекционного агента применяются противоинфекционные препараты [18–20]. Лечение проводится под контролем смежных специалистов (терапевт, ревматолог, пульмонолог, дерматовенеролог, оториноларинголог, инфекционист и др.) [1, 2, 9].
Задний склерит является редкой и серьезной патологией. Сложность диагностики связана с отсутствием изменений в переднем отрезке глазного яблока и частым сочетанием с миозитом, невритом зрительного нерва, макулярным отеком, а также с низкой распространенностью заболевания и редкой манифестацией без системного поражения.
Цель исследования – представить клинический случай пациентки с задним склеритом.
Материал и методы исследования
Пациентке было проведено стандартное офтальмологическое обследование (визометрия (EUCARIS TSCP-700 (TOPCON, Япония)); авторефрактометрия (HUMPHRY, США); тонометрия по Маклакову грузом 10 г; кинетическая сферопериметрия (КРМ (Carl Zeiss, Германия)); биомикроофтальмоскопия (TAKAGI, Япония и бесконтактная линза OcularMaxField 78 Дптр)); оптическая когерентная томография макулярной зоны (ОКТ) (RTVue-100 (Optovue, США)), ультразвуковое исследование (УЗИ) (EllexEyeCubed (Австралия)). С целью исключения инфекционного характера склерита проводилось исследование сыворотки крови на инфекции методом ПЦР и иммуноферментного анализа (ИФА): CMV, EBV, HSV-1,2, HZV, токсокары, токсоплазмы, хламидии. А также использовались общеклинические методы исследования (общий развернутый анализ крови, определение глюкозы крови, биохимический анализ крови, исследование крови на маркеры HBV, HCV, ВИЧ, сифилис, общий анализ мочи, ЭКГ, ФЛГ), консультации специалистов другого профиля (терапевта, ревматолога, эндокринолога, стоматолога, оториноларинголога).
Результаты исследования и их обсуждение
Клинический случай
Пациентка Т., 57 лет, обратилась в Новосибирский филиал ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» имени академика С.Н. Фёдорова» Минздрава России с жалобами на снижение остроты зрения, боль, усиливающуюся при движении глаз, светобоязнь и покраснение правого глаза, которые возникли в течение двух месяцев. Из анамнеза известно, что пациентке проведено лечение по месту жительства с диагнозом серозно-пластический иридоциклит без значимой положительной динамики. Через 2 недели после терапии отмечалось повторное ухудшение в виде усиления болевого синдрома, спустя 3 недели пациентка обратилась в Новосибирский филиал «МНТК «Микрохирургия глаза». Из сопутствующих заболеваний выявлен инсулиннезависимый сахарный диабет в течение пяти лет, деформирующий остеоартроз.
При осмотре имела место смешанная инъекция глазного яблока, острота зрения правого глаза составляла 0,2 (рис.1, А). На глазном дне были выявлены множественные складки хориоидеи, умеренный перипапиллярный отек, отсутствие фовеолярного рефлекса (рис.1, Б). По данным ОКТ макулярной области отмечалась отслойка нейроэпителия, наличие волнообразной линии пигментного эпителия сетчатки над складками хориоидеи, толщина хориоидеи – 380 мкм (рис.1, В). При УЗИ в ретробульбарном пространстве наблюдалась гипоэхогенная тень Т-образной формы (скопление жидкости в заднем эписклеральном пространстве с распространением вокруг ДЗН), утолщение оболочек глазного яблока (склеры, сосудистой оболочки и сетчатки) до 2,5 мм, гипоэхогенное помутнение в стекловидном теле (рис.1, Г).
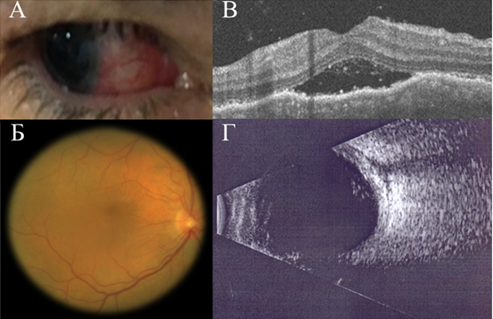
Рис.1. А. Биомикроскопия правого глаза пациентки Т., 57 лет, с задним склеритом. Смешанная инъекция глазного яблока.
Б. Фотография глазного дна правого глаза пациентки Т., 57 лет, с задним склеритом. Множественные складки хориоидеи, умеренный перипапиллярный отек, отсутствие фовеолярного рефлекса.
В. Данные ОКТ макулярной области правого глаза пациентки Т., 57 лет, с задним склеритом. Отслойка нейроэпителия, наличие волнообразной линии пигментного эпителия сетчатки над складками хориоидеи, толщина хориоидеи – 380 мкм.
Г. Данные УЗИ правого глаза пациентки Т., 57 лет, с задним склеритом. Гипоэхогенная тень Т-образной формы в ретробульбарном пространстве, утолщение оболочек глазного яблока до 2,5 мм, гипоэхогенное помутнение стекловидного тела.
Примечание: составлен авторами по результатам данного исследования
В результате проведенного общеклинического обследования инфекционный возбудитель не обнаружен, системной патологии не выявлено. В лечении использовалось периокулярное введение бетаметазона динатрия фосфата в область пораженного глаза с временным эффектом, пероральное применение преднизолона 1,0 мг/кг/сут, нимесулида 200 мг/сут, в инстилляциях непафенак 3 р/д в правый глаз.
Через 1 месяц была зафиксирована положительная динамика в виде повышения остроты зрения до 0,4, уменьшения светобоязни и болевых ощущений. При осмотре обнаружено уменьшение инъекции глазного яблока, резорбция перипапиллярного отека, с сохранением единичной складчатости хориоидеи (рис.2, А, Б). При УЗИ наблюдалось уменьшение толщины оболочек глазного яблока до 1,8 мм (рис.2, В). Рекомендовано продолжить пероральное применение преднизолона по нисходящей схеме, инстилляции непафенака.
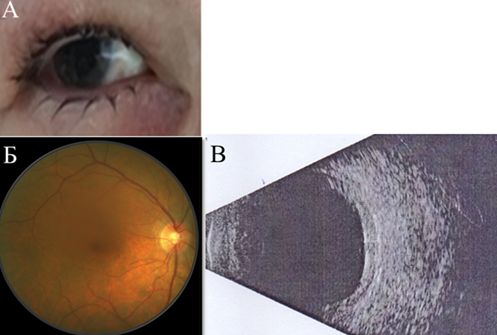
Рис.2. А. Биомикроскопия правого глаза пациентки Т., 57 лет, с задним склеритом. Уменьшение инъекции глазного яблока.
Б. Фотография глазного дна правого глаза пациентки Т., 57 лет, с задним склеритом. Резорбция перипапиллярного отека, с сохранением единичной складчатости хориоидеи.
В. Данные УЗИ правого глаза пациентки Т., 57 лет, с задним склеритом.
Уменьшение интенсивности помутнений стекловидного тела, уменьшение толщины оболочек глазного яблока до 1,8 мм.
Примечание: составлен авторами по результатам данного исследования
Через 2 месяца от момента обращения пациентку периодически беспокоили явления дискомфорта в правом глазу, болевой синдром купирован, острота зрения составила 0,6. Передний отрезок спокоен (рис.3, А). По данным офтальмоскопии, ДЗН с четкими границами, сохранялась умеренная сглаженность фовеолярного рефлекса, складки хориоидеи отсутствовали (рис.3, Б). В задних отделах стекловидного тела по данным УЗИ значительно уменьшилась интенсивность помутнений, в центральных отделах толщина оболочек глазного яблока составила 1,8 мм (рис.3, Г). По данным ОКТ макулярной области, наблюдалась резорбция макулярного отека, полное прилегание нейроэпителия сетчатки, выравнивание контура пигментного эпителия сетчатки, толщина хориоидеи составила 200 мкм (рис.3, В). В лечении продолжена противовоспалительная терапия: пероральное применение преднизолона на поддерживающей дозе, инстилляции непафенака, слезозаместительная терапия.
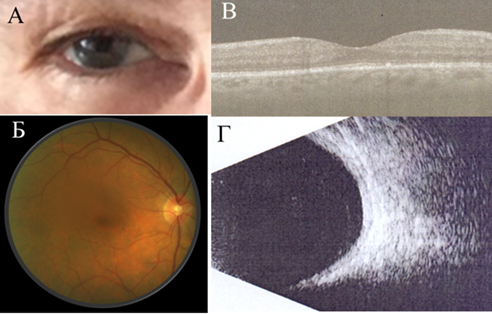
Рис.3. А. Биомикроскопия правого глаза пациентки Т., 57 лет, с задним склеритом. Отсутствие инъекции глазного яблока.
Б. Фотография глазного дна правого глаза пациентки Т., 57 лет, с задним склеритом. ДЗН с четкими границами, сохраняется умеренная сглаженность фовеолярного рефлекса, складки хориоидеи отсутствуют.
В. Данные ОКТ макулярной области правого глаза пациентки Т., 57 лет, с задним склеритом. Резорбция макулярного отека, полное прилегание нейроэпителия сетчатки, выравнивание контура пигментного эпителия сетчатки, толщина хориоидеи 200 мкм.
Г. Данные УЗИ правого глаза пациентки Т., 57 лет, с задним склеритом. Уменьшение интенсивности помутнений стекловидного тела, в центральных отделах толщина оболочек глазного яблока 1,8 мм.
Примечание: составлен авторами по результатам данного исследования
В результате динамического наблюдения и противовоспалительного лечения имела место положительная динамика в течение нескольких месяцев от начала лечения. Наблюдалось отсутствие жалоб на боли и светобоязнь, восстановление остроты зрения до исходных цифр, уменьшение воспалительных явлений в тканях глаза по данным биомикроофтальмоскопии, УЗИ, ОКТ макулярной области.
При отсутствии надлежащей терапии и развитии осложнений воспалительный процесс может приводить к тяжелым последствиям в виде стойкого снижения зрительных функций. Локальная противовоспалительная терапия зачастую бывает недостаточна и способствует частому рецидивированию воспаления. Продленное пероральное назначение глюкокортикостероидов позволяет привести к клиническому выздоровлению и восстановлению зрительных функций при заднем склерите. Ведение таких пациентов требует мультидисциплинарного подхода, регулярного наблюдения и своевременного адекватного лечения.
Заключение
Динамическое наблюдение и проведение противовоспалительной терапии в полном объеме на протяжении нескольких месяцев позволяет улучшить качество жизни пациентов, вследствие повышения остроты зрения, купирования болевых ощущений и уменьшения воспалительных изменений в тканях глаза. Своевременная диагностика заболевания и адекватная лечебная тактика способствуют существенному повышению шансов к выздоровлению.
Conflict of interest
Financing
Библиографическая ссылка
Арбеньева Н.С., Чехова Т.А., Филатова Ю.В., Кашкина Н.Ю., Черепанова Д.Л. КЛИНИЧЕСКИЙ СЛУЧАЙ ПАЦИЕНТКИ С ЗАДНИМ СКЛЕРИТОМ // Современные проблемы науки и образования. 2026. № 3. ;URL: https://science-education.ru/en/article/view?id=34527 (дата обращения: 10.06.2026).
DOI: https://doi.org/10.17513/spno.34527



