Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
JEJUNAL DIVERTICULA AS A SOURCE OF GASTROINTESTINAL BLEEDING – DIAGNOSTIC DIFFICULTIES (CASES SERIES)
Введение
Актуальность своевременной диагностики желудочно-кишечных кровотечений (ЖКК) продолжает оставаться значимой задачей в современной хирургической практике, особенно в случаях редких и атипичных этиологических факторов. Эффективность выявления источников кровотечения в верхних и нижних отделах желудочно-кишечного тракта (ЖКТ) обеспечивается распространенными методами эндоскопического исследования - фиброгастродуоденоскопией (ФГДС) и фиброколоноскопией (ФКС) [1; 2].
Однако тонкая кишка представляет собой значительно менее доступный сегмент для традиционных эндоскопических процедур ввиду особенностей анатомического строения и локализации [2; 3].
Этих больных, составляющих, по данным литературы, 5-7%, многие авторы выделяют в группу тонкокишечных кровотечений, требующих отдельного углубленного изучения [2; 4].
Некоторые авторы [5] вместо обычной эндоскопии верхних отделов желудочно-кишечного тракта (ЖКТ) предлагают в этих случаях проводить так называемую первичную толчковую энтероскопию, т.е. расширенную обзорную ФГДС с использованием более длинного эндоскопа или детского колоноскопа.
Имеются обнадеживающие сообщения об очень высокой эффективности капсульной, одно- и двухбаллонной энтероскопии при диагностике тонкокишечных геморрагий [6-8].
Так, Е. В. Иванова и соавт. показали, что за 10 лет при обследовании 209 больных с подозрением на ЖКК с неизвестным источником его, он был обнаружен в тонкой кишке у 89% пациентов, при этом причинами кровотечений были: 1) сосудистые мальформации – 39,6%; 2) опухоли тонкой кишки – 30,5%; 3) эрозивно-язвенные поражения – 26,6%; 4) дивертикулы Меккеля – 3,3% [6, с. 42]. Это позволило в большинстве случаев остановить кровотечение консервативно, с использованием эндоскопических методов гемостаза [6].
К сожалению, подобные дорогостоящие и достаточно сложные методики далеко не всем доступны, особенно в экстренных ситуациях [9-11].
В ряде случаев самые современные эндоскопические технологии оказываются бессильными при труднодоступных и редких случаях тонкокишечных кровотечений [11; 12].
Масштабное применение современных радиологических диагностических методик, включая традиционную ангиографию с селективным введением контрастного вещества в сосуды различных областей, магнитно-резонансную ангиографию, компьютерную томографию (КТ) с внутривенной контрастной нагрузкой и компьютерно-томографическую ангиографию (КТА), позволило осуществлять оперативную локализацию очагов кровотечений в ситуациях, когда использование стандартных эндоскопических подходов невозможно либо недостаточно информативно [7; 13; 14].
И. К. Боровик и коллеги продемонстрировали высокую диагностическую ценность КТ с внутривенным болюсным усилением на примере клинических случаев пациентов с редко встречающейся патологией - ангиодисплазией тонкой кишки, выступившей источником повторяющихся эпизодов кишечного кровотечения. Ранее проведенные стандартные методы визуализации, такие как ФГДС, ФКС и нативное КТ-исследование, оказались недостаточными для установления причины наблюдаемой клинической картины [13].
Исследователи выделили 3 ключевых ангиографических критерия, подтверждающих диагноз ангиодисплазии кишечника: формирование аномального сосудистого образования в стенке органа, увеличение диаметра основных артерий, обеспечивающих питание поражённой зоны, а также преждевременное заполнение контрастным веществом крупных венозных коллекторов во время артериальной фазы сканирования, обусловленное наличием артериовенозных анастомозов.
Авторы обращают внимание на необходимость использования в процессе исследования алгоритмов MIP и 3D VRT, что повышает точность диагностики [13, с. 102-104].
В. К. Лабутин и соавт. описывают редкое клиническое наблюдение профузного кишечного кровотечения у пациента 83 лет, с тяжелым соматическим фоном, когда ФГДС не обнаружила источника геморрагии в верхних отделах ЖКТ. Мультиспиральная КТ с контрастным усилением позволила обнаружить множественные (8) мешковидные выпячивания стенки кишки округлой формы, заполненные жидкостным содержимым, в проксимальном отделе тощей кишки [15, с. 65]. Самый большой из обнаруженных дивертикулов имел утолщенную стенку, накапливающую контрастное вещество в артериальную и венозную фазы контрастного усиления. По внутренней поверхности стенки кишки имелось гиперденсивное аваскулярное включение (94 HU), расцененное как сгусток крови. Последующая срединная лапаротомия подтвердила наличие сегментарного дивертикулеза, осложненного кровотечением.
По данным зарубежной литературы, специфичность КТ-АГ в обнаружении причины кровотечений ЖКТ составляет 96%, чувствительность – 95%. В выявлении ангиодисплазии специфичность КТ достигает 100%, чувствительность составляет 70% [13, с. 101].
Имеются единичные сообщения о достаточно высокой (около 50%) эффективности использования ядерной медицины для диагностики тонкокишечных кровотечений. Для этого берут около 4 мл крови больного, метят ее технецием 99m, затем в течение 1 часа проводят сканирование брюшной полости пациента, кровотечение обнаруживается по внутри- или внепросветной активности. Сканирование эритроцитов позволяет выявить скорость кровотечения до 0,1 мл/мин., что значительно превышает аналогичные возможности КТ-АГ, эффективной для выявления кровотечения при скорости кровотока 0,5-1,0 мл/мин., т.е. около 1,5 л/сутки [5]. Однако более широкое внедрение этой дорогостоящей и достаточно громоздкой методики тормозится малодоступностью, ограниченной возможностью топической диагностики источника кровотечения, наличием ложноположительных результатов из-за перемещения меченой крови по кишечнику вследствие перистальтики [5].
Дивертикулярная болезнь (ДБ) характеризуется формированием дивертикулов в любых сегментах кишечника, наиболее часто локализуется в ободочной кишке, реже - в тонкой, причем возможно распространение процесса на весь орган. Изолированная форма поражения ограниченного участка тощей кишки отмечается крайне редко [15; 16].
Клиническая картина заболевания отличается стереотипностью проявлений и преимущественно хроническим течением, хотя диагностика может осложняться отсутствием выраженных симптомов, особенно при вовлечении исключительно тонкой кишки, что нередко ведет к диагностическим ошибкам [15; 17]. Основные подходы к выявлению ДБ включают эндоскопические процедуры и рентгенологические методики, среди которых выделяются ирригоскопия и КТ с применением контрастных веществ [15; 16].
ДБ может осложняться дивертикулитом, паракишечным инфильтратом, перфорацией, периколической флегмоной, абсцессом, гнойным и каловым перитонитом, свищами [16]. Кровотечения также могут нередко осложнять течение ДБ [15; 16].
Если ДБ протекает бессимптомно, атипично, при этом дивертикулы с помощью инструментальных методов диагностики в толстой кишке не обнаруживаются, а локализуются только в тощей или подвздошной кишке и являются единичными, обнаружение таких дивертикулов, являющихся источником кровотечения, может представлять очень непростую задачу и нередко приводит к диагностическим ошибкам [15; 17; 18].
Таким образом, в экстренных ситуациях отсутствия единого, общепринятого алгоритма обследования больных с ЖКК неясной этиологии (когда ФГДС и ФКС не обнаруживают источник геморрагии), ограничения возможностей использования капсульной, одно- и двухбаллонной энтероскопии, ядерной медицины, основные надежды возлагаются на современные высокоинформативные лучевые методы диагностики, которые, в свою очередь, также могут иметь ограничения.
Цель исследования: иллюстрация информативности КТ-АГ и классической аортоартериографии при диагностике тонкокишечных кровотечений.
Материалы и методы исследования
Подробно анализируются два случая профузного рецидивирующего кровотечения из одиночного (первый случай) и множественных (второй случай) дивертикулов тощей кишки.
Результаты исследования и их обсуждение
1. Больная Б., 69 лет, поступила 11 декабря 2025 года в хирургическое отделение ОБУЗ «Курская областная многопрофильная клиническая больница» (КОМКБ) с типичной клинической симптоматикой кишечного кровотечения.
С 4 по 11 декабря находилась на лечении в хирургическом отделении одной из центральных районных больниц (ЦРБ), куда была доставлена скорой медицинской помощью с жалобами на общую слабость, головокружение, наличие кала чёрного цвета в течение 1 суток. Клинически отмечались тахикардия (пульс 96 ударов в 1 мин.), умеренная гипотония (АД 90/60 мм рт. ст.). Живот был мягким, безболезненным. При ректальном исследовании – черный кал. Было диагностировано кишечное кровотечение неизвестной этиологии. В анамнезе у пациентки: артериальная гипертония, ишемическая болезнь сердца (ИБС), фибрилляция предсердий, сахарный диабет II типа, острое нарушение мозгового кровообращения (2019 год); перенесла 2 операции: устранение спаечной кишечной непроходимости и эндопротезирование левого коленного сустава.
В ЦРБ проведено следующее обследование. При рентгенологическом обследовании органов брюшной полости свободного газа не обнаружено, петли кишечника умеренно раздуты с единичными горизонтальными уровнями жидкости. При ФГДС выявлены единичные эрозии слизистой оболочки желудка без признаков кровотечения. При ультразвуковом исследовании (УЗИ) обнаружена мочекаменная болезнь без признаков уростаза, в брюшной полости патологии нет. При повторной ФГДС через 3 суток диагностирован хронический гастродуоденит с эрозией антрального отдела и легким дуоденогастральным рефлюксом без признаков желудочно-дуоденального кровотечения. В анализах крови была выраженная анемия: эритроциты – 2,3 млн, гемоглобин – 60 г/л. Скорость оседания эритроцитов 46 мм/ч. В биохимических анализах крови отмечалось: гипопротеинемия (белок 57 г/л), повышение мочевины (19,5 ммоль/л), креатинина (257 мкмоль/л), трансаминаз (АСТ – 147 ЕД/л, АЛТ – 156 ЕД/л), остальные биохимические показатели, в том числе параметры свертывающей системы крови, были в пределах нормы.
В ЦРБ проводилась комплексная консервативная гемостатическая и инфузионная терапия. После стабилизации состояния пациентка была переведена в КОМКБ.
При поступлении в это лечебное учреждение общее состояние пациентки было средней тяжести. В сознании, признаки энцефалопатии. Пульс 100 ударов в 1 мин., АД 110/85 мм рт. ст. Число дыханий 18 в 1 мин. Сатурация - 98%. Живот мягкий, безболезненный. При ректальном исследовании – черный кал. В анализах крови: эритроциты – 1,57 млн, гемоглобин – 47 г/л. В биохимических анализах крови: гипопротеинемия (общий белок – 44,7 г/л, гипергликемия (глюкоза – 11,3 ммоль/л), повышение трансаминаз (АСТ – 186,7 ед./л, АЛТ – 145,6 ед./л), мочевины (30,5 ммоль/л), креатинина (161,5 мкмоль/л).
Предварительный диагноз: острое ЖКК неясного генеза. Постгеморрагическая анемия тяжелой степени.
Было проведено экстренное обследование.
При УЗИ органов брюшной полости и почек обнаружено небольшое увеличение печени, признаки хронического панкреатита, расширение петель тонкой кишки до 25 мм, повышенная пневматизация толстой кишки.
При ФГДС дефектов слизистой оболочки и признаков кровотечения нет. При ФКС источника кровотечения в толстой кишке не обнаружено.
Проводилась стандартная комплексная консервативная терапия: инфузия кристаллоидов и коллоидов, переливание эритроцитарной массы (около 1,0 л) и свежезамороженной плазмы (1,8 л), гемостатики, реолитики.
Состояние больной незначительно улучшилось: пульс 90 ударов в 1 мин., АД 120/80 мм рт. ст.; эритроциты – 1,9 млн, гемоглобин – 64 г/л.
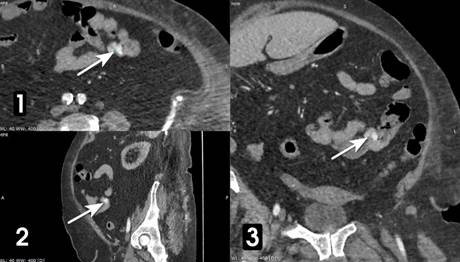 |
Утром 12 декабря больной выполнена КТ с внутривенным контрастированием (рингоскан 350–100,0 мл). В стенке проксимальной части тощей кишки визуализируется гиперваскуляризированное образование 10 х 12 мм с экстравазацией рентгенконтрастного вещества (РКВ) в просвет кишки (рис. 1, 2).
Рис. 1. КТ органов брюшной полости с внутривенным контрастированием больной Б. В начальном отделе тощей кишки обнаружено гиперваскуляризированное образование (стрелка); (1) аксиальная плоскость; реконструкция в сагиттальной (2) и фронтальной (3) плоскостях. Примечание: составлено авторами по результатам данного исследования
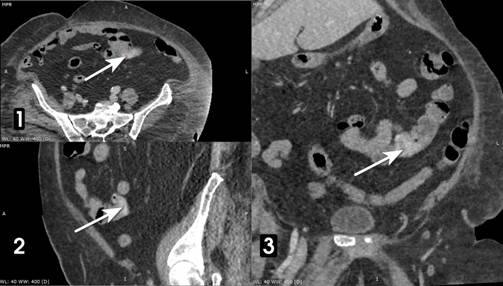 |
Рис. 2. КТ той же больной через 30 сек.
Стрелками показана экстравазация РКВ вещества в просвет тощей кишки. Аксиальная плоскость (1) и реконструкция в сагиттальной (2) и фронтальной (3) плоскостях. Примечание: составлено авторами по результатам данного исследования
Был проведен консилиум с участием хирургов, анестезиологов-реаниматологов и трансфузиолога. Принято решение о необходимости срочной операции для устранения источника длительного и профузного кровотечения.
12.12.25 года была выполнена операция – срединная лапаротомия, резекция участка тощей кишки. После вскрытия брюшной полости выпота не обнаружено. Тонкая кишка в спаечном процессе, почти вся заполнена кровью. Интестинолиз. В 50 см от связки Трейтца в брыжеечном крае тощей кишки обнаружено единичное пульсирующее образование мягко-эластической консистенции размерами до 10 мм. Энтеротомия над ним, обнаружен дивертикул брыжеечного края с узкой шейкой с поступлением из него свежей крови. Выполнена стандартная резекция 15 см тонкой кишки. Других дивертикулов в кишечнике обнаружено не было.
Выписана на 10-е сутки в удовлетворительном состоянии.
При гистологическом исследовании подтверждено наличие дивертикула тонкой кишки с выраженным ангиоматозом подслизистого слоя, отмечается неравномерный гиалиноз стенок сосудов.
Данный случай демонстрирует возможность наличия единичного дивертикула в тощей кишке с наличием в нем источника артериального кровотечения, которое продолжалось в общей сложности более одной недели, периодически, по-видимому, останавливаясь. Консервативная терапия оказалась неэффективной. КТ с внутривенным контрастированием в данном случае выявила источник кровотечения, чему способствовало наличие продолжающейся геморрагии в момент исследования, что бывает не всегда. В противном случае могла бы потребоваться гораздо более инвазивная аортомезентерикография.
2. Второе клиническое наблюдение демонстрирует ограниченные возможности инструментального дооперационного поиска источника рецидивирующего тонкокишечного кровотечения.
Больной Л., 60 лет, поступил в хирургическое отделение КОМКБ 13 июля 2023 года с клиникой кишечного кровотечения. В течение 5 суток находился дома, за медицинской помощью не обращался.
При экстренной ФГДС обнаружен эрозивный дуоденит, данных за кровотечение из верхних отделов ЖКТ нет. При экстренной ФКС источник кровотечения в толстой кишке также не был не выявлен. Назначена соответствующая консервативная терапия.
На следующие сутки, в связи с нарастанием лабораторных признаков анемии (без клинических симптомов продолжающегося кровотечения) проведена повторная ФГДС, не обнаружившая признаков кровотечения.
Выполнена КТ-АГ брюшной аорты и её ветвей с внутривенным контрастированием - данных за патологические изменения, экстравазацию РКВ в исследуемой зоне не получено.
17.07.23 года была выполнена брюшная аортография, целиакография, мезентерикография. Данных за кровотечение, окклюзию сосудов также не получено.
В связи с ухудшением гематологических показателей выполнена экстренная лапаротомия, во время которой в 30 см от связки Трейтца по брыжеечному краю тощей кишки выявлены множественные (до 12) дивертикулы, размерами от 5 до 15 мм, здесь же отмечается геморрагическое содержимое. Выполнена стандартная резекция 100 см тощей кишки с дивертикулами. Выписан в удовлетворительном состоянии на 12-е сутки.
Второй клинический случай иллюстрирует ограниченную возможность диагностики источника кровотечения в тонкой кишке вследствие сегментарного дивертикулеза тощей кишки, несмотря на использование двух современных и высокоинформативных лучевых методов (компьютерная и классическая ангиография). Это можно объяснить очень малым калибром кровоточащего сосуда и отсутствием активного кровотечения в момент выполнения исследования.
Заключение
Таким образом, в настоящее время самыми информативными экстренными методами визуализирующей топической диагностики источника кровотечения из тонкой кишки являются КТ-АГ и классическая аортоартериография. По своей чувствительности эти два метода сопоставимы, при этом несомненным преимуществом первого из них является неинвазивность, а аортоартериография предпочтительнее, когда предполагается не только диагностика, но и одновременно активный гемостаз. Однако оба метода могут оказаться неэффективными, если в момент исследования геморрагия отсутствует или очень незначительная. В этой ситуации, если кровотечение продолжается или рецидивирует, лапаротомия остается окончательным методом топической и нозологической диагностики и лечения.
Conflict of interest
Financing
Библиографическая ссылка
Бондарев Г.А., Пискунов И.С., Горбачёва О.С., Кунаков Д.В. ДИВЕРТИКУЛЫ ТОЩЕЙ КИШКИ КАК ПРИЧИНА КИШЕЧНЫХ КРОВОТЕЧЕНИЙ – ПРОБЛЕМЫ ДИАГНОСТИКИ (СЛУЧАИ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. 2026. № 2. ;URL: https://science-education.ru/en/article/view?id=34473 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.34473



