Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
A CASE OF LATE DIAGNOSIS OF A MALIGNANT STOMACH TUMOR IN A TEENAGE GIRL
Введение. Боли в животе у детей в школьном возрасте, по данным литературы, встречаются в 20% случаев [1]. Такая боль имеет разнообразные причины и включает в себя широкий дифференциальный ряд, в котором на первом месте в 91-95% находятся функциональные расстройства и патология желудочно-кишечного тракта (гастриты, гастродуодениты, язвенная болезнь желудка и т.д.) [2; 3]. Абдоминальный болевой синдром как причина злокачественных новообразований желудочно-кишечного тракта в детском возрасте является крайне редким состоянием, по данным разных отечественных авторов [4-6], встречается лишь в 0,05-0,1% случаев. Отсутствие специфических жалоб, редкость патологии, агрессивное и быстрое течение [7] снижают онкологическую настороженность врачей-педиатров. К сожалению, на данный момент данная патология выявляется на поздней стадии, выживаемость составляет 6-12 месяцев с момента постановки диагноза.
Наиболее часто диагностируемые морфологические типы рака желудка: аденокарцинома без дополнительного уточнения (57,3%), перстневидноклеточный рак (17,2%), реже – гастроинтестинальная стромальная опухоль (6,7%), плоскоклеточный неороговевающий рак (4,1%). Остальные типы опухоли при раке желудка верифицированы реже (0,2–3,0%) [8].
Наиболее агрессивной морфологической формой рака желудка является перстневидноклеточный рак желудка. Скопляющаяся в отдельных клетках слизь оттесняет ядра к периферии клетки, сообщая характер ее перстневидной формы [9]. По данным разных авторов, рак желудка в возрасте до 30 лет встречается крайне редко.
Выявляемость больных раком желудка на поздних стадиях по Российской Федерации составила 48% [10]. А на ранних стадиях выявляемость больных раком желудка по Республике Мордовия составляла 60,1% за 2021 год [11].
Несомненную роль в развитии рака желудка играет образ жизни ребенка: рацион питания, курение, алкоголь, частый прием антибиотиков, НПВС (нестероидные противовоспалительные средства), несоблюдение режима дня, стресс [12]. Однако главную роль риска развития рака желудка отводят CagA- позитивным штаммам H. Pylori [13-15].
В литературе описаны лишь несколько случаев рака желудка у подростков, в связи с чем представляет интерес данный клинический случай.
Цель исследования. Описание клинического случая поздней диагностики злокачественной опухоли у девочки-подростка.
Материалы и методы исследования. Медицинская карта пациента со злокачественной опухолью желудка.
Клинический случай
Девочка А., 2006 г.р. Из анамнеза известно, что ребенок от второй беременности на фоне ОАА (отягощенный акушерско-гинекологический анамнез) вторых родов путем кесарева сечения с массой тела 3270 г, ростом 50 см. Период новорожденности протекал без особенностей, до 1 года была на грудном вскармливании. Вакцинирована по возрасту, согласно национальному календарю профилактических прививок. Из перенесенных заболеваний – острые респираторные вирусные инфекции, лимфоаденопатия. Со слов матери, наследственность по онкологическим заболеваниям не отягощена.
Впервые обратилась в конце августе 2023 года к участковому педиатру и хирургу с жалобами на колющую боль в левой подвздошной области, отсутствие аппетита, задержку стула. Было проведено УЗИ (ультразвуковое исследование) органов брюшной полости, по данным которого в брюшной полости и полости малого таза определялась свободная жидкость. Однако, несмотря на полученный результат, был выставлен диагноз «острый гастрит» и назначена терапия, включающая ингибитор протонной помпы (омепразол) и спазмолитик (дротаверин). Должным образом не была проведена оценка клинического состояния ребенка и не назначены инструментальные методы диагностики при нетипичном течении гастрита. Закономерным итогом явилось сохранение жалоб у девочки на боли в животе, продолжающуюся задержку стула, полное отсутствие аппетита, слабость, апатию, сонливость. Отсутствие верной маршрутизации пациента оттянуло диагностический поиск еще на 2 месяца, по истечении которых ввиду отсутствия эффекта от проводимой терапии, нарастания клинической картины ребенок повторно обратился к участковому педиатру и хирургу по месту жительства и был направлен в дежурную больницу для исключения острой хирургической патологии.
При поступлении - жалобы на отсутствие аппетита, общую слабость, нехватку воздуха без кислородной поддержки. Рост 170 см, вес 67 кг, ИМТ (индекс массы тела) - 23,18. При физикальном обследовании отмечалась бледность кожи, ЧСС – 82 удара в минуту, артериальное давление 120/80 мм рт. ст., SpO2 98-99%. Аускультативно выслушивалось ослабленное везикулярное дыхание в нижних отделах легких, больше слева. Была болезненность при пальпации живота в левой подвздошной области, в паховой области слева. Симптомы раздражения брюшины были отрицательные, при пальпации объемное образование в брюшной полости не определялось. Симптом поколачивания по поясничной области был положительный слева. По результатам УЗИ органов брюшной полости были выявлены признаки утолщения стенок лоханок обеих почек, признаки спленомегалии, в области ворот лимфоузлы размером до 22х15 мм, лимфаденопатии парааортальных лимфатических узлов размером 27х17 мм, реактивных изменений печени и поджелудочной железы; свободная жидкость за маткой, над мочевым пузырем межпетельно, по правому латеральному каналу, поддиафрагмально слева; свободная жидкость в плевральных полостях. На обзорной рентгенографии органов грудной полости выявлен двусторонний экссудативный плеврит. На ЭКГ снижение вольтажа зубцов ЭКГ в левых грудных отведениях. В общем анализе крови выявлен нейтрофильный лейкоцитоз до 9,09х109/л, снижение уровня гемоглобина до 104 г/л, ускорение СОЭ до 44 мм/час. В биохимическом анализе крови - повышение лактата до 3,43 ммоль/л, СРБ до 68,6 мг/л, амилазы до 102,28 Ед/л, липазы до 224.73 Ед/л. В коагулограмме – гипокоагуляция. В анализе мочи – протеинурия до 1 г/л. По тяжести состояния ребенок был госпитализирован в отделение интенсивной терапии. При обследовании по данным КТ брюшной полости (рис. 1) было выявлено увеличение парааортальных лимфатических узлов до 38х14 мм, объемное образование стенки желудка (в области большой кривизны - неравномерное утолщение стенки большой кривизны желудка до 25 мм на протяжении 65 мм, увеличение селезенки в размерах до 123х45х135 мм), асцит, свободная жидкость в полости таза.
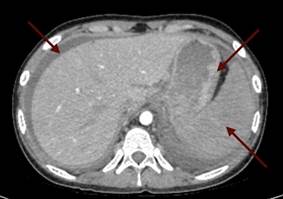
Рис. 1. Компьютерная томограмма органов брюшной полости пациентки с раком желудка: объемное образование стенки желудка (1), свободная жидкость в полости таза (2)
По данным КТ органов грудной клетки – участки компрессии в базальных отделах легких, аденопатии лимфатических узлов надключичной, преваскулярной и верхней правой паратрахеальной групп. Двусторонний экссудативный плеврит. Единичный солидный микроочаг 2,5 мм S6 правого легкого.
По данным ЭФГДС (рис. 2) – в области дна желудка было выявлено образование диаметром 4-5 см, слизистая над ним отечная, гиперемирована, разрыхлена, с многочисленными язвенными дефектами, налетом фибрина, подслизистыми и внутрислизистыми геморрагиями. Слизистая луковицы 12-перстной кишки отечная, гиперимирована. В постбульбарных отделах микрорельеф усилен, точечные лимфоангиоэктазии (симптом манной крупы). Hbp +. Взятый биопсийный материал для гистологического исследования был отправлен в ФГБУ «НМИЦ им. Н.Н. Блохина» Минздрава.
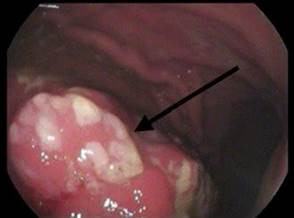
Рис. 2. Эзофагогастродуоденоскопия у пациентки с раком желудка: образование дна желудка (1)
В дальнейшем была проведена МРТ органов малого таза с внутривенным контрастированием (рис. 3а, 3б). Было выявлено большое количество свободной жидкости, по задней поверхности брюшины и в пузырно-маточном углублении справа 2 узловых образования (канцероматоз), увеличенные лимфатические узлы во всех группах. Метастатические поражения костей таза.
С диагностической целью было проведена лапароскопия, биопсия объемного образования большого сальника, пункция костного мозга из крыла левой подвздошной кости. Операционный материал отправлен в НМИЦ ДГОИ им. Дмитрия Рогачева. Результат миелограммы и показатели спинномозговой жидкости патологии не выявили. По результатам иммуно-гистохимического исследования был выявлен перстневидноклеточный рак с экспрессией клетками CK7. Реакции с PDL-1, ALK, Her2 негативны. В связи с нарастанием одышки, накоплением жидкости по данным УЗИ не менее 1 л в правой плевральной полости и до 1950 мл в левой плевральной полости неоднократно выполнялось дренирование правой и левой плевральных полостей.
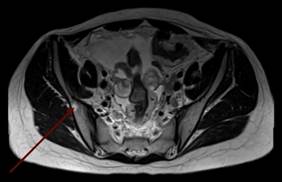
Рис. 3а. Магнитно-резонансная томограмма органов малого таза с внутривенным контрастированием пациентки с раком желудка: метастатические поражения костей таза (1)
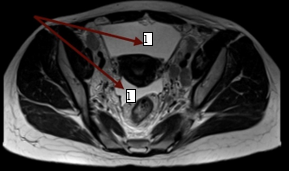
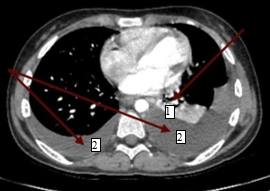
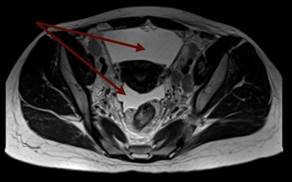
Рис. 3б. Магнитно-резонансная томограмма органов малого таза с внутривенным контрастированием пациентки с раком желудка: скопление свободной жидкости в малом тазу (1)
По результатам обследования выставлен диагноз: «Объемное образование желудка неясного генеза. Метастазы большого сальника. Лимфаденопатия средостения, брюшной полости, забрюшинного пространства. Полисерозит: двусторонний гидроторакс. Асцит».
Было проведено лечение: инфузионная, антибактериальная (амклав, цефипим+сульбактам, амоксициллин), противогрибковая, обезболивающая, антигипертензивная, антисекреторная, эрадикационная, диуретическая, противорвотная, гемостатическая терапия. На фоне лечения состояние ребенка оставалось нестабильным, отмечалось неоднократное ухудшение – снижение сатурации кислорода до 86%, слабость, тошнота, периодически рвота, боли в животе опоясывающего характера с иррадиацией в поясницу, боли в паховой области, отсутствие аппетита, повышение артериального давления до 130/80 мм рт. ст. По решению телемедицинской консультации ребенок был переведен в ФГБУ «Национальный медицинский исследовательский центр онкологии им Н.Н. Блохина» Минздрава, где находился 9 дней. По данным ПЭТ КТ (позитронно-эмиссионной компьютерной томографии) с туморотропными РФП – выявлена опухолевая ткань с гиперметаболической активностью 18F-ФДГ в стенках тела желудка, множественных лимфатических узлах (выше и ниже диафрагмы), по плевре с обеих сторон. Плеврит. Асцит. Выставлен диагноз: «Перстневидноклеточный рак желудка с T3bN3bM1b, метастазы в регионарные, отдаленные лимфоузлы, кости таза. Стадия опухолевого процесса: IV». Была рекомендована полихимиотерапия по месту жительства в рамках клинических рекомендаций RUSSCO по схеме FOLFOX6 с оценкой динамики через 2 блока. В детской больнице был начат 1-й курс полихимиотерапии согласно протоколу FOLFOX 6 – оксалиплатин 85 мг/м2, лейковирин 400 мг/м2, 5-фторурацил 2000 мг/м2 с проведением сопроводительной терапии. После окончания первого курса сохранялось тяжелое состояние за счет диссеминации опухолевого процесса, выраженной интоксикации, хронического болевого синдрома, дыхательной недостаточности I степени на фоне двустороннего плеврита, асцита. Температура тела повысилась до фебрильных значений, присоединился кашель. Аускультативно в лёгких дыхание стало ослабленным в нижних отделах справа и слева, выслушивались разнокалиберные хрипы с двух сторон. На КТ органов грудной клетки (рис. 4) в плевральных полостях отмечалось большое количество неоднородного содержимого, в S4, S5 левого легкого – признаки инфильтративных изменений.
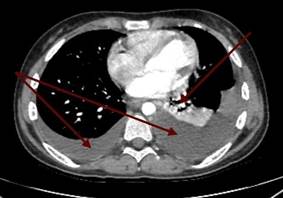
Рис. 4. Компьютерная томограмма органов грудной клетки пациентки с раком желудка: инфильтративные изменения верхней доли левого легкого, более вероятно, воспалительного генеза (1); картина двустороннего гидроторакса (2)
Был назначен ванкомицин, метронидазол, цефтазидим, с заменой на линезолид, амикацин и тиепинам через 5 дней. От проведения 2-го курса полихимиотерапии решено воздержаться. На фоне лечение отмечалось снижение сатурации до 78% на фоне подачи увлажненного кислорода, ребенок переведен на ИВЛ (искусственную вентиляцию легких).
В биохимическом анализе крови регистрировалось нарастание СРБ до 344,04 г/л, прокальцитонина до 82,39 нг/мл, мочевины до 11,23 ммоль/л, повышение РФМК до 10,0 мкг/100 мл. Ввиду крайне тяжелого состояния ребенка, за счет течения основного заболевания, несмотря на активное патогенетическое, симптоматическое лечение, пациентка скончалась.
Заключительный диагноз: «Перстневидноклеточный рак желудка с T3bN3bM1b, метастазы в регионарные, отдаленные лимфоузлы, кости таза. Стадия опухолевого процесса: IV. Осложнения: двусторонний плеврит. ДН III степени. Асцит. ОССН. Хронический болевой синдром в эпигастральной области опоясывающего характера. Опухолевая интоксикация. Острое почечное повреждение».
Результаты исследования и их обсуждение. Длительный абдоминальный болевой синдром не всегда является причиной функциональных расстройств желудочно-кишечного тракта и требует от врачей мультидисциплинарного подхода. При анализе описываемого клинического случая возникает необходимость формирования у врачей различных специальностей и уровней оказания медицинской помощи онкологической настороженности. Следует всегда помнить и проводить оценку симптомов, составляющих так называемый опухолевый симптомокомплекс: отсутствие аппетита, слабость, апатия, сонливость. В данном клиническом случае эти симптомы были ярко выражены. При этом в клинике отмечались боли в животе, задержка стула. Результат проведенного УЗИ органов брюшной полости также не был характерным для выставленного в дальнейшем диагноза: острый гастрит. Назначенное лечение было абсолютно неэффективным, однако продолжалось в течение 2 месяцев, что оттянуло сроки диагностики заболевания. В любом нетипичном случае следует расширять диагностический поиск, привлекая дополнительно профильных специалистов и необходимые методы диагностики. В конечном итоге именно по данным ЭФГДС была заподозрена злокачественная опухоль желудка. Безусловно, редкость патологии (по данным Всемирной организации здравоохранения, злокачественные новообразования желудка у детей встречаются в 0,05-0,1% случаев), зачастую отсутствие специфических жалоб снижает онконастороженность врачей и является причиной поздней диагностики. Именно поэтому любое нетипичное течение заболевания, не поддающегося традиционной терапии, требует от врача максимально полного и активного привлечения всех имеющихся средств и специалистов для точного и быстрого подтверждения или исключения онкологического заболевания. Чем раньше заподозрено объемное образование и составлена маршрутизация пациента для получения специализированной помощи, тем выше шансы на благоприятный исход.
Заключение. Несмотря на кажущуюся редкость патологии, педиатры и врачи узких специальностей должны владеть базовыми знаниями по диагностике и дифференциальной диагностике онкологических заболеваний и схожих по проявлениям патологических состояний у детей. Учитывая данный клинический случай, врачам различных специальностей следует помнить, что абдоминальный болевой синдром у подростка может быть одним из первых клинических признаков редкого злокачественного новообразования желудочно-кишечного тракта, имеющего быстропрогрессирующее течение и неблагоприятный исход. В случае появления в клинической картине больного «настораживающих» симптомов, так называемых красных флагов, от врача требуется грамотная и безотлагательная маршрутизация пациента.
Библиографическая ссылка
Чарышкина А.М., Беляева Н.А., Верещагина В.С., Чарышкин А.Л., Короткова Т.Э. СЛУЧАЙ ПОЗДНЕЙ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ ЖЕЛУДКА У ДЕВОЧКИ-ПОДРОСТКА // Современные проблемы науки и образования. 2025. № 5. ;URL: https://science-education.ru/en/article/view?id=34317 (дата обращения: 31.05.2026).
DOI: https://doi.org/10.17513/spno.34317



