Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
SAPHO SYNDROME: AN ABBREVIATION THAT DETERMINES MEDICAL TACTICS
Синдром SAPHO (synovitis, acne, pustulosis, hyperostosis, and osteitis syndrome), сочетающий в себе такие симптомы, как синовит, акне, пустулез, гиперостоз и остеит, является редким иммуноопосредованным состоянием. Впервые данный симптомокомплекс был описан французскими учеными в 1987г. и рассматривался в рамках спондилоартропатий. В ряде литературных источников синдром SAPHO включен в спектр аутовоспалительных заболеваний и тесно связан с грудино-реберно-ключичным гиперостозом, хроническим рецидивирующим мультифокальным остеомиелитом, хроническим небактериальным остеомиелитом и склерозирующим остеомиелитом нижней челюсти, которые позиционируются как «ограниченные формы» SAPHO[1].
Заболевание распространено с частотой менее 1 на 10000 среди белого населения Земли с некоторым преобладанием женского пола. Реальное количество пациентов с этим синдромом ввиду низкой выявляемости неизвестно, но, по современным данным, в мире зарегистрировано более 1000 случаев синдрома SAPHO[2].
Этиопатогенез синдрома SAPHO до конца не ясен, однако высказывается мнение о сочетании иммунной дисфункции с генетической предрасположенностью и инфекционными триггерами, в частности Propionibacterium acnes и Staphylococcus aureus[3].
Некоторые исследования выявили рецессивно наследуемые мутации в LPIN2 и IL1RN в основе развития остеовоспалительных синдромов. В то же время не удалось выявить однонуклеотидных полиморфизмов или причинных мутаций в конкретных генах, что, скорее всего, указывает на полигенность синдрома SAPHO[4].
Продолжительная активация врожденного иммунитета, включая экспрессию и сборку инфламмасом NRLP3, приводит к инициации адаптивных иммунных механизмов и патологической активации эффекторных Т-лимфоцитов. Нарушение регуляции активации транскрипционных регуляторных факторов может посредством высвобождения цитокинов, полученных из эффекторных Т-клеток, таких как интерлейкин-1 (ИЛ-1), ИЛ-6, ИЛ-17, ИЛ-23, фактор некроза опухоли-альфа (ФНО-альфа), способствовать синтезу остеокластов, что усиливает ремоделирование кости и приводит к развитию стерильного остеита, а также развитию изменений в коже и ногтевых пластинах[5]. Кроме того, ИЛ-17, взаимодействуя с ФНО-альфа, усиливает миграцию нейтрофилов и моноцитов к очагу воспаления, что лежит в основе развития нейтрофильных дерматозов, связанных с SAPHO[6].
Основным клиническим проявлением синдрома SAPHO является гиперостоз костей, вызванный стерильным оститом и остеомиелитом. Чаще всего наблюдается синдром передней грудной стенки: остеит в ключицах, грудине, ребрах, воспаление синхондроза между рукояткой и телом грудины, артрит грудино-ключичных и грудино-реберных суставов, что клинически выражается в появлении болей и припухлости вышеуказанных зон[7].
Также в патологический процесс могут вовлекаться кости тазового пояса, периферические суставы, чаще всего коленные, тазобедренные, голеностопные, реже мелкие суставы кистей и стоп, позвоночник. Сакроилеит возникает редко и обычно носит односторонний характер. Кожные проявления характеризуются развитием обычных, шаровидных, конглобатных угрей, ладонно-подошвенного пустулеза, гидраденита и вульгарного псориаза[8].
В диагностике синдрома SAPHO среди лабораторных изменений, как правило, отмечаются повышение скорости оседания эритроцитов (СОЭ), уровня С-реактивного белка (СРБ) и альфа 2-глобулинов, вероятны анемия, лейкоцитоз, повышение активности щелочной фосфатазы. Ревматоидный фактор в крови не определяется, частота выявления HLA-B27 не значительно выше, чем в нормальной популяции[9].
По данным рентгенографии, характерным признаком является веретенообразное утолщение проксимального отдела ключицы, утолщение рукоятки грудины и анкилоз между грудиной, первым ребром и ключицей. При исследовании позвоночника и костей таза определяются синдесмофиты, склероз тел позвонков, признаки спондилодисцита, сакроилеит. Реже можно увидеть такие феномены, как склероз подвздошных и седалищных костей, симфизит, периостит и остеомиелит нижней челюсти, периоститы длинных трубчатых костей и костей реберно-позвоночных сочленений. На компьютерной томографии (КТ) нередко подтверждается деструктивный артрит обоих грудино-ключичных сочленений[10].
На магнитно-резонансной томографии (МРТ) можно обнаружить признаки раннего остеита, сакроилеита, артрита. Сцинтиграфия костей скелета позволяет обнаружить характерную картину «бычьей головы», то есть высокое поглощение радиоизотопа грудино-реберно-ключичным суставом и углом грудины, однако этот метод не позволяет определить активность воспаления[11].
Для постановки диагноза наиболее часто используются диагностические критерии, описанные Benhamou C.L. с соавторами в 1988г.(табл.) [12].
Диагностические критерии синдрома SAPHO, предложенные Benhamou с соавторами
|
Критерии включения |
Критерии исключения |
|
Костно-суставные проявления конглобатных угрей, молниеносных угрей или гнойного гидраденита |
Инфекционный остеит |
|
Костно-суставные проявления ладонно-подошвенного пустулеза |
Костные опухоли |
|
Гиперостоз с дерматозом или без него |
Невоспалительные поражения костей |
|
Хронический рецидивирующий мультифокальный остеомиелит, поражающий осевой или периферический скелет, с дерматозом или без него |
|
Для диагностики достаточно одного из следующих четырех признаков при отсутствии исключающего признака.
Синдром SAPHO часто диагностируется поздно или неверно интерпретируется в пользу инфекционного дисцита, псориатического артрита или анкилозирующего спондилита.
Представляем клинический случай, являющийся примером успешного выявления и лечения пациента с синдромом SAPHO.
Цель исследования: описание клинического случая синдрома SAPHO и демонстрация положительного опыта применения ингибитора ФНО-альфа в лечении данной нозологии.
Материалы и методы исследования
Пациент Ч., мужского пола, 31 год, в сентябре 2024г. госпитализирован в ревматологическое отделение Александро-Мариинской областной клинической больницы с подозрением на анкилозирующий спондилит. Пациент предъявлял жалобы на боль в поясничном отделе позвоночника, правой ягодичной области, коленных суставах, правом тазобедренном суставе, пяточных областях, грудино-реберных сочленениях, больше слева, множественные акне на коже лица, волосистой части головы, груди и спине, утреннюю скованность до одного часа, оценка боли по визуально-аналоговой шкале (ВАШ) – 6 баллов.
Результаты исследования и их обсуждение
Из анамнеза известно: с 2007 года беспокоят акне на коже лица и спины, длительно наблюдался и лечился у врача-дерматолога. Боли, скованность в плечевых суставах, шейном отделе позвоночника беспокоят с 2014 года. Проходил неоднократные курсы лечения амбулаторно у врача-невролога, травматолога-ортопеда с диагнозом «остеохондроз». Ежегодно получал терапию (миорелаксанты, витамины группы В, нестероидные противовоспалительные препараты (НПВП)) с нестойким эффектом. С 2019г. появились боли в поясничном отделе позвоночника, скованность, которые несколько облегчались физической активностью и приемом НПВП. С 2022г. отмечал усиление болевого синдрома, появление боли в пяточных областях, грудино-реберных сочленениях, появление акне на волосистой части головы с дальнейшим активным распространением на кожу спины и груди. Отмечал неоднократно эпизоды отечности грудино-ключичных сочленений слева. Похудел за год на двенадцать килограммов. С апреля 2024г. изменился характер боли: боль приобрела постоянный характер и усилилась по ВАШ с 4 до 7 баллов.
По данным объективного осмотра
Осанка изменена: сглажен поясничный лордоз. Походка щадящая. Кожные покровы изменены: на волосистой части кожи головы, лице, передней грудной клетке, спине множественное акне с признаками активного воспаления, местами с формированием рубцов. Ногти: без патологии. Слизистые оболочки: окраска нормальная. Периферических отеков нет. Лимфатические узлы не увеличены, безболезненные при пальпации, не спаяны между собой и с подлежащими тканями.
Передвижение самостоятельное, частично затруднено. Самообслуживание частично затруднено - трудно самостоятельно надеть носки, обуться. Хват не нарушен. Симптом поперечного сжатия кистей, стоп - отрицательный с обеих сторон. Кисти собирает в кулак на 100%. Степень развития мышц - удовлетворительная. Тонус прямых мышц спины повышен. Видимые деформации: суставы без признаков воспаления. Движения в суставах не ограниченны. Симптом баллотации надколенников: отрицательный с обеих сторон. Крестцово-подвздошные сочленения: при пальпации умеренно болезненные с обеих сторон. Симптомы на сакроилеит: слабо положительные с обеих сторон. Движения в позвоночнике ограниченные: грудной отдел, НФС - 1-2: симптом Отто 2 см, экскурсия грудной клетки 4 см; поясничный отдел, НФС - 1: симптом Шобера - 4 см, симптом Томайера - 30 см, сгибание во фронтальной плоскости влево/вправо 12/12 см, в шейном отделе позвоночника - без ограничений. Боль при пальпации паравертебрально грудного, поясничного отделов позвоночника, грудино-реберных сочленений слева, больше 4,5-х, пяточных областей, коленных суставов, наружного вертела правого тазобедренного сустава.
По результатам дообследования
Рентгенография грудного отдела позвоночника от 03.2023г.: артроз межостистых отростков Th 11-12.
КТ органов грудной полости от 02.07.2024г.: картина облитерации синхондроза между рукояткой и телом грудины, гиперостоза грудино-реберного сочленения, на уровне рукоятки грудины и оссифицированных хрящевых отделов первых ребер с формированием костного блока, с признаками частичного сращения Th 3-4 позвонков и формированием костного блока (нельзя исключить проявление системного аутоиммунного воспалительного процесса), очагово-инфильтративных изменений в легких, органах средостения не получено (рис. 1).
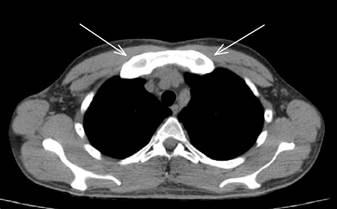
Рис.1. Компьютерная томография органов грудной полости: гиперостоз грудино-реберного сочленения на уровне рукоятки грудины и оссифицированных хрящевых отделов первых ребер с обеих сторон (оригинальные данные компьютерной томографии, выполненной в одной из частных клиник города)
МРТ костей таза 19.07.2024г.: картина двухстороннего сакроилеита 1-2 ст., лонного симфизита, апофизита L2, L4, S1 позвонков и мелкоочагово-суставных фасеток истинных суставов позвоночника (с учетом данных МСКТ от 02.07.2024г., нельзя исключить проявления системного аутоиммунного воспалительного процесса) (рис. 2).
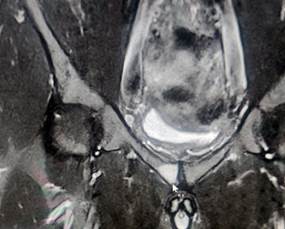
Рис.2. Магнитно-резонансная томография костей таза: лонный симфизит (оригинальные данные МРТ, выполненной в одной из частных клиник города)
Рентгенография костей таза от 09.2024г.: на снимке костно-деструктивных изменений не выявлено. Признаки двустороннего сакроилеита 1 ст. Двусторонний коксартроз 1-2 ст.
В анализах крови наблюдалась воспалительная активность. От 03.2024г. кровь на HLA B27: не обнаружено. От 07.2024г. кровь на СРБ: 12 мг/л; от 09.2024г.: СРБ 22,1 мг/л; от 09.2024г.: исследование ревматоидных факторов в крови - менее 8 МЕ/мл; от 09.2024г.: щелочная фосфатаза 77,9 Ед/л, сывороточное железо 5,6 мкмоль/л. От 09.2024г. общий анализ крови: гемоглобин 115 г/л, эритроциты 4,1*1012/л, тромбоциты 271 *109/л, лейкоциты 7,1*109/л, нейтрофилы 69%, лимфоциты 20%, моноциты 6%, СОЭ 27 мм/час.
От 09.2024г.: УЗИ органов брюшной полости, почек, эхокардиография - без особенностей.
Данных, удовлетворяющих диагностическим (Нью-Йоркские, 1984г.) и классификационным критериям (ASAS, 2009г.) анкилозирующего спондилита, не обнаружено.
Выставлен диагноз: синдром SAPHO (гиперостоз, остеит, двусторонний сакроилеит, лонный симфизит, акне) ФК 2. ВАШ 6. Сопутствующий диагноз: железодефицитная анемия легкой степени тяжести.
Назначена терапия: метотрексат 15 мг 1 раз в неделю, НПВП ежедневно (этерикоксиб), алендроновая кислота 70 мг 1 раз в неделю.
Ввиду того, что пациент на протяжении продолжительного времени принимал максимальные дозы НПВП, часто менял их из-за быстрого ускользания эффекта, интенсивного болевого синдрома и высокой лабораторной активности, принято решение после стандартного дообследования и отсутствия противопоказаний инициировать терапию генно-инженерными биологическими препаратами. В ноябре 2024года получил первую инъекцию ингибитора ФНО-альфа этанерцепт 50 мг подкожно с кратностью 1 раз в неделю.
Через месяц от старта терапии этанерцептом пациент отметил значительную редукцию болевого синдрома, практически отказался от приема НПВП. Через 3 месяца регулярной терапии значительно сократилось количество акне, появления акне с признаками активного воспаления не наблюдалось.
При динамическом контроле анализов крови наблюдалась нормализация острофазовых показателей и СОЭ. Общий анализ крови от 05.2025г.: гемоглобин 123 г/л, эритроциты 4,3*1012/л, тромбоциты 220*1012/л, лейкоциты 5,5*1012/л, СОЭ 10 мм/час. С-реактивный белок 4,4 мг/л.
Длительное амбулаторное наблюдение у непрофильного специалиста и симптоматическое лечение пациента с 2014 года привели к развитию необратимых последствий остеита: облитерация синхондроза между рукояткой и телом грудины, гиперостоз грудино-реберного сочленения, на уровне рукоятки грудины и оссифицированных хрящевых отделов первых ребер, с формированием костного блока, с признаками частичного сращения Th 3-4 позвонков и формированием костного блока, и значительному снижению качества жизни пациента.
Подозрения относительно наличия серонегативных спондилоартритов также были неоправданны. Для синдрома SAPHO, в отличие от серонегативных спондилоартритов, не характерны коксит, активный спондилит с функциональной недостаточностью позвоночника, системные проявления, такие как аортит, увеит, амилоидоз почек, крайне низкая частота выявления HLA B27[9].
Методы лечения, описанные в литературе, нацелены на различные биохимические паттерны воспаления, актуальные при синдроме SAPHO. Метотрексат и сульфасалазин снижают экспрессию провоспалительных цитокинов и успешно используются для лечения хронического артрита и воспалительных заболеваний кожи [13]. Нестероидные противовоспалительные препараты обеспечивают купирование боли и эффективны для лечения воспаления кожи. Кортикостероиды ингибируют фосфолипазу А2, снижая выработку простагландина и ингибируя активность остеокластов. Кроме того, кортикостероиды снижают экспрессию провоспалительных генов, регулируемых ядерным фактором-κB, одновременно увеличивая экспрессию иммунорегуляторных цитокинов. Их рассматривают только в качестве bridge-терапии до развития эффекта базисных противовоспалительных препаратов в случае активного воспаления. Бисфосфонаты вызывают апоптоз остеокластов, тем самым ингибируя резорбцию костей, но также оказывают противовоспалительное действие посредством коррекции дисбаланса экспрессии провоспалительных и противовоспалительных цитокинов [14]. Ингибиторы ФНО-альфа, блокаторы рецепторов ИЛ-6 и ингибиторы ИЛ-17 ограничивают сигнализацию воспалительных цитокинов, в то время как ингибиторы янус-киназ могут ингибировать экспрессию провоспалительных цитокинов и дифференцировку эффекторных Т-клеток Th 17. Также имеются веские доказательства, указывающие на то, что ФНО-альфа участвует в патогенезе нейтрофильных дерматозов и что лечение ингибиторами ФНО-альфа улучшало течение пустулезного псориаза и гнойного гидраденита[15].
Выбор этанерцепта в нашем клиническом случае был не случайным. Ряд исследований, преимущественно на когорте китайских пациентов, продемонстрировали полную клиническую и лабораторную ремиссию, а также значительную редукцию активного остеита по данным визуализационных методов, на терапии этанерцептом. Примечательно, что улучшение состояния подразумевало контроль боли после прекращения лечения и предотвращение прогрессирования повреждения суставов и позвоночника у пациентов, продолжавших лечение в течение как минимум одного года[16].
Заключение
Данный клинический пример демонстрирует сложность диагностики синдрома SAPHO.
Обнаружение связи неинфекционного воспалительного остеита с поражением кожи, в данном случае с акне, послужило ключевым фактором в постановке диагноза.
Информированность о такой редкой патологии среди врачей других специальностей, в частности ортопедов, неврологов, дерматологов, и своевременное направление пациентов на компьютерную томографию или магнитно-резонансную томографию позволит существенно ускорить постановку диагноза, минимизировать риски формирования стойких функциональных ограничений и улучшить качество жизни пациента за счет назначения адекватной терапии.
Conflict of interest
Библиографическая ссылка
Емельянова В.А., Матющенко С.В. СИНДРОМ SAPHO: АББРЕВИАТУРА, ОПРЕДЕЛЯЮЩАЯ ВРАЧЕБНУЮ ТАКТИКУ // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/en/article/view?id=34182 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34182



