Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL AND ECONOMIC EVALUATION OF CYTOKINE SORPTION IN COVID-19
Существенные финансовые затраты на лечение новой коронавирусной инфекции не так давно сочетались с низкой его результативностью [1, 2]. Одна из самых высоких смертностей отмечена в России (374,6 смертей [369,7 – 378,4] на 100000), в том числе на фоне применения комплексной терапии, регламентированной ВМР [3]. В связи с этим экспертным сообществом в течение всей пандемии и после ее завершения продолжается анализ эффективности иных предложенных методов контроля COVID-обусловленной системной воспалительной реакции и ее последствий. Так, при недостаточной эффективности медикаментозной терапии и нарастании дыхательной недостаточности предложено использование гемосорбции цитокинов [4, 5, 6]. Эффективность применения этого метода у пациентов с тяжелыми формами новой коронавирусной инфекции (далее – НКИ) многократно описана в литературе, также в сочетании с применением блокаторов интерлейкина-6 [7]. Однако при неоднократном указании на ее клиническую эффективность до сих пор остается малоизученной экономическая составляющая, включающая анализ прямых и косвенных затрат в сравнении со стандартным подходом. Считаем, что в том числе и в связи с этим применение данных методов экстракорпоральной гемокоррекции не получило широкого распространения. Ведь боязнь дополнительных и невозвратных значительных экономических затрат на лечение пациентов с НКИ и применения дополнительных методов терапии – одно из главных препятствий к соответствующим административным решениям в субъектах здравоохранения [8]. Таким образом, с учетом положительного влияния селективной сорбции цитокинов на течение заболевания у пациентов с тяжелой НКИ интерес представляет изучение ее экономической целесообразности и эффективности, прежде всего в современных условиях отечественного здравоохранения.
Цель исследования: оценка клинико-экономической эффективности комбинированного применения селективной сорбции цитокинов и моноклональных антител в терапии тяжелых форм НКИ.
Материалы и методы исследования. Проведено ретроспективное исследование, в которое были включены 72 пациента с ПЦР-положительным COVID-19 тяжелым и крайне тяжелым течением, получавших лечение в условиях отделения реанимации и интенсивной терапии. Пациенты были разделены на 3 группы. В первую группу вошли пациенты, получавшие терапию COVID-19 согласно Временным методическим рекомендациям по профилактике, диагностике и лечению COVID-19, в сочетании с методом селективной сорбции цитокинов до 10-го дня с момента манифестации заболевания (30 человек); во вторую группу вошли пациенты, получавшие терапию COVID-19 в сочетании с методом селективной сорбции цитокинов после 10-го дня с момента манифестации заболевания (16 человек); в третью группу вошли пациенты, получавшие стандартную терапию и не получавшие лечения эфферентными методами (26 человек). Средний объем легочного повреждения по данным КТ: в первой группе пациентов – 71%, во второй группе – 78% и в третьей группе – 82%. Первая и вторая группа пациентов получали терапию НКИ в сочетании с селективной сорбцией цитокинов (табл. 1).
Таблица 1
Характеристика исследуемых групп
|
Группы пациентов |
Ед. |
Группа 1 (n=30) |
Группа 2 (n=16) |
Группа 3 (n=26) |
|
Средний возраст |
лет |
62 |
64 |
61 |
|
Мужчины |
м |
21 (70%) |
9 (56%) |
13 (50%) |
|
Женщины |
ж |
9 (30%) |
7 (44%) |
13 (50%) |
|
Объем поражения |
% |
71% |
78% |
82% |
|
Вес |
кг |
87 |
85 |
94 |
|
SOFA* |
бал |
3 |
3 |
3 |
|
СРБ** |
мг/л |
127 |
129 |
94 |
|
IL-6 |
пг/мл |
512 |
650 |
447 |
|
ферритин |
мкг/л |
1192 |
925 |
1191 |
|
Д-димер |
нг/мл |
1349 |
1188 |
968 |
*SOFA – шкала Sequential Organ Failure Assessment
** СРБ – С-реактивный белок
Эфферентная терапия проводилась с помощью сорбционной колонки «Эфферон ЦТ» на оборудовании компании Fresenius «Multifiltrat» ежедневно, до 3 раз подряд, с учетом наличия показаний, в условиях отделения реанимации и интенсивной терапии, длительностью 4 часа каждая процедура. Стабилизация крови осуществлялась микроструйным введением цитрата натрия (ACD-A) под контролем ионизированного кальция с микроструйной компенсацией кальция глюконатом. Оценивались длительность нахождения пациентов в стационаре и в отделении реанимации и интенсивной терапии, летальность в каждой группе пациентов, стоимость проводимого лечения с учетом методов экстракорпоральной гемокоррекции и без, средняя стоимость одного койко-дня для каждой группы. Экономические затраты учитывались от момента поступления пациента в стационар до момента выписки либо летального исхода.
Статистическая обработка результатов проводилась с помощью программы Statistica 8.0. Все показатели проверялись на нормальность распределения по критерию Колмагорова–Смирнова. При сравнении групп учитывались множественность сравнения и разная численность. Оценка длительности госпитализации и общей стоимости лечения проводилась с помощью критерия Крускала–Уоллиса. Так как объемы выборок различны, нами использовался критерий Данна. Попарное сравнение групп проводилось с помощью критерия Стьюдента с использованием поправки Бонферрони. Уровень р<0,05 принят в качестве порогового уровня значимости.
Проведение научного исследования одобрено локальным этическим комитетом, выписка протокола № 8 от 26.12.2022 г.
Результаты исследования и их обсуждение. Представлен суммарный вклад эфферентных методов терапии в результативность лечения тяжелых форм НКИ по сравнению со стандартным подходом (табл. 2).
Таблица 2
Клиническая эффективность применения гемосорбции в сравнении со стандартной интенсивной терапией
|
|
Эфферон ЦТ |
Контроль |
Р |
|
Летальность |
45,7 % |
46,2 % |
0,28 |
|
Длительность госпитализации в ОРИТ у выживших, сут. |
12 |
10 |
0,41 |
|
Длительность госпитализации у выживших, сут. |
30 |
38 |
0,16 |
Продемонстрировано, что применение гемосорбции цитокинов у пациентов с тяжелой формой НКИ в комбинации со стандартной интенсивной терапией, включающей моноклональные антитела, позволяет улучшить ее результаты в виде сокращения летальности на 0,5%, периода стационарного лечения на 21,1% в среднем. Вместе с тем между группами пациентов, разделенных по признаку применения/неприменения сорбционных технологий, при сравнительном анализе достоверной разницы по вышеуказанным показателям не было выявлено. В литературе за последние годы появилось много данных об улучшении выживаемости благодаря дополнению основной терапии НКИ эфферентными методами. В частности, в исследованиях, проведенных в 2020 г. в Италии T.Rampino с соавторами [9], Х. Моради с соавторами в 2020 г. в Иране [10], Ч. Чжоу с соавторами в 2021 г. в Китае [11], и многих других упоминается об уменьшении тяжести течения НКИ и снижении летальности при применении гемоперфузионной терапии в дополнение к основному лечению COVID-19.
Однако дальнейшее изучение нами исследуемой группы показало, что наибольшая вероятность летального исхода отмечалась у группы, получавшей лечение, включающее методы ЭГК, начатые позже 10-го дня от манифестации заболевания пациента. В данной группе показатель составил 75%, при этом наименьшая летальность отмечалась в группе пациентов, получавших лечение НКИ с применением селективной сорбции цитокинов на раннем этапе, – 30% (рис. 1, табл. 3). Это обусловило необходимость выделения 3 групп в данном исследовании.
|
|
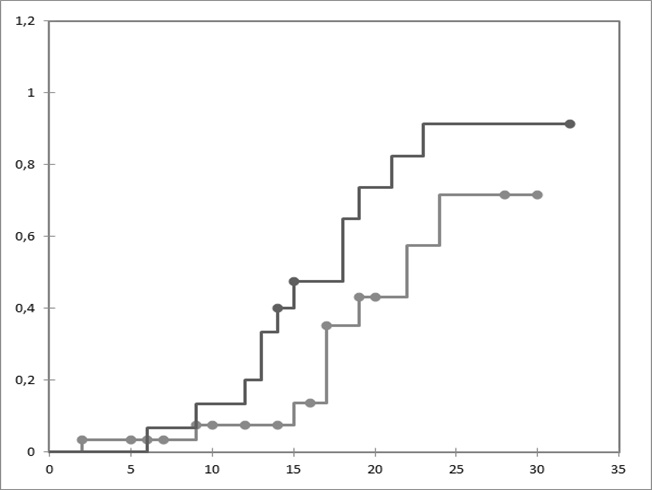
─ до 10 дней
─ после 10 дней
Рис. 1. Вероятность наступления летального исхода в зависимости от срока начала селективной гемосорбции цитокинов
Таблица 3
Конкурирующие риски с учетом времени до гемосорбции
|
Событие |
SHR (10е сутки) |
P(χ2, df=1) |
SHR (1/t) |
95% ДИ |
χ2 (Wald) |
|
Перевод из ОРИТ |
1,18 |
0,002 |
4,8 |
(1,8–12) |
9,6 |
|
Выписка |
1,17 |
0,002 |
5,2 |
(1,9–14,6) |
9,8 |
|
Смерть |
0,80 |
0,042 |
0,11 |
(0,013–0,92) |
4 |
Положительный эффект от терапии тяжелых форм НКИ методами экстракорпоральной гемокоррекции доказан многими исследованиями, однако в настоящее время уделяется особое внимание срокам начала эфферентной терапии. Многие авторы говорят об уменьшении осложнений, тяжести течения и снижении смертности пациентов при раннем применении методов ЭГК [11, 12, 13]. Исследование SMR Kelachayeh с соавторами группы больных НКИ, получавших дополнительно к лечению гемоперфузионную терапию спустя две недели от манифестации заболевания, показало отсутствие достоверных различий в смертности пациентов по сравнению со стандартным лечением [13], что также доказывает значимость ранних сроков начала эфферентной терапии.
Элиминация некоторых цитокинов (в частности, IL-6,10) имеет большое значение в течении заболевания. В обычной жизни IL-6 способствует защите хозяина от инфекций и повреждений тканей,однако его избыточный синтез при борьбе с SARS-CoV-2 приводит к острой системной воспалительной реакции цитокинового шторма, что коррелирует с наиболее тяжелыми формами заболевания и высокой смертностью [10].
Для сравнения 3 выделенных групп по клинической эффективности проводимой терапии мы воспользовались непараметрическим критерием χ2 (табл. 4).
Таблица 4
Клиническая эффективность ГС в группах с применением (группа I и группа II) и без эфферентной терапии (группа III)
|
Признак |
I гр. (n=32) |
II гр. (n=16) |
III гр. (n=26) |
χ2 |
χ2кр. (α=0,05; ν=2) |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
||||
|
Наличие осложнений |
Смерть |
9 |
30 |
12 |
75 |
12 |
46 |
9,51 |
5,99 |
|
Нет |
21 |
70 |
4 |
25 |
14 |
54 |
|||
Так как χ2 ˃ χ2кр, при уровне значимости α=0,05 можно отклонить нулевую гипотезу об отсутствии связи между способами лечения и частотой летального исхода.
Кроме того, было проведено попарное сравнение.
Сравнили I и II группы, рассчитав критерий χ2 с поправкой Йейтса на непрерывность.
χ2 в этом случае равен 7,71, что больше χ2кр, р=0,006. С поправкой Бонферроне уровень значимости составил 0,02. Следовательно, группы I и II имеют высокую вероятность различия, что подтверждается доверительным интервалом разности долей. ДИ разности долей летальности с поправкой Йейтса составил 17,2–81,5%. Таким образом, еще меньших показателей летальности удалось добиться при более раннем применении гемосорбции (до 10 дней от манифестации заболевания) по сравнению с ее более поздним применением.
Средняя длительность госпитализации составила: 25 дней для I группы, для II и III групп – в среднем 30 дней. Длительность нахождения пациентов в отделении реанимации и интенсивной терапии II группы пациентов была максимальной и составила 15, дней, у I и III группы она составила 13 и 12 дней соответственно (рис. 2). При этом различий между тремя группами обнаружено не было (значение критерия Крускала–Уоллиса составило 0,466, p=0,05.)
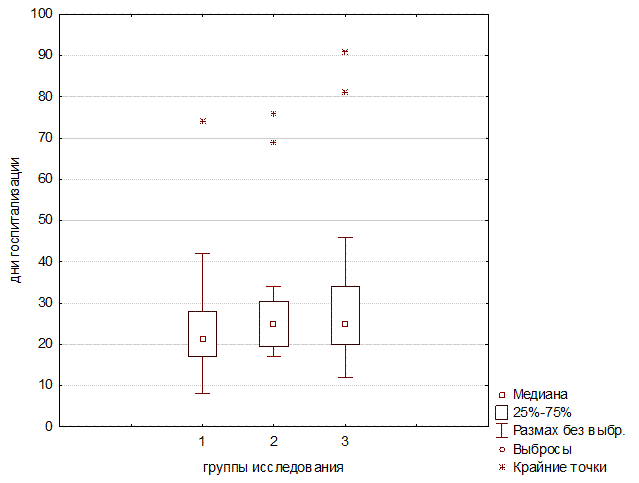
Рис. 2. Средняя длительность госпитализации для каждой группы в стационаре и в отделении реанимации и интенсивной терапии
Отсутствие статистически значимой разницы в длительности госпитализации между исследуемыми группами связано с большим процентом (15,4% для группы стандартной терапии в сравнении с 4,3% для группы терапии в сочетании с ЭГК) коротких случаев (до 15 дней) госпитализации с летальным исходом.
Анализ стоимости включал стоимость прямых расходов на лечение COVID-19, терапию методами экстракорпоральной гемокоррекции, а также терапию осложнений и необходимое дополнительное (прежде всего хирургическое) лечение. Это связано со структурой осложнений, где превалировали геморрагические и тромботические осложнения, вызванные нарушениями системы гемостаза, имитирующими диссеминированное внутрисосудистое свертывание. Эти данные соответствуют данным исследователей, которые продемонстрировали более высокую частоту осложнений, в том числе и тромбогеморрагического характера, в группе тяжелых пациентов с НКИ.
Наибольшая стоимость отмечалась в I и II группе, что связано с применением дополнительного дорогостоящего метода лечения – селективной сорбции цитокинов (рис. 3).
Сравнение стоимости общих затрат на лечение трех групп проводилось с помощью критерия Крускала–Уоллиса. Полученное значение критерия Н равно 13,53 и превысило критическое значение 9,21 (р=0,001).
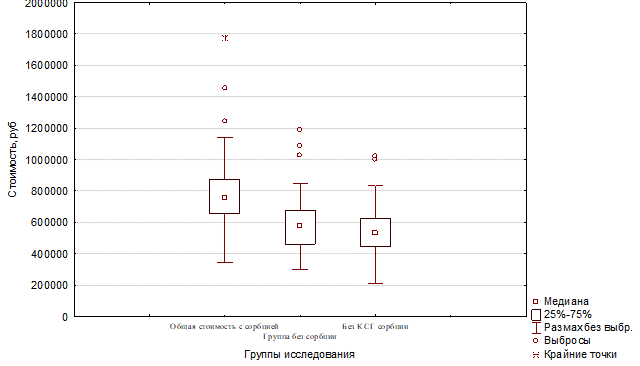
Рис. 3. Средняя стоимость лечения в стационаре за период госпитализации
С помощью непараметрического аналога дисперсионного анализа – критерия Крускала–Уоллиса мы обнаружили различие трех групп по признаку «КСГ». Так как объемы выборок различны, то мы применили критерий Данна, чтобы выяснить, действительно ли лечение, применяемое в I и II группах, обходится дороже, учитывая полные затраты.
При сравнении I группы с III группой получили значение критерия Данна Q равное 3,64. При сравнении II группы с III группой значение критерия Данна Q равно 5,90. Оба эти значения превышают Qкр, равное 2,242, при уровне значимости α=0,05. Следовательно, разница в затратах на лечение в группах I и II по сравнению с контрольной группой III статистически значима (р˂0,05).
Для решения данной финансовой проблемы нами была проведена работа по включению в генеральное тарифное соглашение с территориальным фондом ОМС Санкт-Петербурга дополнительной тарификации лечения с применением селективной сорбции цитокинов. В результате было выпущено соответствующее распоряжение для разрешения и регламентации операций дополнительной оплаты гемосорбции у пациентов с НКИ в клинике СЗОНКЦ ФМБА России к основному тарифу, применяемому для лечения таких пациентов в стационаре. Использование дополнительных тарифов на применение экстракорпоральных методов лечения, в частности селективной сорбции цитокинов, позволило снизить финансовую нагрузку на основное лечение. Благодаря этому для достоверной оценки разницы стоимости лечения пациентов в рамках тарифа по лечению новой коронавирусной инфекции нами была оценена стоимость лечения без учета себестоимости сорбции цитокинов.
Наименьшие затраты на лечение имели пациенты, получавшие стандартную терапию COVID-19 в сочетании с селективной сорбцией цитокинов до 10-го дня заболевания, средняя стоимость одной госпитализации составила 496 982,2 рубля, в то время как стоимость лечения пациентов, не получавших терапию эфферентными методами, была больше на 20,9% и составила 616 066,4 рубля (табл. 5). Подобная разница связана, прежде всего, с уменьшением сроков госпитализации, уменьшением количества осложнений и возможностью ранней реабилитации пациентов. Стоимость лечения у пациентов II группы составила 599 707,60 рубля (рис. 4). Другими словами, несвоевременное применение ГС не только нивелирует ее клинический эффект, но и негативно сказывается на общих затратах.
Таблица 5
Попарное сравнение групп по признаку «Без учета тарифа на сорбцию» с помощью критерия Стьюдента
|
I группа (n=32), рублей |
II группа (n=16), рублей |
III группа (n=26), рублей |
t-критерий Стьюдента |
Р |
|
496982,19± 144650,1 |
599707,6 ± 200846,8 |
– |
1,81 |
0,077 |
|
496982,19±144650,1 |
– |
616066,4 ± 223768,7 |
2,33 |
0,002 |
|
– |
599707,6 ± 200846,8 |
616066,4 ± 223768,7 |
0.25 |
0,8 |
Примечание: значения указаны в виде Х ± σ.
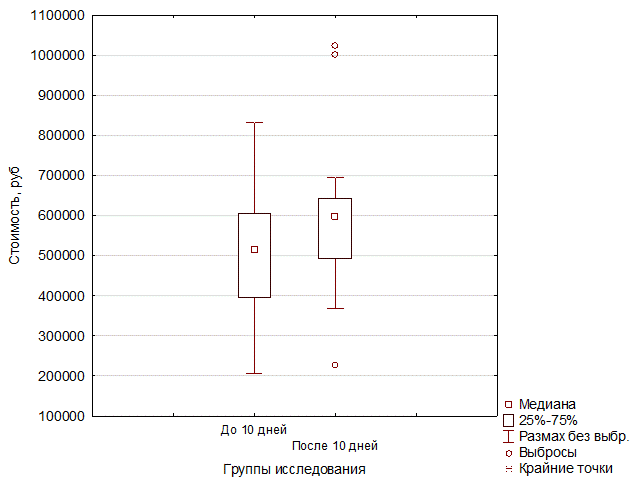
Рис. 4. Средняя стоимость лечения при разных сроках проведения сорбции цитокинов
Группы проверили на нормальность распределения по критерию Колмогорова–Смирнова. Распределение соответствует кривой Гаусса. Это позволило провести попарное сравнение с помощью параметрического критерия Стьюдента.
Результат показал, что группы I и II, а также II и III однородны по признаку «Без учета тарифа на сорбцию», не имеют достаточной вероятности различия (р˃0,05). Однако группа I с ранним применением селективной сорбции цитокинов и группа III без применения эфферентных методов имеют достоверное различие по стоимости лечения без учета тарифа на проведение селективной сорбции цитокинов.
Оценка возможного вклада дополнительных косвенных затрат, ассоциированных с проведением гемосорбции, была осуществлена через сравнение средней стоимости койко-дня по группам (табл. 6). Мы определили стоимость койко-дня каждого пациента, проверили признак на нормальность распределения в группах по критерию Колмогорова–Смирнова. Полученные результаты показали, что все выборки имеют нормальное распределение. Провели попарное сравнение с помощью критерия Стьюдента и, учитывая множественность сравнения, ввели поправку Бонферрони.
Таблица 6
Попарное сравнение групп по признаку «Средняя стоимость койко-дня» с помощью критерия Стьюдента и поправкой Бонферрони
|
I группа (n=32), рублей |
II группа (n=16), рублей |
III группа (n=26), рублей |
t-критерий Стьюдента |
Р |
|
21536,7 ± 6662,4 |
21795,5 ± 5065,4 |
– |
–0,137 |
0,89 |
|
21536,7 ± 6662,4 |
– |
23510,49 ± 10125,75 |
–0,891 |
0,38 |
|
– |
21795,5 ± 5065,4 |
23510,49 ± 10125,75 |
–0,629 |
0,53 |
Результат показал, что группы однородны по стоимости койко-дня, не имеют достаточной вероятности различия (р˃0,05).
Использование непараметрического критерия Краскела–Уоллиса дало аналогичный результат. Значение критерия Краскела–Уоллиса – Н=0,40, что значительно меньше критического значения 5,99, соответственно р=0,817.
На рисунке 5 представлена средняя стоимость одного койко-дня для трех групп пациентов без учета затрат на проведение сорбции цитокинов.
Таким образом, снижение общей стоимости лечения пациентов с тяжелой формой НКИ представляется возможным за счет снижения длительности госпитализации и снижения расходов на лечение осложнений НКИ (в том числе хирургических).
Так, в группе пациентов, получавших стандартную терапию в сочетании с сорбцией цитокинов, их частота составляла 13,0%, а в группе, получавшей только стандартную терапию НКИ, частота осложнений составляла 15,4%. Эти данные согласуются с исследованиями Ю.С. Полушина с соавторами [14], О.Ю. Александровой, К.М. Лебединского, А.А. Соколова [15]. Исследователи продемонстрировали, что использование эфферентных методов терапии может вести к уменьшению косвенных и прямых затрат, способствует экономии бюджетных средств за счет их оптимального использования, что подтверждается полученными нами результатами.
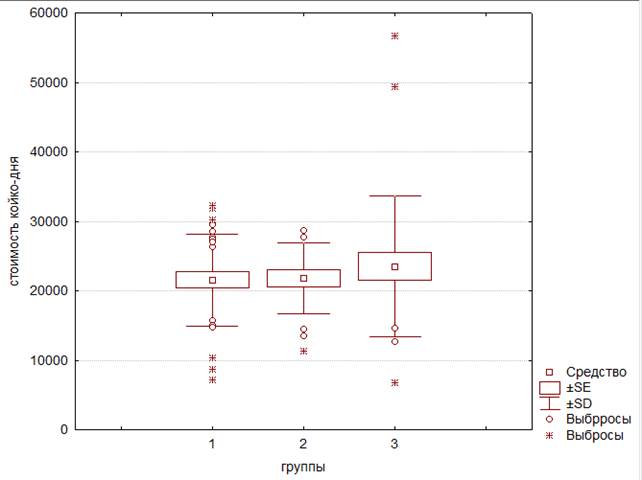
Рис. 5. Стоимость койко-дня для трех групп
Выводы
1. Раннее применение селективной сорбции цитокинов позволяет повысить эффективность лечения пациентов с тяжелой формой НКИ и снизить летальность.
2. Применение эфферентных методов терапии дает возможность снизить длительность госпитализации пациентов с тяжелой формой НКИ, что, в свою очередь, позволяет более эффективно использовать коечный фонд.
3. Своевременное применение селективной сорбции цитокинов у больных с тяжелым течением НКИ позволяет снизить базовые затраты на лечение одного пациента на 20,9% и уменьшить стоимость одного койко-дня при возможности использования дополнительных тарифов на экстракорпоральные методы лечения.
4. Подобные экономические результаты достижимы при условии актуализации дополнительного тарифа в тарифном соглашении каждого ЛПУ в конкретном субъекте РФ.
Библиографическая ссылка
Букреева Г.Г., Симутис И.С., Абрамовский С.В., Пришляк В.Б., Ратников В.А., Щеглов А.Н. КЛИНИКО-ЭКОНОМИЧЕСКАЯ ОЦЕНКА ВКЛЮЧЕНИЯ ГЕМОСОРБЦИИ ЦИТОКИНОВ В КОМПЛЕКС ИНТЕНСИВНОЙ ТЕРАПИИ COVID-19 // Современные проблемы науки и образования. 2023. № 1. ;URL: https://science-education.ru/en/article/view?id=32450 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.32450



