Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
PARAMETERS OF THE SAGITTAL PROFILE AND MOBILITY OF THE CERVICAL SPINE AFTER ARTHROPLASTY AND THEIR EFFECT ON THE NECK INDEX DISABILITY: INTERIM RESULTS OF THE STUDY
В отличие от передней шейной дискэктомии и спондилодеза (ACDF), являющейся «золотым стандартом» оперативного лечения пациентов с дискогенной шейной радикулопатией, артропластика межпозвонкового диска шейного отдела позвоночника (CDA) позволяет сохранить подвижность оперируемых сегментов. Многочисленные исследования, направленные на изучение результатов эндопротезирования межпозвонкового диска шейного отдела, продемонстрировали положительную тенденцию в разрешении болевого синдрома и улучшении качества жизни пациентов, не уступая технологии ACDF [1-3]. Важными аргументами сохранения подвижности в позвоночно-двигательном сегменте являются стремление сохранить физиологическую биомеханику [4; 5] шейного отдела, прямая корреляция между тяжестью течения шейной миелопатии [6] и амплитудой движений, а также сокращение темпа прогрессирования дегенеративных изменений смежных сегментов [7].
Причиной боли в шее являются дегенеративные изменения как в межпозвонковом диске, так и в межпозвонковых суставах. Боль вызывает локальный мышечный спазм, развивающийся при этом вазогенный отёк приводит к дальнейшему усилению болевого синдрома [8]. В свою очередь, это приводит к ограничению подвижности в шейном отделе позвоночника. Доказано, что между выраженностью болевого синдрома в шее и параметрами шейного лордоза существует корреляционная связь [1].
Цель исследования: изучить влияние шейной артропластики на регионарные параметры сагиттального профиля позвоночника, подвижность шейного отдела позвоночника и качество жизни пациентов.
Материалы и методы исследования. В проспективное интервенционное когортное наблюдательное исследование было включено 23 пациента (17 женщин и 6 мужчин, средний возраст 50,3±2,5 года) с клиническими проявлениями компрессионной радикулопатии, топически соответствующей одно- или двухуровневому дегенеративному поражению межпозвонковых дисков СIII-CVII по данным МРТ, которым выполнена одно-двухуровневая передняя межтеловая микрохирургическая декомпрессия, завершившаяся установкой жесткого двухзвенного эндопротеза диска «Эндокарбон» (ЗАО НПП «МедИнж», Россия) [9].
Основанием для выбора данной хирургической технологии послужило отсутствие нестабильности и выраженных дегенеративных изменений в межпозвонковых суставах сегмента. Критериями исключения из исследования являлись ранее перенесенные оперативные вмешательства на шейном отделе позвоночника, наличие перелома шейных позвонков в анамнезе, выраженная остеопения, сопутствующие хронические инфекционные или онкологические заболевания, беременность.
Все оперативные вмешательства были выполнены опытными хирургами со стажем более 10 лет.
Оценка болевого синдрома отдельно в шее и в руке(-ах) проводилась с использованием визуальной аналоговой шкалы (ВАШ). Уровень ограничения жизнедеятельности из-за болей в шее [10] оценивали с помощью валидизированного опросника Neck Disability Index (NDI). Данные фиксировались в карте пациента после письменного заполнения опросников в стационаре накануне оперативного лечения и амбулаторно через 3 месяца после вмешательства. После ручного подсчета полученные значения переносились в электронную таблицу Excel.
Основные параметры сагиттального профиля шейного отдела позвоночника – шейную вертикальную сагиттальную ось (cSVA, мм) и общий шейный лордоз (CL°) - оценивали по данным рентгенографии в боковой проекции (рис. 1).
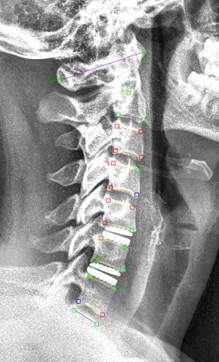
Рис. 1. Рентгенограмма в боковой проекции с разметкой CL (C2-C7), выполненной в Surgimap V2.2, у пациента после артропластики межпозвонковых дисков С5-С6, С6-С7
Общую подвижность шейного отдела, а также амплитуду движений в целевых и смежных позвоночно-двигательных сегментах изучали по данным функциональной рентгенографии, которую выполняли перед операцией, в раннем послеоперационном периоде (в течение 3 дней с даты вмешательства) и через 3 месяца после вмешательства. Интраоперационный контроль позиции имплантов осуществлялся с помощью С-дуг Arcadis Varic (Simens, Германия) или Vision FD Vario 3D (Ziehm, Германия). Все измерения выполнялись в свободно распространяемой через глобальную сеть Internet программе Surgimap V2.2 (Nemaris, США), статистическая обработка данных - в SPSS Statistics 18 (IBM, США). Были использованы описательные методы статистики, критерий Шапиро-Уилка для оценки распределения в выборках, параметрические методы: дисперсионный анализ для повторных измерений (с поправкой Тамхейна), Т-критерий Стьюдента для парных сравнений, корреляционный анализ Пирсона; непараметрические: критерий Вилкоксона для парных сравнений, корреляционный анализ Спирмена.
Хирургическая техника. Положение пациента на операционном столе – лежа на спине, шейный отдел позвоночника в нейтральном положении без усиления лордоза. Для исключения произвольной ротации голова фиксировалась к операционному столу с помощью самоклеящегося гипоаллергенного пластыря, при ограниченной флюороскопической визуализации нижнешейных сегментов верхний плечевой пояс и руки пациента слегка оттягивались дистально. Выполнялся классический передний левосторонний доступ к шейному отделу позвоночника по Кловарду. После флюороскопической идентификации уровня вмешательства устанавливался межтеловой дистрактор Каспара и ретрактор мягких тканей шеи. После резекции передних отделов межпозвонкового диска выполнялась тотальная микрохирургическая дискэктомия. Высота сегмента восстанавливалась с помощью межтелового дистрактора. Далее выполнялась резекция остеофитов (при наличии) задней продольной связки, одно- или двусторонняя ункофораминотомия. После завершения этапа декомпрессии проводился подбор размера эндопротеза путём последовательной установки соответствующих шаблонов. Подтверждением удовлетворительного размера шаблона являлось его одновременное центральное положение по горизонтальной и вертикальной осям в межтеловом промежутке с размером межсуставной щели в articulatio zygapophysialis, не превышающим аналогичного параметра в смежных суставах. Данные оценивались с помощью цифровой флюороскопии в прямой и боковой проекциях после уменьшения дистракции сегмента. После завершения подбора эндопротеза дистракция сегмента восстанавливалась, протез межпозвонкового диска устанавливался с помощью специального устройства. К особенностям артропластики с использованием эндопротеза «Эндокарбон» необходимо отнести способ его имплантации в межпозвонковое пространство. Установка эндопротеза не требует предварительного выполнения специальных костных резекций, его фиксация обеспечивается механизмом «самораскрытия» с последующим плотным прилеганием к замыкательным пластинам. Адекватное положение имплантата во фронтальной и сагиттальной плоскостях подтверждалось посредством флюороскопии в двух проекциях. Ориентиром для определения глубины установки по данным флюороскопии служила дорсальная граница тел позвонков и предполагаемая ось вращения шейного отдела. Оперативное вмешательство завершалось послойным ушиванием раны с последующей наружной фиксацией с использованием мягкого воротника типа Шанца на 3-5 дней.
Результаты исследования и их обсуждение. Всего было установлено 29 эндопротезов диска, вмешательства были проведены на уровне CIV-CV в двух случаях, СV-СVI в 15 случаях, СVI-СVII в 12 случаях.
Семи пациентам эндопротезирование выполнено на двух сегментах: в двух случаях имплантаты были установлены на уровнях CIV-CV и СV-СVI, в пяти других – на уровни СV-СVI, СVI-СVII. Для уровня СV-СVI средняя длина протеза составила 13,6 мм, ширина – 17,5 мм, высота – 5,7 мм; для уровня СVI-СVII средняя длина – 14 мм, ширина – 18 мм, высота – 6,2 мм.
Значения общей амплитуды (рис. 2) движений (M° ± SD), а также отдельно в оперированных (рис. 3), смежных краниальных (рис. 4) и каудальных (рис. 5) сегментах представлены в таблице 1. Анализ данных показал статистически значимые различия амплитуды движений в оперированных и краниальных сегментах до операции, на 3-й день после операции и через 3 месяца после операции (p = 0,01). Увеличение амплитуды движений оперированных сегментов отмечено преимущественно за счет разгибания (р = 0,02). В то же время подвижность каудальных сегментов почти не изменялась (р = 0,2) как в раннем послеоперационном периоде, так и через 3 месяца. При этом общая подвижность шейного отдела позвоночника статистически значимо уменьшилась в раннем послеоперационном периоде, однако в последующие три месяца не только восстановилась, но даже статистически значимо увеличилась по сравнению с исходным значением.
Таблица 1
Амплитуда движений шейного отдела позвоночника
|
Параметр |
M° ± SD (n = 29) |
||
|
Подвижность оперированных сегментов (р < 0,05) |
|||
|
До операции |
После операции |
Через 3 мес. после операции |
|
|
Амплитуда движений (°) |
10,47 ± 5,38 |
15,44 ± 7,02 |
20,03 ± 4,68 |
|
Разгибание (°) |
4,85 ± 4,01 |
10,21 ± 4,82 |
12,32 ± 4,37 |
|
Сгибание (°) |
5,62 ± 3,15 |
5,23 ± 3,63 |
7,70 ± 2,23 |
|
|
Подвижность краниальных смежных сегментов (р < 0,05) |
||
|
До операции |
После операции |
Через 3 мес. после операции |
|
|
Амплитуда движений (°) |
14,58 ± 3,54 |
9,05 ± 4,78 |
9,98 ± 6,03 |
|
Разгибание (°) |
8,83 ± 3,98 |
4,63 ± 2,75 |
5,74 ± 3,92 |
|
Сгибание (°) |
5,75 ± 3,18 |
4,51 ± 3,75 |
4,43 ± 3,13 |
|
|
Подвижность каудальных смежных сегментов (р > 0,05) |
||
|
До операции |
После операции |
Через 3 мес. после операции |
|
|
Амплитуда движений (°) |
7,62 ± 3,61 |
7,71 ± 4,02 |
8,99 ± 4,76 |
|
Разгибание (°) |
3,86 ± 2,17 |
4,05 ± 2,21 |
4,62 ± 2,58 |
|
Сгибание (°) |
4,44 ± 3,12 |
3,71 ± 2,95 |
4,51 ± 2,99 |
|
|
Общая подвижность шейного отдела (р < 0,05) |
||
|
До операции |
После операции |
Через 3 мес. после операции |
|
|
Амплитуда движений (°) |
55,38 ± 15,81 |
33,88 ± 20,31 |
64,35 ± 15,64 |
Сравнительный анализ рентгенологических параметров (табл. 2) сагиттального профиля шейного отдела позвоночника до и после вмешательства на всех этапах показал отсутствие статистически значимых различий как параметра cSVA (р = 0,11), так и CL (р = 0,17).
Таблица 2
Значения cSVA и CL до и после оперативного лечения
|
Параметр |
(Mе ± SD) (n = 22) |
||
|
До операции |
После операции |
Через 3 месяца после операции |
|
|
CL (°) |
5,5±9,61 |
2,1±12,95 |
-8,2±11,03 |
|
cSVA (мм) |
21,3±9,21 |
19,5±4,87 |
20,6±4,53 |
В ходе анализа клинических результатов обнаружен значительный регресс болевого синдрома не только в руке (p = 0,01), но и в шее (p = 0,01), а также улучшение жизнедеятельности пациентов в послеоперационном периоде (р = 0,01). Значения NDI и ВАШ представлены в таблице 3.
Таблица 3
Значения ВАШ и NDI до и после оперативного лечения
|
Параметр |
Mе ± SD (n = 22) |
|
|
До операции |
Через 3 месяца после операции |
|
|
ВАШ (шея) |
3,7 ± 2,42 |
1,1 ± 1,1 |
|
ВАШ (рука) |
5,3 ± 2,69 |
1,1 ± 1,14 |
|
NDI |
51,86 ± 14,87 |
35,13 ± 12,51 |
В ходе последующего корреляционного анализа установлена выраженная связь между интенсивностью болевого синдрома в шее и общей подвижностью шейного отдела (r = - 0,79; р = 0,01), а также корреляционная связь умеренной силы (r = 0,40, р = 0,03) между выраженностью болевого синдрома в шее и общим шейным лордозом (CL°) в дооперационном периоде.
В то же время какой-либо статистически значимой связи между параметрами подвижности шейного отдела позвоночника и уровнем жизнедеятельности за всё время наблюдения за пациентами выявлено не было (р>0,05).
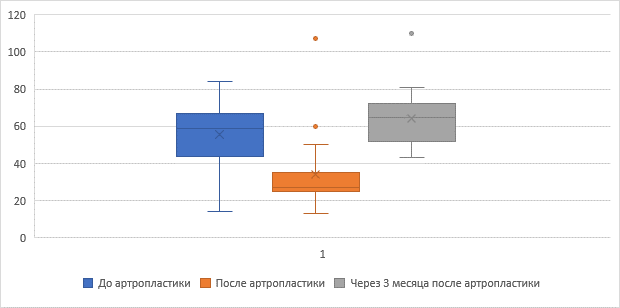
Рис. 2. Изменение общей подвижности шейного отдела позвоночника
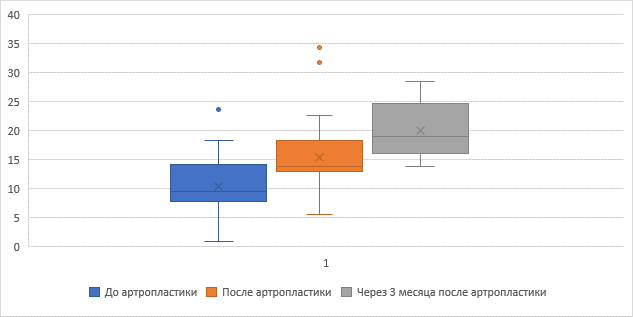
Рис. 3. Амплитуда движений оперированных сегментов
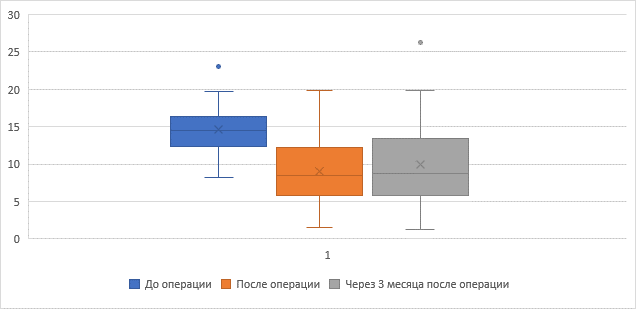
Рис. 4. Амплитуда движений краниальных смежных сегментов
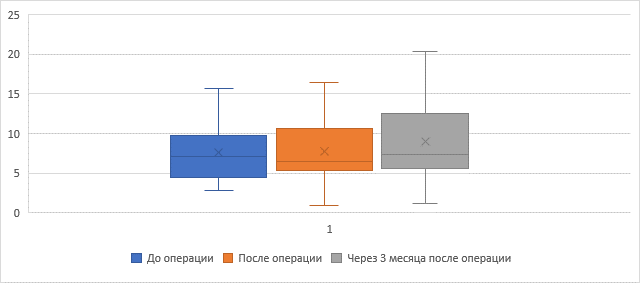
Рис. 5. Амплитуда движений каудальных смежных сегментов
Многие авторы описывают большую частоту дегенеративных изменений в сегментах СV-СVI и СVI-СVII в средней возрастной группе пациентов. Артропластика одноименных уровней приведена в соотношении для СV-СVI - 43,3-53% и СVI-СVII – 37-55,5% [9; 11]. По данным нашего исследования, большее число операций выполнено в той же возрастной группе (50,3±2,5 года) на уровне СV-СVI и СVI-СVII. Вероятно, большая частота дегенерации связана с уменьшением величины шейного лордоза и увеличением осевой нагрузки на сегменты СV-СVI и СVI-СVII [12].
Согласно теории дегенеративного каскада, в межпозвонковых дисках инволютивные морфологические изменения представлены неравномерно в разных дисках и выполнение спондилодеза на смежном сегменте может приводить к изменению осевых параметров, ускорению уже имеющихся дегенеративных изменений в них [13; 14]. По данным одного исследования, после выполнения спондилодеза у пациентов отмечается изменение регионарных параметров сагиттального баланса и подвижности шейного отдела, повторное появление не только болевого синдрома в шее, но и радикулопатии в 25,6% на протяжении 10 лет после оперативного вмешательства [15]. Биомеханические исследования, в том числе и на анатомических моделях шейного отдела позвоночника, продемонстрировали увеличение подвижности в смежных сегментах после выполнения межтелового спондилодеза, что, возможно, приводит к прогрессированию дегенеративных изменений в них [16]. На основании представленных работ возможно предположить, что попытка сохранить (восстановить) подвижность отдельных межпозвонковых дисков путем их протезирования позволит избежать прогрессирования дегенерации смежных сегментов. В то же время Yang X. и соавт. [17] в ходе двухлетнего наблюдения не выявили корреляцию между сохранением подвижности оперированного сегмента и развитием синдрома смежного уровня. Бывальцев В.А., Степанов А.А. и соавт. установили частоту ревизий по поводу синдрома смежного уровня (ASD) в 2,4% случаев после CDA и в 9% случаев после ACDF [18]. В свою очередь Гуща А.О., Древаль Д.В. и соавт. представили 5-летние результаты шейной артропластики у 30 пациентов, указав на отсутствие развития синдрома смежного уровня [11].
Увеличение амплитуды движений в оперированном сегменте и уменьшение в смежных было обнаружено в ряде исследований [2; 19]. Наше исследование также продемонстрировало подобные изменения: постепенное увеличение подвижности оперированных сегментов на протяжении 3 месяцев и стойкое уменьшение диапазона движений вышележащего сегмента практически сразу же после операции. В то же время каких-либо существенных изменений подвижности в нижележащем сегменте нами отмечено не было.
Применение эндопротеза позволяет изменить распределение нагрузки на шейный отдел позвоночника, но некоторые наблюдения за пациентами после CDA не подтверждают влияние артропластики на степень дегенерации смежных сегментов, из чего следует, что нельзя однозначно утверждать только о влиянии подвижности на дегенерацию межпозвонковых дисков.
В настоящее время большое значение в хирургическом лечении пациентов с дегенеративной патологией позвоночника уделяется параметрам его сагиттального профиля, так как доказано их значимое влияние на восстановление жизнедеятельности и качество последующей жизни пациентов. Установлено, что уменьшение шейного лордоза коррелирует с выраженностью болевого синдрома в шее, а также является одним из факторов, отягощающих течение шейной миелопатии [2; 19; 20]. Поэтому важным нейроортопедическим компонентом хирургии дегенеративной патологии шейного отдела позвоночника является сохранение или восстановление его лордоза, а также сбалансированного положения головы и шеи по отношению к нижележащим отделам позвоночника и таза [21; 22]. В ряде исследований были представлены результаты шейной артропластики, доказывающие улучшение таких рентгенологических параметров, как CL и cSVA [17; 23-25].
На отсутствие изменений CL и cSVA после эндопротезирования указывают другие исследователи [26; 27]. Возможная причина противоположных результатов кроется в количестве протезированных сегментов: наибольший лордоз достигается при артропластике трёх и более межпозвонковых дисков, а также при более каудальном расположении оперируемых сегментов [28].
В нашем исследовании каких-либо значимых изменений основных регионарных параметров сагиттального профиля шейного отдела позвоночника у пациентов, перенесших одно- или двухуровневую артропластику, выявлено не было. В то же время по результатам нашего исследования показатели болевого синдром в шее и руке регрессировали, а качество жизни пациентов значимо улучшилось, что соотносится с данными других работ [2; 5; 11; 18].
Существенными ограничениями работы являются малая выборка пациентов и короткий срок послеоперационного наблюдения.
Заключение. Применение артропластики у пациентов с дегенеративной патологией 1-2 шейных сегментов не оказывает существенного влияния на параметры сагиттального профиля, однако уже в раннем послеоперационном периоде способствует увеличению подвижности оперированных сегментов и уменьшению подвижности проксимального смежного сегмента, а в более поздние сроки – регрессу вертебрального болевого синдрома, увеличению общей подвижности шейного отдела позвоночника и улучшению качества жизни.
Библиографическая ссылка
Елисеев А.С., Млявых С.Г., Боков А.Е. ПАРАМЕТРЫ САГИТТАЛЬНОГО ПРОФИЛЯ И ПОДВИЖНОСТЬ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА ПОСЛЕ АРТРОПЛАСТИКИ И ИХ ВЛИЯНИЕ НА ОГРАНИЧЕНИЕ ЖИЗНЕДЕЯТЕЛЬНОСТИ ИЗ-ЗА БОЛИ В ШЕЕ: ПРОМЕЖУТОЧНЫЕ РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ // Современные проблемы науки и образования. 2022. № 2. ;URL: https://science-education.ru/en/article/view?id=31622 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31622



