Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF SURGICAL TREATMENT OF HYPERTENSIVE INTRACEREBRAL HEMORRHAGES OF PUTAMENAL LOCALIZATION BY OPEN AND MINIMALLY INVASIVE METHODS
Острые нарушения мозгового кровообращения остаются одной из самых актуальных и сложных проблем современной медицины, особое место среди которых занимают геморрагические инсульты, сопровождаемые высокой летальностью и инвалидностью [1-3]. Хирургическая активность при геморрагическом инсульте варьирует от полного отказа от операций до охвата более половины поступающих пациентов [1; 4; 5].
В настоящее время среди практикующих нейрохирургов не вызывают сомнения показания к операциям при гипертензивных субкортикальных гематомах и гематомах мозжечка, где всегда имеется высокая корреляция между успешно выполненной операцией и благоприятным исходом лечения. Намного более сложной проблемой являются кровоизлияния, расположенные в области подкорковых структур, в первую очередь путаменальной локализации (ПЛ). В данной группе пациентов далеко не всегда технически успешно выполненное вмешательство приводит к улучшению состояния пациента. Многие исследователи это связывают с самой высокофункциональной зоной поражения, а также травматичностью открытых вмешательств в этой зоне, в связи с чем были предложены различные способы малоинвазивного удаления гипертензивных кровоизлияний ПЛ [6-8].
В данной статье изложен наш опыт открытого и малоинвазивного способов удаления гипертензивных внутримозговых кровоизлияний ПЛ.
Цель исследования – оценка результатов хирургического лечения геморрагического инсульта методом пункционной аспирации и открытым способом.
Материалы и методы исследования
Все пациенты пролечены на базе регионального сосудистого центра КГБУЗ ККБ г.Красноярска. В 2015–2017 гг. почти все операции при гипертензивных кровоизлияниях путаменальной локализации выполнялись открытым способом, а с 2018 г. полностью малоинвазивно.
Критерии включения в исследуемые группы:
- гипертензивное кровоизлияние путаменальной локализации объёмом более 30 мл3;
- отсутствие патологии сосудов по МСКТ-ангиографии;
- операция в первые 3 суток от момента заболевания.
Критерии исключения:
- пациенты в коме (ниже 9 баллов ШКГ);
- пациенты с рецидивами гематом после операции;
- кровоизлияние на фоне приёма антикоагулянтов, дезагрегантов;
- тяжёлая сопутствующая патология в состоянии декомпенсации.
Открытые вмешательства выполнялись в объёме: костно-пластическая трепанация черепа, микрохирургическое удаление внутримозгового кровоизлияния под нейронавигационным контролем. Малоинвазивные вмешательства выполнялись в объёме пункционного удаления внутримозговой гематомы под нейронавигационным контролем с эндоскопической ассистенцией.
Сравнивалась радикальность удаления кровоизлияний в исследуемых группах, послеоперационная летальность и функциональный исход по шкале Рэнкин [9] (на момент выписки).
Статистический анализ и обработка материала выполнена с помощью программы Statistica (version 6.0) фирмы StatS oft@ Inc. Нормальность распределения выборки определялась на основании критерия Шапиро – Уилка. Использованы методы вариационной статистики с вычислением среднего значения (М) и её ошибки (m), среднеквадратичного отклонения (δ), максимального (Max) и минимального (Min) значений. Производилось вычисление критерия Стьюдента (t) для определения значимости различий между средними величинами. Критический уровень значимости (р) при проверке статистических гипотез в данном исследовании принимали равным 0,05.
Группы по открытому и малоинвазивному удалению гипертензивных внутримозговых кровоизлияний путаменальной локализации были сопоставимы (табл. 1).
Таблица 1
Характеристика пациентов с гипертензивными кровоизлияниями путаменальной локализации
|
|
Группа открытого удаления (n=31) |
Группа малоинвазивного удаления (n=15) |
|
|
Возраст пациентов |
59,3±14,1 |
60,4±13,5 |
p>0,05 |
|
Уровень бодрствования па момент операции (баллы по шкале ком Глазго) |
11,6±1,4 |
11,9±1,5 |
p>0,05 |
|
Объём внутримозговой гематомы (мл3) |
52,6±12,7 |
50,1±13,9 |
p>0,05 |
Таким образом, в обеих исследуемых группах большинство пациентов были зрелого и пожилого возрастов, на момент операции находились в глубоком оглушении и имели внутримозговое кровоизлияние путаменальной локализации объёмом около 50 мл3.
Результаты исследования и их обсуждение
Объём удаленной части гематомы открытым способом колебался от 43 до 95% от первоначального объёма гематомы, в среднем 72±12%. Объём удаленной части гематомы малоинвазивным способом колебался от 31 до 98% от первоначального объёма гематомы, в среднем 54±13,7% (табл. 2).
Таблица 2
Объем удаления гематомы с гипертензивными кровоизлияниями путаменальной локализации
|
|
Открытым способом |
Малоинвазивным способом |
|
Объём удаленной части гематомы |
От 43 до 95% (в среднем 72±12%) |
От 31 до 98% (в среднем 54±13,7%) |
Стоит отметить, что удаление даже половины гематомы позволяло перевести её критический объём (более 50 мл3) в некритический (менее 30 мл3), не угрожающий по масс-эффекту и дислокации мозговых структур. Меньшая радикальность малоинвазивных вмешательств обусловлена тем, что не предпринимались попытки удаления плотных сгустков (не отмываемых физиологическим раствором) из-за угрозы кровотечения, которое более проблематично останавливать при малоинвазивном вмешательстве.
Среди пациентов, которым выполнялась костно-пластическая трепанация черепа, летальность составила 45,1% (умерло 14 пациентов из 31 прооперированного). Летальность в группе малоинвазивного удаления гематом путаменальной локализации - 13,3% (умерло 2 пациента из 15 прооперированных). Таким образом, при сопоставимых группах пациентов, летальность в группе малоинвазивного удаления путаменальных гематом оказалась в 3,5 раза ниже, чем в группе открытого удаления, при том что радикальность удаления гематом в малоинвазивной группе была несколько ниже. В этой связи можно полагать, что ведущее значение в хирургии геморрагического инсульта имеет не максимальная радикальность удаления гематомы, а удаление критического объёма при минимальной травме окружающих структур мозга.
В группе открытого удаления путаменальных гематом на момент выписки состояние по шкале Рэнкин 3 отмечено у 23,5% пациентов, Рэнкин 4-5 - 76,5% пациентов. В группе малоинвазивного удаления отмечались несколько лучшие результаты: Рэнкин 3 – 46% пациентов, Рэнкин 4-5 – 54% пациентов. Несмотря на несколько лучшие результаты в малоинвазивной группе, следует прийти к заключению, что функциональные результаты после хирургического лечения гипертензивных кровоизлияний ПЛ в большинстве случаев неудовлетворительные (Рэнкин 3 и выше). При этом стоит отметить, что анализировались группы пациентов на момент выписки из стационара и практически все пациенты в дальнейшем были направлены на реабилитационное лечение, поэтому говорить об окончательных функциональных результатах возможно не ранее чем через 1-2 года.
Приведем три клинических случая хирургического удаления гипертензивных внутримозговых кровоизлияний ПЛ.
Клинический случай № 1.
Пациент П. 59 лет доставлен бригадой скорой помощи в тяжёлом состоянии. На момент осмотра уровень бодрствовании – сопор, левосторонняя гемиплегия. Выполнено МСКТ головного мозга (рис. 1).
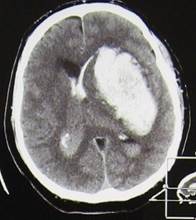 |
Рис. 1. МСКТ-головного мозга (натив), аксиальный срез - пациент П. Определяется внутримозговое кровоизлияние в путаменальной области слева объёмом 78 мл3, дислокация срединных структур 5 мм
По экстренным показаниям выполнено оперативное вмешательство: КПТЧ в левой лобно-височной области, микрохирургическое удаление внутримозгового кровоизлияния путаменальной локализации.
На следующие сутки после операции состояние пациента тяжёлое, кома 1, ИВЛ. По данным контрольной МСКТ головного мозга (рис. 2).
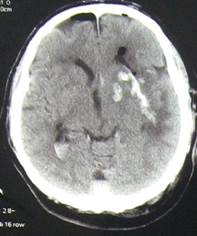 |
Рис. 2. МСКТ-головного мозга (натив), аксиальный срез - пациент П. Первые сутки после операции. Гематома удалена (небольшие следы крови), дислокации срединных структур нет
Несмотря на проводимую терапию, состояние пациента оставалась тяжёлым. Летальный исход на 10-е сутки после операции.
Клинический случай № 2.
Пациентка Т. 38 лет доставлена в приемный покой скорой помощью с диагнозом «ОНМК». На момент осмотра: глубокое оглушение – 12 баллов ШКГ, левосторонняя гемиплегия. Выполнено МСКТ головного мозга (рис. 3).
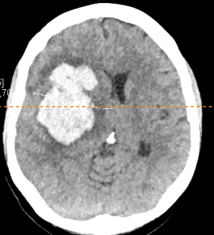
Рис. 3. МСКТ головного мозга (натив), аксиальный срез - пациентка Т. Определяется внутримозговое кровоизлияние в правой путаменальной области объёмом 68 мл3, дислокация срединных структур 7 мм
По МСКТ-ангиографии патологии сосудов головного мозга не выявлено. Принято решение об операции: пункционное удаление внутримозгового кровоизлияния под нейронавигационным контролем с эндоскопической ассистенцией. Операция прошла без осложнений, одномоментно удалено около 40 мл3. На следующие сутки после операции пациентка экстубирована, в легком оглушении, сохраняется левосторонняя гемиплегия. На контрольной МСКТ головного мозга (рис. 4).
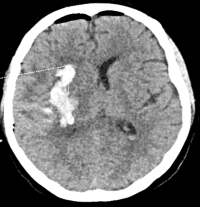
Рис. 4. МСКТ головного мозга (натив), аксиальный срез - пациентка Т. 1-е сутки после пункционного удаления внутримозгового кровоизлияния. Большая часть гематомы удалена (сохраняется около 10 мл3), дислокация срединных структур уменьшилась до 3 мм
Пациентка выписана на 14-й день после операции в состоянии Рэнкин 4.
Клинический случай № 3.
Пациентка Р. 60 лет доставлена скорой помощью в приемный покой в тяжёлом состоянии: глубокое оглушение – сопор (10 баллов ШКГ), глубокий правосторонний гемипарез (до 1-2 баллов). По МСКТ головного мозга (рис. 5).
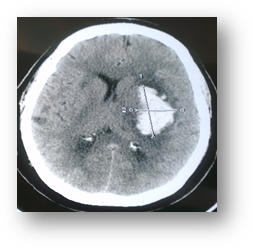
Рис. 5. МСКТ головного мозга (натив), аксиальный срез - пациентка Р. Определяется внутримозговое кровоизлияние в левой путаменальной области объёмом 42 мл3, дислокация срединных структур 5 мм
Несмотря на то что объём гематомы и степень поперечной дислокации имели пограничное значение для хирургии, в связи с тяжестью состояния пациентки (сопор) принято решение об операции: пункционное удаление внутримозгового кровоизлияния под нейронавигационным контролем с эндоскопической ассистенцией. Операция прошла без осложнений, на операции единомоментно аспирировано около 30 мл3 гематомы. В ложе удаленной гематомы оставлен активный дренаж. Из операционной пациентка доставлена на МСКТ для оценки объёма удаленной части гематомы. Выполнено МСКТ головного мозга (рис. 6).
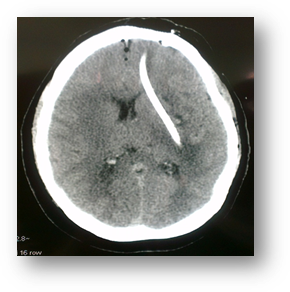
Рис. 6. МСКТ головного мозга (натив), аксиальный срез - пациентка Р. После операции. Гематома удалена полностью, определяется стоящий дренаж, наполненный кровью
На 1-е сутки после операции состояние пациентки тяжёлое, на ИВЛ, уровень бодрствования – глубокое оглушение. На 2-е сутки пациентка экстубирована, в умеренном оглушении, глубокий правосторонний гемипарез (до 2 баллов). Пациентка выписана на 18-й день после операции в состоянии Рэнкин 4.
Несмотря на длительную историю изучения вопроса, до сих пор нет серьёзной доказательной базы по преимуществу хирургического удаления гипертензивных внутримозговых кровоизлияний над консервативной терапией [1; 2; 10]. По результатам многоцентрового исследования STITCH II отмечена только некоторая тенденция в снижении летальности в хирургической группе пациентов над консервативной группой, однако в том случае, если кровоизлияние находилось не глубже 1 см от поверхности коры. Кровоизлияния в области подкорковых структур, в том числе путаменальной локализации, находятся более глубоко, и считается, что их хирургическое удаление не имеет доказанного преимущества перед консервативной терапией.
Несмотря на это, в ряде отдельных исследований и серий наблюдений подтверждается преимущество оперативного лечения гипертензивных кровоизлияний ПЛ над консервативной терапией [7; 8; 11].
Сho D.Y. обследовано 400 больных с гипертензивными кровоизлияниями ПЛ: 201 больной пролечен консервативно, 199 оперировано. Анализ результатов показал преимущество малоинвазивного хирургического лечения перед консервативной терапией при объёме гематомы свыше 30 мл3 и угнетении уровня бодрствования в пределах 9-12 баллов ШКГ [10].
В настоящее время существует три способа удаления гипертензивных внутримозговых кровоизлияний ПЛ: 1. Открытый способ (трепанация черепа, энцефалотомия, удаление гематомы). 2. Пункционно-аспирационный метод с использованием стереотаксических установок, системы навигации, с возможностью локального введения фибринолитиков. 3. Эндоскопическое удаление.
Несмотря на то что удаление гипертензивных внутримозговых кровоизлияний ПЛ открытым способом возможно и показано в случае быстрого нарастания дислокационного синдрома (клинические рекомендации Ассоциации нейрохирургов России «Хирургическое лечение гипертензивных внутримозговых гематом», 2014 г.), по данным большинства современных исследований, это сопровождается высокой послеоперационной летальностью и плохим функциональным исходом.
Пункционно-аспирационные методики удаления гипертензивных кровоизлияний ПЛ с сеансами локального фибринолиза сопровождаются более низкой летальностью, однако до сих пор не решен вопрос о возможности применения фибринолитиков для проведения сеансов локального фибринолиза, учитывая, что противопоказанием к введению любого фибринолитика согласно инструкции к препарату является «геморрагический инсульт».
В последнее время развиваются эндоскопические методики удаления гематом, показавшие наиболее низкую послеоперационную летальность [12; 13]. При этом нужно разграничивать ситуации, когда речь идёт об эндоскопическом удалении гематомы и эндоскопической ассистенции, что не всегда четко определяется в публикуемых данных. В нашем случае первично пункционно удалялась большая часть гематомы, а затем в образовавшуюся полость для ревизии вводился эндоскоп. Такой способ правильнее рассматривать как пункционное удаление с эндоскопической ассистенцией.
По данным Агзамова М.К., у больных с латеральными (путаменальными) гематомами, прооперированных открытым способом (КПТЧ, энцефалотомия, удаление гематомы), с 13-15 баллами ШКГ летальность составила 31,8%, при нарушении сознания в диапазоне 6-12 баллов – 55,2%. При эндоскопическом удалении гематом летальность в первой группе составила 21,4%, во второй группе – 29%.
По данным Крылова В.В. и Дашьяна В.Г. [1-3], обнадёживающие результаты в хирургии гипертензивных внутримозговых кровоизлияний получены при использовании видеоэндоскопии. Выявлено, что «сочетание методов нейронавигации и видеоэндоскопии позволяет с наименьшей травматичностью и высокой точностью выполнять аспирацию сгустков крови и жидкой фракции и контролировать радикальность удаления гематомы». При корректном подходе к хирургии геморрагического инсульта послеоперационная летальность составляет 14%, а при использовании видеоэндоскопической техники снижается до 9%, в то время как при консервативном лечении летальность превышает 50%.
Таким образом, на основании ряда исследований и полученных нами данных, малоинвазивное удаление гипертензивных внутримозговых кровоизлияний ПЛ имеет преимущества перед консервативной терапией и открытым удалением. При этом стоит указать, что во всех исследованиях, где получены обнадеживающие результаты, малоинвазивные методики не использовались у пациентов в декомпенсированном состоянии (не оперировались пациенты в коме).
Стоит отметить, что функциональные исходы в большинстве случаев остаются неудовлетворительными. Это можно связать с тем, что во время кровоизлияния происходит разрушение проводящих путей в области внутренней капсулы, поэтому удаление гематомы в большинстве случаев спасает пациента от смерти, связанной с отеком-дислокацией, но не улучшает функциональный исход. В нечастых случаях, когда после удаления гематомы отмечается явная положительная динамика в виде увеличения силы в парализованных конечностях, можно предположить, что в большей степени имело место не разрушение проводящих путей, а их компрессия гематомой.
Заключение
Малоинвазивное хирургическое удаление гипертензивных кровоизлияний ПЛ имеет преимущество над открытым удалением в виде снижения послеоперационной летальности более чем в три раза. Функциональные исходы на момент выписки в группе прооперированных пациентов в большинстве случаев неудовлетворительные, что в первую очередь связано с первичным повреждением проводящих путей массивным кровоизлиянием.
Библиографическая ссылка
Шнякин П.Г., Ботов А.В., Руденко П.Г., Башков А.А. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПЕРТЕНЗИВНЫХ ВНУТРИМОЗГОВЫХ КРОВОИЗЛИЯНИЙ ПУТАМЕНАЛЬНОЙ ЛОКАЛИЗАЦИИ ОТКРЫТЫМ И МАЛОИНВАЗИВНЫМ СПОСОБАМИ // Современные проблемы науки и образования. 2022. № 2. ;URL: https://science-education.ru/en/article/view?id=31605 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31605



