Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
APPROACHES TO TREATMENT OF ARTERIAL HYPERTENSION IN CHRONIC KIDNEY DISEASE
Заболеваемость артериальной гипертензией (АГ) среди взрослого населения достигает 45% [1]. К 2025 году прогнозируется увеличение заболеваемости до 1,5 млрд всего взрослого населения [2]. Сегодня выделяют несколько стадий повышения АД (таблица). АГ является модифицируемым фактором многих заболеваний: острого коронарного синдрома (ОКС), нарушения мозгового кровообращения (НМК), хронической почечной (ХПН) и сердечной (ХСН) недостаточности и т.д. [3]. Однако АГ и ХПН могут быть как причиной, так и следствием друг друга – по данным Valika A., Peixoto A.J., 2016, до 90% пациентов с одной патологией страдают от другой [2; 4; 5]. Частота встречаемости кардиальных осложнений при заболеваниях почек и наоборот, с формированием «кардиоренального синдрома» обуславливает АД и ХБП как одни из наиболее значимых проблем современного здравоохранения [6; 7].
Классификация степеней артериальной гипертензии по значениям давления [1; 2]
|
Вид давления |
Систолическое артериальное давление, мм рт. ст. |
Диастолическое артериальное давление, мм рт. ст. |
|
Оптимальное |
Менее 120 |
Менее 80 |
|
Нормальное |
120-129 |
80-84 |
|
Повышенное в пределах нормы* |
130-139 |
85-89 |
|
АГ I степени |
140-159 |
90-99 |
|
АГ II степени |
160-179 |
100-109 |
|
АГ III степени |
Более 180 |
Более 110 |
*Согласно Американской ассоциации по сердечным заболеваниям, при систолическом артериальном давлении (САД) 130-139 мм рт. ст. и диастолическом артериальном давлении (ДАД) 80-89 мм рт. ст. следует диагностировать АГ I степени.
Патофизиология развития и причинно-следственная связь АГ и ХБП изучены достаточно хорошо, но по причине многофакторности и трудности в постоянном контроле степени поражения почек при ХБП одновременное лечение затруднительно (рис. 1) [8-10].
Рис. 1. Общая схема связи нарушений АД
При прогрессировании ХБП наблюдается рост систолического артериального давления (САД) и диастолического артериального давления (ДАД) [11]. При этом САД увеличивается в большей степени в связи с ремоделированием и кальцинозом магистральных артерий из-за снижения эластичности артериальной стенки на фоне нарушений фосфорно-кальциевого обмена и влияния уремических токсинов. В связи с этим тяжесть АГ при ХБП прежде всего связана с САД – целевым показателем [6; 12; 13]. По сообщению Pugh D. et al., 2019, важную роль играет фенотип гипертонии – существует прямая связь со степенью прогрессирования ХБП [14].
Разумно предположить улучшение состояния пациентов с ХБП при низких значениях САД. Однако для достоверного измерения степени улучшения состояния пациента необходимо 24-часовое мониторирование его АД, что является проблематичным как с экономической, так и с эргономической точек зрения. Несмотря на это, Pugh D. et al., 2019, рекомендуют именно данный способ для одновременной диагностики степени и стадии АГ, а для стадии ХБП – скорость клубочковой фильтрации (СКФ) и протеинурию [14].
Таким образом, целевое воздействие на организм, пораженный АД и ХБП, – снижение АД до уровня <130/80 мм рт. ст., вне зависимости от степени протеинурии [9; 13]. Однако существуют и другие рекомендации: целевой уровень АД <140/90 мм рт. ст., протеинурия - менее 1 грамма в день [15]. Так, существует множество рекомендаций, сходящихся в одном – необходимости снижения АД [16-18].
На сегодняшний день существует несколько путей снижения АД (рис. 2):
· (РААС)
По данным Jafar T.H. et al., 2003, применение лекарств данной группы, ингибиторов АПФ (и-АПФ) и антагонистов рецепторов ангиотензина (АРА), может снизить САД на 20 мм рт. ст., но, по данным Fied L.F. et al., 2013, при их использовании в сочетанной терапии более выражены побочные эффекты, что затрудняет внедрение комплексной терапии у пациентов с АГ и ХБП [19-21].
· Диуретики
Данная группа веществ получила широкое распространение вследствие своей высокой эффективности. Однако их применение требует тщательного контроля состояния пациента и комбинации тиазидных с петлевыми диуретиками. Также необходим жесткий контроль ионного состава крови во избежание гипокалиемии [22].
· Блокаторы кальциевых каналов
Рядом работ отмечается их большая эффективность в контроле АГ, однако подчеркивается отсутствие значимого влияния на протеинурию и ХБП [23-25].
· Блокаторы адренорецепторов
Препараты данной группы в настоящее время достаточно хорошо изучены и нашли большое применение при АГ, однако при ХБП их применение затруднительно вследствие их значительного влияния на тонус стенки кровеносных сосудов [26].
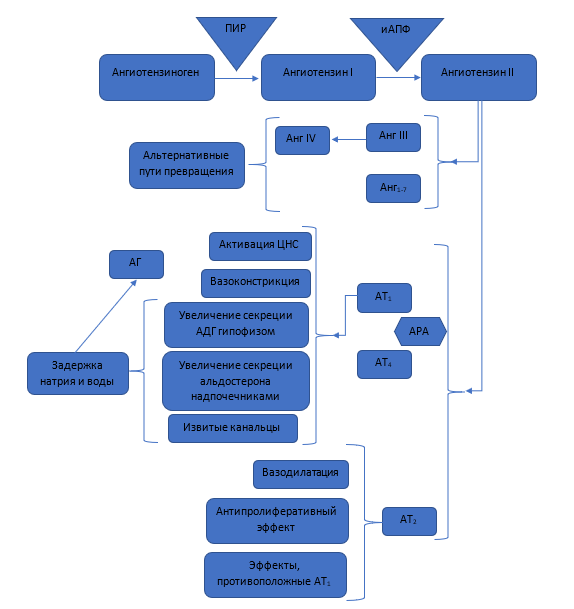
Рис. 2. ПИР - прямые ингибиторы ренина; иАПФ - ингибиторы ангиотензинпревращающего фермента; АДГ - антидиуретический гормон; Анг - ангиотензин; АРА - антагонисты рецепторов ангиотензина; AT1-4 - рецепторы к ангиотензину II типа 1-4
Разумеется, любая схема терапии АГ сопровождается значительным изменением образа жизни пациента, особенно характера и стиля питания [27]. Наиболее популярными диетами в рамках контроля АД и прочих сопутствующих патологий являются [28-30]:
● Средиземноморская – повышено потребление фруктов, овощей, оливкового масла, бобовых, а также допускается употребление небольшого количества красного вина.
● DASH (Dietary Approaches to Stop Hypertension, или диетический подход к предотвращению гипертонии) - повышено потребление фруктов, овощей, цельнозерновых продуктов, мяса птицы, нежирных молочных продуктов и снижение потребление сладостей, красного мяса, натрия (соли).
● С низким содержанием жира - необходимо соблюдение менее чем 30% содержания жиров в пище, потребление белков любого происхождения должно быть не более 15% от общего количества пищи, повысить потребление злаков.
● С низким содержанием углеводов – необходимо соблюдение менее чем 25% содержания углеводов в пище, повысить потребление белков животного или растительного происхождения.
● Скандинавская – имеет схожий рацион с DASH–диетой, однако имеет дополнение в виде трёхразового рыбного питания и рапсового масла. То есть данная диета является «суммой» DASH и средиземноморской диет.
● С низким соотношением гликемического индекса/нагрузки - соблюдение определённого заранее соотношения гликемического индекса/нагрузки по каждому продукту.
● Палеолитическая диета - необходимо исключить всё, что не входило в предполагаемый рацион древних людей.
Помимо АГ, у больных чаще всего имеются и другие, сочетанные, заболевания. На сегодняшний день наиболее распространёнными становятся онкологические заболевания, включая новообразования почек. Данные нозологические единицы составляют основную долю уронефрологических заболеваний, их прогрессирование сопровождается значительным числом различных осложнений, поэтому такие пациенты нуждаются в серьезном специализированном лечении у специалистов-урологов [20; 31; 32].
Цель – проанализировать развитие ХБП на фоне неконтролируемой АГ у пациента после нефрэктомии. Подобрать максимально эффективную гипотензивную терапию с нефропротективным эффектом.
Клинический случай. Был проанализирован клинический случай пациента с АГ и развитием ХБП после нефрэктомии. Мужчина, 60 лет, с артериальной гипертензией II стадии, 2 степени, 3 степенью сердечно-сосудистого риска (обусловлен гипертрофией миокарда левого желудочка) и раком правой почки наблюдался в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России, где по поводу рака правой почки была выполнена лапароскопическая нефрэктомия справа. Пациент при осмотре предъявлял жалобы на боли в поясничной области справа, усиливающиеся после физической нагрузки, кровь в моче. По данным компьютерной томографии, в области верхнего полюса правой почки определяется образование пониженной плотности размером до 36 мм с неровными контурами, накапливающее контраст активно и неравномерно. Было сделано заключение о наличии объемного образования верхнего полюса правой почки. Проведено дообследование сердечно-сосудистой системы. На ЭКГ отмечались: синусовый ритм с частотой сердечных сокращений 63 уд. в мин., горизонтальное направление ЭОС, гипертрофия миокарда левого желудочка. По данным эхокардиографии, на момент поступления задняя стенка левого желудочка (ЗСЛЖ) составляла 1,3 см, а межжелудочковая перегородка (МЖП) - 1,3 см, фракция выброса составила 62%, размеры левого предсердия 3,7 см, КДР ЛЖ 4,0 см, КСР ЛЖ 3,2 см, КДО 130 мл, КСО 51 мл, выявлена диастолическая дисфункция ЛЖ, среднее давление в легочной артерии составило 25 мм рт. ст., жидкость в полости перикарда не определялась. Пациент до операции достигал целевого АД 120/70 мм рт. ст. и регулярно принимал лозартан 50 мг/сут. При поступлении креатинин крови достигал 110 мкмоль/л, скорость клубочковой фильтрации составляла 62 мл/мин. по CKD-EPI. Пациенту была выполнена нефрэктомия справа. Послеоперационный период протекал без осложнений. Анализ динамики уровня АД в раннем послеоперационном периоде соответствовал целевым цифрам, а уровень креатинина не изменился. Пациент был выписан в удовлетворительном состоянии с рекомендацией приема лозартана ежедневно в прежней дозе. Через 6 месяцев при контрольном осмотре состояние единственной левой почки по данным УЗИ оценивалось, как удовлетворительное. Размеры почки составляли 110х47х37 мм, по описанию УЗИ: контуры ровные, четкие, целостность капсулы не нарушена, паренхима 19 мм, эхогенность и структура паренхимы не изменена, синус незначительно повышенной эхогенности, ЧЛС не расширена, чашки до 3,5 мм, лоханка до 10 мм, кровоток не изменен, микролиты не определяются. Васкуляризация при цветовом доплеровском картировании не изменена. Область надпочечника без патологических изменений и образований, левый мочеточник не расширен. Однако при опросе пациента оказалось, что последние три месяца его беспокоит повышение АД до 170/100 мм рт. ст., а увеличение суточной дозы лозартана до 100 мг/сут. не принесло желаемого эффекта. Контроль уровня креатинина показал 170 мкмоль/л, а расчет СКФ 37 мл/мин. по CKD-EPI, что соответствует ХБП 3Б ст. В связи с падением СКФ и повышением АД была проведена коррекция антигипертензивной терапии. Пациенту назначены ирбесартан 150 мг в сутки и амлодипин 5 мг в сутки. Пациенту проведена оценка липидного спектра, по её результатам: уровень общего холестерина 7,0 ммоль/л, холестерол-ЛПНП 4,2 ммоль/л, холестерол-ЛПВП 0,93 ммоль/л, триглицериды 0,81 ммоль/л. Учитывая высокий риск развития сердечно-сосудистых осложнений и сопутствующую ХБП, целевой уровень ЛПНП у пациента должен был составлять 1,8 ммоль/л. Пациенту был рекомендован прием статинов и назначен розувастатин в дозировке 10 мг в сутки с целью снижения риска сердечно-сосудистых осложнений и достижения целевого уровня ЛПНП. Рекомендован контроль анализа крови через 3 месяца с определением уровня общего холестерина, ЛПНП, ЛПВП, триглицеридов, АЛТ, АСТ и КФК и наблюдение врача-кардиолога.
По результатам наблюдения, на фоне приема препаратов через 3 месяца после коррекции терапии уровень АД вновь стал целевым - 120/70 мм рт. ст., креатинин снизился до 120 мкмоль/л, выросла СКФ до 56 мл/мин. по CKD-EPI, что соответствует ХБП 3А ст. По данным СМАД, среднесуточное систолическое АД (24 ч) - 121,7±7,3 мм рт. ст., СДАД-ночь - 70,3±3,1 мм рт. ст. и САД min – ночь - 78,2±5,6 мм рт. ст. На фоне регулярного приема розувастатина удалось достичь целевых значений ЛПНП 1,7 ммоль/л. Развития побочных эффектов не наблюдалось, по данным биохимического анализа крови показатели АЛТ, АСТ, КФК оставались в пределах нормальных значений.
Заключение. Очевидно, что отсутствие контроля АД на фоне единственной почки в короткий срок приводит к развитию ХБП. Такие пациенты требуют пристального внимания лечащего врача, а также контроля уровня АД и уровня креатинина. Согласно рекомендациям по лечению АГ в сочетании с ХБП, наилучшим сочетанием препаратов является ингибитор РАСС и блокатор кальциевых каналов.
Эффективное лечение АГ ирбесартаном и амлодипином, которые относятся к группам РАСС (АРА) и блокаторов кальциевых каналов соответственно, по сравнению с монотерапией препаратом группы РААС (АРА) лозартаном у больного с единственной почкой и ХБП позволило достичь целевого уровня АД, повысить СКФ и снизить стадию ХБП. При этом важно, что ирбесартан благоприятно влияет на функцию почек даже при выраженной нефропатии. Бесспорным остается факт, что комбинация препаратов всегда выигрывает у обычного повышения дозы одного препарата в режиме монотерапии. Приведенное наблюдение демонстрирует развитие ХБП у пациента с АГ после выполненной нефрэктомии и единственной почкой, а также возможность комбинированного лечения АГ, которое позволяет не только достичь целевого АД, но и улучшить течение ХБП в данной клинической ситуации. Помимо этого, у данной категории пациентов необходимо проводить оценку липидного спектра и согласно степени риска достигать целевых значений ЛПНП, что особенно позволяет снижать риск сердечно-сосудистых осложнений при сочетании АГ и ХБП.
Библиографическая ссылка
Давыдова С.С., Сметнева Н.С., Каштанов А.Д. ПОДХОДЫ К ЛЕЧЕНИЮ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК // Современные проблемы науки и образования. 2021. № 6. ;URL: https://science-education.ru/en/article/view?id=31220 (дата обращения: 12.05.2026).
DOI: https://doi.org/10.17513/spno.31220



