Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
HIP JINT ENDOPROSTHESIS REPLACEMENT IN PATIENT WITH DYSPLASTIC COXARTHROSIS WITH A BACKGROUND OF CONGENITAL HIP DISLOCATION USING SUBTROCHANTERIC SHORTENING OSTEOTOMY
Дисплазия тазобедренного сустава представляет собой одну из наиболее тяжелых врожденных патологий тазобедренного сустава. Среди дегенеративно-дистрофических заболеваний тазобедренного сустава, по данным современной медицинской периодики, на долю диспластических коксартрозов приходится от 35% до 87% всей патологии тазобедренного сустава [1‑3].
Вследствие наличия врожденных дефектов соединительной ткани и недоразвития тазобедренного сустава дисплазия тазобедренного сустава характеризуется рядом анатомо-биомеханических особенностей, таких как:
‑ уплощение вертлужной впадины с атрофией и дефектом задневерхнего и передневерхнего сегментов стенки;
‑ подвывих и вывих головки бедренной кости со значительным проксимальным смещением на 4‑5 см и более;
‑ резко выраженная избыточная антеверсия и укорочение шейки бедренной кости;
‑ узкий костно-мозговой канал бедренной кости, снижение минеральной плотности костной ткани;
‑ наличие выраженной приводяще-сгибательной контрактуры в тазобедренном суставе и укорочение нижней конечности [4‑6].
Одним из наиболее актуальных методов лечения диспластического коксартроза является тотальное эндопротезирование, позволяющее купировать болевой синдром, обеспечить нормальные биомеханические соответствия в суставе, восстановить опорную функцию конечности и улучшить качество жизни пациента.
Оперативное лечение пациентов с диспластическим коксартрозом сопровождается рядом технических трудностей ‑ как на этапе предоперационного планирования, так и непосредственно во время проведения вмешательства. Наиболее сложными хирургическими аспектами служат: позиционирование вертлужного компонента эндопротеза относительного истинного центра ротации тазобедренного сустава с сохранением достаточной несущей способности имплантата и минимального недопокрытия компонента; костная пластика верхнего края вертлужной впадины; мобилизация и низведение проксимального отдела бедренной кости; сохранение мышечного баланса сустава и профилактика тракционных повреждений седалищного нерва [4].
Хирургическая тактика сложных случаев эндопротезирования при диспластическом коксартрозе предусматривает выполнение оперативного вмешательства как в один, так и в два и более этапов. По мнению некоторых авторов, одноэтапные операции являются более сложными в исполнении и сопровождаются большим риском осложнений и длительным реабилитационным периодом, однако позволяют существенно сократить стационарный этап лечения и с большей степенью комплаентности воспринимаются пациентами. Для одноэтапного низведения проксимального отдела бедренной кости и вправления головки эндопротеза применяют различные виды остеотомий: дистальную укорачивающую, подвертельную укорачивающую, остеотомию с транспозицией большого вертела по T. Paavilainen [4, 5]. При многоэтапном оперативном вмешательстве первым этапом производится монтаж аппарата внешней фиксации для низведения проксимального отдела бедренной кости. После достижения нужного уровня коррекции проводят эндопротезирование тазобедренного сустава с вправлением головки эндопротеза в вертлужную впадину одномоментно [4, 6].
Одним из важнейших этапов эндопротезирования при дисплазии служит установка вертлужного компонента эндопротеза. Помимо точного соблюдения референтных углов, в большинстве случаев требуется компенсация дефекта костной стенки вертлужной впадины и костного недопокрытия компонента. В медицинской периодике описаны различные варианты восполнения костного дефицита: от установки компонентов большого диаметра до различных вариантов костной и даже цементной пластики. Наиболее применяемым и предпочтительным методом, по нашему мнению, является костная аутопластика из утильной головки бедренной кости пациента.
В данной статье представлены наш клинический опыт выполнения корригирующей подвертельной остеотомии с костной пластикой и обзор актуальной медицинской литературы с целью информирования врачей травматологов-ортопедов о возможных способах решения подобных клинических ситуаций.
Клиническое наблюдение
Пациент Х., 28 лет. На первом году жизни диагностирована дисплазия тазобедренных суставов, по месту жительства осуществлялись динамическое наблюдение и консервативная симптоматическая терапия. В возрасте 10 лет на базе ФГБУ «Российский научный центр “Восстановительная травматология и ортопедия” им. Г.А. Илизарова» г. Кургана выполнены корригирующая остеотомия костей левой голени, наложение аппарата внешней фиксации, проведено удлинение левой нижней конечности на 3 см. На протяжении длительного времени пациент не предъявлял жалоб боли в тазобедренных суставах. С 2017 г. на фоне полного благополучия отметил резкое сокращение амплитуды движений и появление болевого синдрома в области левого тазобедренного сустава. По данным выполненной рентгенографии (рис. 1) диагностирован диспластический коксартроз 3-й степени с вывихом головки бедренной кости. Для проведения оперативного лечения больной направлен в НМИЦ ТО им. Р.Р. Вредена.
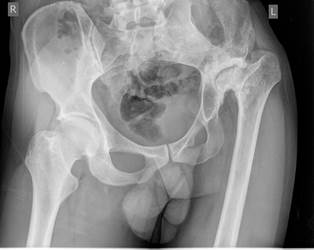
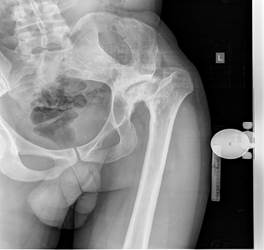
Рис. 1. Рентгенограммы костей таза и левого тазобедренного сустава до оперативного лечения
После проведения полного спектра клинико-лабораторных исследований пациенту было выполнено одноэтапное тотальное эндопротезирование левого тазобедренного сустава с костной пластикой крыши вертлужной впадины и подвертельной укорачивающей остеотомией бедренной кости. Прямым боковым доступом по K. Hardinge произведен послойный доступ к левому тазобедренному суставу. При ревизии операционной раны выявлен супраацетабулярный вывих деформированной, уплощенной головки бедренной кости. После тщательного иссечения рубцовой ткани и мобилизации проксимального отдела бедренной кости выделена истинная вертлужная впадина, диспластическая, резко уплощенная, с дефектом передней стенки. Дальнейшее формирование вертлужной впадины выполняли в истинном положении путем последовательной обработки фрезами до размера 46 мм и медиализации до внутренней кортикальной пластинки. После обработки костного ложа недопокрытие фрезы в краниальных отделах составляло до 1/3. С целью компенсации недопокрытия компонента произведена костная аутопластика структурным трансплантатом из удаленной головки бедренной кости. Прием костной пластики осуществлялся до окончательной обработки фрезами. Костный аутотрансплантат фиксирован 2 винтами. Установлен вертлужный компонент «R3» (Smith&Nephew), дополнительно фиксирован 2 винтами. При подготовке к установке бедренного компонента эндопротеза имело место высокое положение проксимального конца бедренной кости относительно вертлужной впадины. Низведение последнего в таких случаях затруднено ввиду выраженного рубцово-спаечного процесса. После формирования посадочного места для бедренного компонента эндопротеза произведена двойная косая остеотомия бедренной кости с удалением промежуточного костного фрагмента. Выполнена репозиция проксимального и дистального костных фрагментов; после пробного вправления на тестовом рашпиле, в положении достигнутой репозиции press-fit установлен бедренный компонент «SL+» (Smith&Nephew). Фиксация компонентов стабильная (рис. 2). Профиль бедренного компонента типа Цваймюллера обеспечивает ротационную стабильность за счет его конфигурации, что позволяет не выполнять дополнительный остеосинтез проксимального отдела бедренной кости.
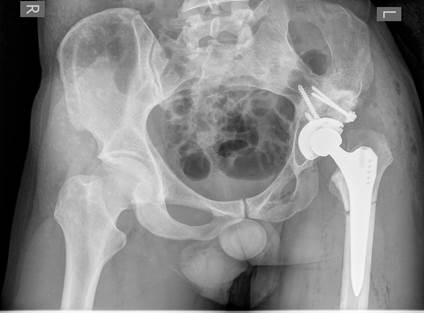
Рис. 2. Рентгенограмма костей таза и левого тазобедренного сустава после оперативного лечения
Ранний послеоперационный период протекал без осложнений, заживление хирургической раны происходило первичным натяжением. На этапе стационарного лечения пациенту проводились симптоматическая терапия, реабилитационное лечение, направленное на формирование правильного стереотипа ходьбы.
С использованием описанной методики в нашем отделении были прооперированы 17 больных. На протяжении всего раннего послеоперационного периода у всех пациентов отмечались стойкое купирование болевого синдрома, компенсация укорочения длины оперированной конечности и нормализация клинико-лабораторных показателей. В дальнейшем оценка результатов лечения проводилась на сроках 3, 6, 12 месяцев, затем 1 раз в год. При выполнении контрольного рентгенологического исследования у 100% больных достигнуты консолидация костной ткани в зоне проведения остеотомии и перестройка костного аутотрансплантата в области вертлужного компонента эндопротеза. Исследование функциональных результатов лечения проводили при помощи опросника Harris Hip Score, SF-36, где были продемонстрированы лучшие показатели в сравнении с дооперационной оценкой. За весь период послеоперационного наблюдения пациентов не было зарегистрировано ни одного случая осложнений неврологического характера, равно как и нестабильности компонентов эндопротеза.
Положительные результаты лечения диспластического коксартроза с использованием костной аутопластики и корригирующей подвертельной остеотомии описаны в ряде научных публикаций как отечественных, так и зарубежных авторов. Так, в исследовании M. Chen и D.J. Gittings приведены результаты лечения 18 пациентов (21 тазобедренный сустав). Средний возраст пациентов составил 47 лет (варьировал в диапазоне от 28 лет до 61 года). Всем пациентам было выполнено тотальное эндопротезирование тазобедренного сустава с подвертельной укорачивающей остеотомией бедренной кости. Отдаленные результаты лечения оценивались в сроки 1, 3, 6, 9 и 12 месяцев после операции, а затем ежегодно после первого года наблюдения. Средний срок наблюдения составил 3,5 года (от 6 месяцев до 9 лет). На каждом контрольном осмотре проводили тщательный анализ и сравнение рентгенограмм оперированного сустава для оценки усадки бедренного компонента и остеолиза в зоне установленного имплантата. Морфофункциональные результаты лечения оценивали при помощи шкал Harris Hip Score и модифицированной шкалы Merle D'Aubigne HipScore. На протяжении первых 6 месяцев после проведенного лечения ни у одного из пациентов не диагностирована нестабильность компонентов эндопротеза, также были отмечены лучшие показатели используемых оценочных шкал по сравнению с периодом до оперативного вмешательства (р<0,05). У трех пациентов из исследуемой группы (16%) послеоперационное течение осложнилось явлением нейропраксии седалищного нерва, которое было успешно купировано проведением консервативной терапии [7].
Схожие результаты лечения были получены S. Yin c группой исследователей при оперативном лечении 12 пациентов с дисплазией тазобедренного сустава. Группа наблюдения включала в себя 10 женщин и 2 мужчин, средний возраст пациентов составил 54,3 года (от 37 до 75 лет). Оценка по Harris Hip Score в предоперационном периоде составила 41,08±7,90.
Укорочение конечности варьировало от 0,53 см до 4,28 см (в среднем 2,47 см). При выполнении эндопротезирования тазобедренного сустава всем пациентам выполнялась компенсация дефекта вертлужной впадины при помощи утильной аутокости из резецированной головки бедренной кости, в 4 случаях выполнялась укорачивающая подвертельная остеотомия бедренной кости. Контрольное наблюдение в послеоперационном периоде осуществляли в сроки от 22 месяцев до 5 лет, средний срок наблюдения составил 3 года. Повторная оценка по Harris Hip Score в послеоперационном периоде демонстрировала достоверное улучшение контрольных показателей и составила 89,50±2,78 (t=‑25,743, p=0,003). За весь период наблюдения ни у одного из пациентов не выявлено асептического расшатывания компонентов эндопротеза и диастаза отломков в зоне остеотомии [8].
W.B. Hua c группой соавторов провели ретроспективное исследование, которое включало в себя 24 пациентов, которым выполнялось первичное эндопротезирование тазобедренного сустава с костной аутопластикой вертлужной впадины и укорачивающей подвертельной остеотомией у 21 пациента из группы наблюдения. Контроль результатов лечения осуществляли при помощи балльной шкалы Harris Hip Score (HHS) и рентгенологических методов исследования. Наблюдение за исследуемой группой пациентов осуществлялось в период от 18 до 108 месяцев, средний срок наблюдения составил 42 месяца. По результатам лечения показатели опросника HHS улучшилось с 47,5±8,7 до 88,5±3,1. Средняя длина удаленных сегментов бедренной кости составила 2,5±0,8 см (в диапазоне от 1,0 до 4,5 см), а средний наклон вертлужной впадины ‑ 43°±5° (диапазон 31‑ 54°). Средние величины низведения центра вращения варьировали в диапазоне от 3 мм до 12 мм (3,2±3,0), латерализации ‑ 4,0±4,0 мм (диапазон от ‑9 мм до 11 мм). Осложнения после оперативного лечения наблюдались у 4 пациентов, из которых 3 случая перелома в вертельной зоне и 1 ‑ атрофия седалищного нерва [9].
Заключение
Эндопротезирование тазобедренного сустава при диспластическом коксартрозе и врожденном вывихе головки бедренной кости представляет собой технически сложное оперативное вмешательство, требующее тщательного предоперационного планирования и операционной техники. В большинстве случаев при установке вертлужного компонента возникает необходимость проведения костной пластики дефектов вертлужной впадины и низведения проксимального конца бедренной кости. Выполнение корригирующей остеотомии бедренной кости обеспечивает корректную установку бедренного компонента, компенсацию укорочения нижней конечности и сохранение мышечного баланса. Полученные нами результаты использования костной аутопластики вертлужной впадины в комбинации с укорачивающей остеотомией бедренной кости подтверждаются данными современной медицинской периодики, что позволяет рекомендовать предложенный метод для лечения пациентов с диспластическим остеоартрозом тазобедренного сустава.
Библиографическая ссылка
Карелкин В.В., Землянская Е.А., Березин Г.В. ЭНДОПРОТЕЗИРОВАНИЕ ТАЗОБЕДРЕННОГО СУСТАВА У ПАЦИЕНТА С ДИСПЛАСТИЧЕСКИМ КОКСАРТРОЗОМ НА ФОНЕ ВРОЖДЕННОГО ВЫВИХА БЕДРА С ИСПОЛЬЗОВАНИЕМ ПОДВЕРТЕЛЬНОЙ УКОРАЧИВАЮЩЕЙ ОСТЕОТОМИИ // Современные проблемы науки и образования. 2021. № 5. ;URL: https://science-education.ru/en/article/view?id=31123 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31123



