Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
PTERYGOPALATINE BLOCKADE IN THE ALGORITHM OF TREATMENT OF OPHTHALMIC COMPLICATIONS OF HERPES ZOSTER
Герпес Зостер - заболевание вирусной природы, характеризующееся односторонними высыпаниями на коже с сильным болевым синдромом. Известно, что перенесенная в детстве типичная ветряная оспа, вызванная вирусом герпеса человека семейства герпесвирусов Varicella zoster 3 типа, остается в латентном состоянии в клеткахзадних рогов спинного мозга, черепных нервах или ганглиях автономной нервной системы многие годы и не проявляется никакой клинической симптоматикой [1]. В некоторых случаях опоясывающий лишай может развиться через несколько десятилетий после детской «ветрянки» из-за реактивации вируса [2].
Факторами риска рецидива этого заболевания является возраст (частота заболевания варьируется от 12 до 15 на 100 000 человек в возрасте 60-75 лет), тяжелая работа, сильный стресс, химиотерапия и другие причины, приводящие к снижению клеточного иммунитета [3; 4].
Наиболее часто вирус персистирует в I ветви ганглия тройничного нерва и спинальных ганглиях T1-L2. Офтальмологический опоясывающий герпес может поражать все глазные структуры и составляет 10-20% от общего числа случаев герпеса Зостер [5].
Особенностью клинических проявлений, кроме везикулярных высыпаний на коже и роговице, является болевой синдром различной интенсивности. Выраженность болевого синдрома коррелирует с агрессивностью вирусного поражения нерва и тканей. Наиболее частыми осложнениями являются кератит, увеит и конъюнктивит, реже возможно возникновение таких заболеваний, как эписклерит и склерит, острый некроз сетчатки, поражение черепно-мозговых нервов, а также менингоэнцефалит [6]. Отдаленные осложнения, включая глаукому, катаракту, помутнение роговицы, могут иметь фатальные последствия для зрительных функций. Наиболее отсроченным осложнением герпеса Зостер является постгерпетическая невралгия, проявляющаяся изнуряющей болью по ходу ветвей тройничного нерва, что приводит к снижению качества жизни пациента, к депрессии и обострению сопутствующих заболеваний [7; 8]. Офтальмоплегия встречается у 5-31% пациентов в период везикулярных высыпаний или через 2-4 недели от начала появления кожных проявлений [9]. Однако офтальмоплегия или птоз верхнего века в сочетании с выраженным болевым синдромом, как первичный клинический признак проявления офтальмологического герпеса Зостер, регистрируется очень редко. Затрудняет диагностику и отсутствие везикулярной сыпи. В этих случаях такое состояние диагностируется как zoster sine herpete [10].
Вовремя начатое адресное лечение у врача-офтальмолога может предотвратить роговичные и другие осложнения со стороны глаза. Таким образом, для клиницистов крайне важно поддерживать высокий индекс подозрения на инфекцию герпеса Зостер при диагностике офтальмоплегии с выраженным болевым синдромом.
Это определяет актуальность данного сообщения, посвященного редкому проявлению герпеса Зостер, характеризующегося выраженным болевым синдромом, офтальмоплегией при отсутствии кожных проявлений.
Цель исследования: оценить эффективность блокады крылонёбного ганглия в алгоритме лечения атипичного офтальмологического опоясывающего герпеса - zoster sine herpete с выраженным болевым синдромом и офтальмоплегией.
Материалы и методы исследования
Представляем клинический случай пациентки (63 года), обратившейся к офтальмологу с жалобами на выраженный болевой синдром, птоз верхнего века левого глаза, развившийся в течение 3 суток, светобоязнь и чувство инородного тела в глазу. Из анамнеза выяснено, что 2 месяца назад пациентка была прооперирована по поводу катаракты левого глаза. Была выполнена рутинная факоэмульсификация катаракты с имплантацией эластичной ИОЛ в капсульный мешок (ФЭК с имплантацией ИОЛ). Осложнений во время операции и в раннем послеоперационном периоде не было. При выписке из стационара острота зрения левого глаза была 1,0 без коррекции, ВГД = 16 мм рт. ст. В послеоперационном периоде в течение 2 недель пациентка инстиллировала антибактериальные капли (Моксифлоксацин 0,5% - 1 капля 3 раза в день), а также глюкокортикостероиды (Дексаметазон 0,1% - 1 капля 3 раза в день) и нестероидные противовоспалительные препараты (НПВС) (Непафенак 0,1% 1 капля 3 раза в день).
При осмотре выявлен птоз верхнего века левого глаза III степени. Край верхнего века опущен ниже центра зрачка. Ширина глазной щели 3 мм, экскурсия верхнего века 2-3 мм. При мануальном подъёме верхнего века удается осмотреть глазное яблоко. Отмечено ограничение подвижности глазного яблока, умеренная перикорнеальная инъекция, роговичный эпителий прокрашивается диоксифлуораном, эпителизация полная, инфильтратов на роговице нет. Чувствительность роговицы снижена. Фотофобия на яркий источник света. Зрачок умеренно расширен. Реакция на свет вялая. Боль была оценена пациенткой в 6 баллов по визуально-аналоговой шкале (ВАШ).
Результаты анализов клинического минимума в пределах референтных значений.
Учитывая, что ФЭК с имплантацией ИОЛ выполнялась под местной инстилляционной анестезией, были исключены возможные моменты травматизации леватора верхнего века и верхней прямой мышцы глазного яблока, как возможной причины птоза.
Для исключения острой неврологической патологии была назначена консультация невролога – очаговой неврологической симптоматики не выявлено.
По данным МРТ органических изменений головного мозга выявлено не было, однако отмечены изменения на уровне орбит: увеличение объема экстраокулярных мышц левого глаза, значительное повышение денситометрической плотности ретробульбарной клетчатки левой орбиты.
Суммируя имеющиеся данные о птозе верхнего века III степени левого глаза, снижении чувствительности роговицы, ограничении подвижности глазного яблока, а также принимая во внимание результаты МРТ, был выставлен предварительный диагноз: тенонит, миозит экстраокулярных мышц слева неясного генеза, неврит первой ветви тройничного нерва слева. Для выявления этиологического компонента был назначен ИФА на антитела к вирусной инфекции. По результатам проведенных ИФА-тестов обнаружены антитела IgM к вирусу герпеса Зостер, что может быть расценено, как рецидив заболевания. В результате проведенного комплексного обследования был выставлен заключительный клинический диагноз: герпетический миозит экстраокулярных мышц, птоз III степени верхнего века, кератопатия, артифакия левого глаза.
Была назначена местная инстилляционная терапия: Корнерегель 5% - 1 капля 4 раза в сутки, Моксифлоксацин 0,5% 1 капля 3 раза в сутки. Пациентка была проконсультирована врачом-инфекционистом, назначено этиологическое противовирусное лечение.
Однако, несмотря на начатую противовирусную терапию, у пациентки сохранялся выраженный болевой синдром в области левого глаза (ВАШ=6 баллов) и птоз верхнего века. Усилилась эпителиопатия роговицы. У лимба в меридианах 3-4 часа образовалась локальная эрозия роговицы. Местное лечение было продолжено, к назначениям добавили Ацикловировую глазную мазь 3% - 3 раза в сутки в конъюнктивальный мешок.
С целью купирования болевого синдрома пациентке была выполнена блокада крылонебного ганглия (крылонебная блокада) раствором Хирокаина 0,5% 3,0 мл подскуловым способом с использованием ультразвуковой навигации аппаратом SonoSite Edge (рисунок). Положение иглы в крылонебной ямке верифицировано под контролем УЗИ.
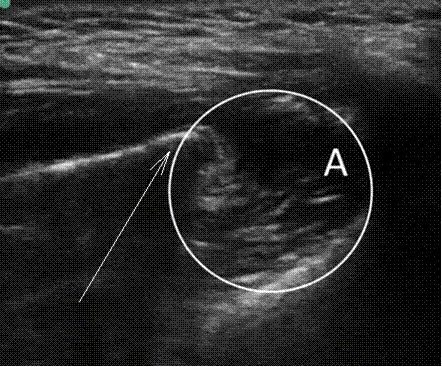
УЗИ-контроль положения иглы при проведении крылонебной блокады (КНБ). А – область распространения анестетика
Результаты исследования и их обсуждения
Через 20 минут после проведения блокады крылонебного ганглия пациентка отметила уменьшение боли (4 балла ВАШ). Полное купирование болевого синдрома было отмечено через 40 минут после выполнения процедуры (ВАШ = 0 баллов).
При осмотре через 12 часов после проведения КНБ пациентка отметила улучшение состояния. Боль в области левого глаза оценивалась пациенткой как боль слабой интенсивности (ВАШ = 2 балла). Кроме того, увеличилась подвижность верхнего века, уменьшился птоз верхнего века левого глаза. Ширина глазной щели слева увеличилась до 8 мм. Экскурсия верхнего века составила 6 мм. На парном глазу ширина глазной щели при взгляде прямо 10 мм, экскурсия верхнего века 13-14 мм. Краевая эрозия роговицы у лимба на 3-4 часах уменьшилась до 1 мм в диаметре, отмечено снижение отека эпителия роговицы.
Через 72 часа при осмотре отмечено расширение глазной щели левого глаза до 9 мм, экскурсия верхнего века 10 мм. Роговица полностью эпителизирована, эрозии нет. Болевого синдрома нет, пациентка отметила значительное улучшение общего самочувствия. Однако, несмотря на положительную динамику со стороны глаза, у пациентки появились кожные везикулярные высыпания по ходу дерматома III ветви тройничного нерва (n mandibularis). Местная и системная противовирусная терапия были продолжены.
При контрольном осмотре через 3 недели после выполнения блокады крылонебного ганглия пациентка не предъявляет никаких жалоб, состояние удовлетворительное. Птоз верхнего века слева полностью купировался. Положение век правого и левого глаза симметричное, ширина глазной щели 10 мм, экскурсия верхнего века 13 мм. Эпителизация роговицы левого глаза полная, эпителий блестящий, не прокрашивается. Отмечается умеренное снижение чувствительности кожи в проекции ветвей тройничного нерва слева. Через 6 месяцев после проведенного лечения у пациентки жалоб нет. Положение верхнего века и экскурсия верхних век обоих глаз симметричные. Постгерпетическая невралгия тройничного нерва слева отсутствует.
VZV – высокопатогенный ДНК-вирус, остающийся в латентном состоянии в сенсорных ганглиях после ветряной оспы, первично возникает у людей в детском возрасте. При реактивации вируса происходит его миграция с повреждением периферических и центральных нейронов и высвобождением, помимо вирусемии, медиаторов иммуновоспалительной реакции. Этот механизм сопровождается общими системными воспалительными проявлениями и повреждением периферических нервов и нейронов в ганглиях, являясь триггерным фактором афферентных болевых сигналов [11]. При значительном выбросе возбуждающих аминокислот и нейропептидов во время острой стадии герпес Зостер может вызывать токсическое повреждение и гибель ингибирующих вставочных нейронов задних рогов спинного мозга. Поэтому лечебная тактика при герпесе Зостер включает, помимо противовирусной терапии, купирование боли как в острый период заболевания, так и в стадии постгерпетической невралгии.
Анестезия крылонёбного ганглия прерывает ноцицептивную импульсацию в чувствительных анастомозах II ветви тройничного нерва с цилиарным узлом, а также блокирует симпатические волокна из сплетения внутренней сонной артерии (в составе глубокого каменистого нерва - n. petrosus profundus), что обеспечивает обезболивание глаза, орбиты, орбитальной клетчатки [12; 13].
При репликации вируса по нервным волокнам происходит повышение возбудимости первичных афферентов вследствие поражения периферических нейронов. В результате этого возникает избыточная возбудимость ноцицепторов и, как следствие, формирование центральной сенситизации, то есть феномена «взвинчивания» (от англ. wind-up) или прогрессивного увеличения возбудимости ноцицептивных нейронов в ответ на повторную стимуляцию С-афферентов. Такая повышенная возбудимость ноцицептивных нейронов возникает вследствие усиления выделения глутамата и нейрокининов (субстанция Р и нейрокинин А) из центральных терминалей ноцицепторов в дорсальных рогах спинного мозга. Помимо сенситизации ноцицептивных нейронов дорсального рога, повреждение тканей инициирует сенситизацию ноцицептивных нейронов и в вышележащих центрах, включая ядра таламуса и соматосенсорную кору больших полушарий.
Клинически такая совокупность патофизиологических процессов проявляется возникновением боли и развитием аллодинии, что также приводит к дегенерации ноцицептивных нейронов и возникновению деафферентации вышерасположенных сенсорных систем, обусловливая их гиперактивность. Таким образом, проблема обезболивания при офтальмологическом опоясывающем герпесе сегодня представляется сложным взаимодействием между ноцицептивными воздействиями и ответом организма, в котором нейропатический механизм присутствует в той или иной мере [14].
Поэтому, по мнению многих авторов, недостаточная аналгезия при первичном болевом синдроме приводит к формированию анатомических и функциональных изменений, способствующих снижению эффективности проводимой терапии, с последующим развитием постгерпетической невралгии тройничного нерва [15]. Доказаны и некоторые противовирусные эффекты местных анестетиков, за счет способности ингибирования мембранной АТФазы, а также высвобождения лизоцимов и свободных радикалов [16].
Полученные результаты подтверждают мнение об эффективности крылонебной блокады в алгоритме лечения выраженного болевого синдрома благодаря прерыванию ноцицептивной импульсации, симпатолизиса и снижению воспалительной реакции [17].
Обращает на себя внимание в представленном клиническом случае появление герпетических везикулярных высыпаний на третий день после начатого лечения только в области нижней челюсти, что объясняется отсутствием влияния КНБ на III ветвь тройничного нерва (n mandibularis).
Выводы
Полученный опыт применения блокады крылонебного ганглия в алгоритме лечения офтальмологических осложнений герпеса Зостер позволил достичь не только купирования болевого синдрома, но и снизить выраженность воспалительной реакции экстраокулярных мышц, птоза и нейрогенного кератита.
Библиографическая ссылка
Олещенко И.Г., Юрьева Т.Н., Гаспарян М.А., Мищенко О.П. КРЫЛОНЕБНАЯ БЛОКАДА В АЛГОРИТМЕ ЛЕЧЕНИЯ ОФТАЛЬМОЛОГИЧЕСКИХ ОСЛОЖНЕНИЙ ВИРУСА ГЕРПЕС ЗОСТЕР // Современные проблемы науки и образования. 2021. № 2. ;URL: https://science-education.ru/en/article/view?id=30727 (дата обращения: 29.04.2026).
DOI: https://doi.org/10.17513/spno.30727



