Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
REPEATED OPERATIONS IN THE THYROID AREA
Рак щитовидной железы (РЩЖ) является наиболее частой злокачественной опухолью эндокринных желез и составляет 1–3% в общей структуре онкологической заболеваемости. Хирургический метод служит основным в лечении высокодифференцированного рака щитовидной железы. Адекватным объемом хирургического вмешательства представляются гемитиреоидэктомия с удалением пирамидальной доли щитовидной железы и тиреоидэктомия. В некоторых эндокринологических клиниках до сих пор используется субкапсулярная резекция щитовидной железы с оставлением ткани щитовидной железы. Данный вид хирургического вмешательства является неадекватным для дальнейшего наблюдения или послеоперационного лечения радиоактивным йодом [1, 2]. При этом возникает необходимость повторного хирургического вмешательства с целью удаления остаточной ткани щитовидной железы. Также в этой зоне (VI уровень лимфоузлов) часто обнаруживаются метастазы, что также требует повторного хирургического вмешательства с целью дальнейшего мониторирования и послеоперационного лечения радиоактивным йодом.
При актуальности проблемы повторных операций в ложе щитовидной железы публикаций на эту тему недостаточно.
По данным некоторых авторов, процент мультицентрического характера роста опухоли при I–II стадиях является незначительным и составляет не более 1,9% случаев [1]. Возврат заболевания в большинстве случаев связан не с истинным рецидивом заболевания, а с дефектами первой операции. Ошибки допускаются как в отношении первичной опухоли, так и в отношении регионарных метастазов. Это связано, в первую очередь, с ненадлежащей ревизией щитовидной железы и зон регионарного метастазирования, ненадлежащим выполнением нерадикальных лимфаденэктомий [2].
Трудности до- и интраоперационной диагностики РЩЖ создают предпосылки для выполнения онкологически неадекватных операций объемом менее гемитиреоидэктомии (ГТЭ). При этом дальнейшая тактика ведения пациентов, перенесших такие операции, до конца не определена. Некоторые авторы рекомендуют оперировать повторно всех больных [3, 4], другие – в случаях доказанного рецидива рака [5]. Частота обнаружения опухолевых клеток в оставшейся ткани ЩЖ составляет 43,1–71,0%, а клинически выявляемый рецидив рака отмечается реже – у 24,5–35,0% больных [5, 6].
До настоящего времени имеются противоречивые суждения в определении неадекватного объема хирургического вмешательства при раке щитовидной железы. По нашему мнению, неадекватным объемом хирургического вмешательства при раке щитовидной железы считаются все случаи рецидива заболевания в этой области или оставшаяся ткань щитовидной железы при показаниях к лечению радиоактивным йодом.
Более чем за 30 лет в отделении опухолевой патологии органов головы и шеи ГАУЗ СО СООД проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы. Накоплен значительный опыт выполнения данного вида хирургических вмешательств, на основании которого было выявлено, что наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.
Ультразвуковая и КТ-диагностика неинформативна в течение первых 3 месяцев после первичного лечения, так как имеет место выраженный асептический, послеоперационный воспалительный процесс, что не обеспечивает адекватную диагностику и не позволяет спланировать необходимый объем хирургического вмешательства. Выделение возвратного гортанного нерва и паращитовидных желез становится трудновыполнимой задачей, что может привести к тяжелым осложнениям (таким как декомпенсированный гипопаратиреоз, паралич и срединный стеноз гортани).
Целью данного исследования являлось определение частоты и характера ближайших и отдаленных послеоперационных осложнений, определение хирургических аспектов минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
Материалы и методы исследования
Исследование проводилось на базе ГАУЗ СО «Свердловский областной онкологический диспансер» (ГАУЗ СО «СООД») города Екатеринбурга в отделении опухолевой патологии органов головы и шеи. Более чем за 30 лет в отделении проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы.
Дизайн исследования – ретроспективное, случай-контроль. В исследование включены 140 пациентов с диагнозом «злокачественное новообразование щитовидной железы» и наличием показаний для выполнения повторных оперативных вмешательств. В работе представлены данные с января 2016 г. по декабрь 2020 г.
Критериями отбора больных были:
1) гистологическое подтверждение диагноза «злокачественное новообразование щитовидной железы I–IV стадии заболевания»;
2) наличие остаточной ткани щитовидной железы с рецидивом;
3) наличие метастазов в центральной клетчатке шеи и/или ложе удаленной щитовидной железы;
4) наличие метастазов в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы;
5) наличие оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов;
6) наличие оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Определение стадии процесса включало в себя клинический осмотр, непрямую ларингоскопию, ультразвуковое исследование шейного лимфоколлектора I–VII уровней, ложа щитовидной железы. При необходимости уточнения распространенности опухолевого процесса проводилась КТ органов грудной клетки, органов шеи. При наличии метастазов в шейном лимфатическом коллекторе проводилось цитологическое подтверждение диагноза.
Результаты исследования и их обсуждение
Объем повторной операции определялся наличием остаточной ткани щитовидной железы с рецидивом, метастазами в центральной клетчатке шеи и/или ложе удаленной щитовидной железы, метастазами в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы, оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов, оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Объемы хирургических вмешательств представлены в таблице 1.
Таблица 1
Объем проведенного хирургического вмешательства.
|
Операция |
Количество |
% |
|
Удаление оставшейся доли щитовидной железы с противоположной стороны |
43 |
30,7% |
|
Удаление оставшейся доли щитовидной железы с противоположной стороны, удаление центральной клетчатки на стороне поражения |
26 |
18,6% |
|
Удаление культей щитовидной железы с двух сторон от 5 до 10 мм |
12 |
8,6% |
|
Удаление доли щитовидной железы с противоположной стороны, удаление культи от 5 до 10 мм и центральной клетчатки на стороне поражения |
6 |
4,3% |
|
Удаление культи щитовидной железы размерами от 5 до 10 мм и паратрахеальной клетчатки на стороне поражения |
16 |
11,4% |
|
Удаление центральной клетчатки |
9 |
6,4% |
|
Операции на лимфопутях шеи с удалением культи щитовидной железы |
5 |
3,5% |
|
Операции на лимфопутях шеи с удалением центральной клетчатки |
21 |
15,0% |
|
Операции на лимфопутях шеи с удалением культи щитовидной железы и центральной клетчатки |
2 |
1,4% |
|
Всего: |
140 |
100% |
Из 140 выполненных операций 97 операций были повышенной технической сложности, которые требовали выделения возвратного гортанного нерва, дифференцировки паращитовидных желез в условиях послеоперационных рубцовых изменений после первой операции. Во всех случаях гистологически был подтвержден высокодифференцированный рак щитовидной железы.
Технические трудности выполнения повторных вмешательств:
1) склероз тканей ложа щитовидной железы (предшествующая РЙТ, недостаточный период времени между первичным и последующим вмешательствами);
2) высокий доступ при первичном вмешательстве;
3) диспозиция анатомических ориентиров;
4) анатомические особенности больного (ограничение подвижности ШОП, «короткая шея», ожирение).
8 пациентов поступили с односторонним парезом (параличом) после первичного вмешательства. Осложнения после повторных оперативных вмешательств представлены в таблице 2.
Таблица 2
Характер и частота послеоперационных осложнений после повторного оперативного вмешательства
|
Характер осложнения |
Количество |
% |
|
Односторонний парез голосовой складки |
7 |
5,0% |
|
Двусторонний парез голосовых складок |
1 |
0,7% |
|
Гипопаратиреоз |
23 |
16,4% |
|
Всего: |
31 |
22,1% |
Наибольшая частота послеоперационных осложнений приходилась на вторичный гипопаратиреоз (16,4%), что согласуется с данными литературы. Частота послеоперационных односторонних парезов голосовых складок составила 5,0%, в большинстве случаев они носили временный характер. Двусторонний парез голосовых складок выявлен у 1 пациента, что потребовало превентивного наложения трахеостомы с последующей деканюляцией через 11 суток после операции. Повторная трахеостомия и латерофиксация голосовых складок не потребовались.
Факторы минимизации риска осложнений:
1) предоперационная УЗ-разметка патологических очагов;
2) расширение классического доступа по Кохеру с дополнительным разрезом по срединной линии до яремной вырезки (при необходимости);
3) максимальная мобилизация кожного лоскута в верхне-нижнем направлении (рис. 1);

Рис. 1. Пример максимальной мобилизации кожного лоскута
4) отсепаровка претрахеальных мышц от трахеи и ложа щитовидной железы (рис. 2);
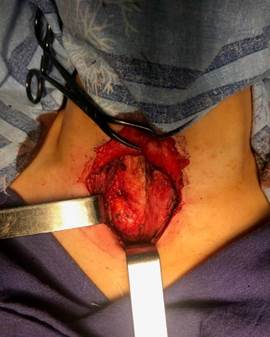
Рис. 2. Отсепаровка претрахеальных мышц
5) при выраженном склерозе – пересечение претрахеальных мышц с последующим сшиванием при завершении операции;
6) визуализация и выделение возвратного гортанного нерва (рис. 3);
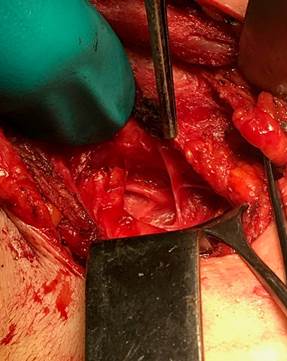
Рис. 3. Визуализация и выделение возвратного гортанного нерва
7) щадящая хирургическая техника при визуализации и сохранении паращитовидных желез с целью выполнения радикального удаления патологических очагов (рис. 4).
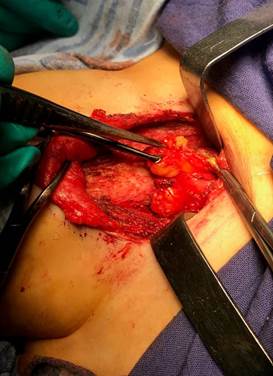
Рис. 4. Визуализация и сохранение паращитовидных желез
Выводы
1. Определены частота и характер ближайших и отдаленных послеоперационных осложнений.
2. Определены хирургические аспекты минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
3. Наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.
Библиографическая ссылка
Хусаинов М.Р., Шимолин Е.Ю., Гарибов С.А. ПОВТОРНЫЕ ОПЕРАЦИИ В ЛОЖЕ ЩИТОВИДНОЙ ЖЕЛЕЗЫ // Современные проблемы науки и образования. 2021. № 2. ;URL: https://science-education.ru/en/article/view?id=30654 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.30654



