В настоящее время мозговые инсульты – это одна из немаловажных и значимых проблем среди всех сосудистых заболеваний. Они занимают значительную часть в структуре смертности, летальности, заболеваемости среди населения. Инсульты характеризуются высокими показателями инвалидизации и временной утраты нетрудоспособности [1]. Ежегодно в мире более 6 млн человек переносят сосудистые катастрофы [2]. В нашей стране среди пациентов с острым нарушением мозгового кровообращения (ОНМК) зарегистрированы более 1 000 000 человек, из них люди трудоспособного возраста составляют третью часть [3]. Высокий процент инвалидности (более 70%) обусловлен тем, что в посторонней помощи нуждаются 30% пациентов, 20% больных не могут самостоятельно передвигаться, а к прежней работе способны вернуться 8% выживших после инсульта [4]. Методом территориально-популяционного регистра с 2009 по 2014 гг. в разных городах и регионах нашей страны было проведено эпидемиологическое изучение мозгового инсульта (МИ). Данное исследование выявило взаимосвязь между качеством оказания медицинской помощи больным и организацией, в нем также были представлены данные по смертности, летальности и инвалидизации [5]. В оказании лечебно-диагностической и профилактической помощи больным с острым нарушением мозгового кровообращения были выявлены существенные различия, что доказывало отсутствие единых принципов и подходов ведения данной категории пациентов [6]. Поэтому улучшение контроля качества и эффективности оказания медицинской помощи в специализированных лечебных учреждениях является одним из ключевых моментов в правильной и своевременно организованной тактике ведения больных с острой сосудистой катастрофой [7]. Все мировое сообщество прикладывает большие усилия для предотвращения мозгового инсульта и его осложнений. Немаловажное значение имеют мультидисциплинарный подход в эффективности оказываемой психологической, лекарственной, физической помощи пациентам с сосудистой катастрофой, а также мероприятия, направленные на раннюю и позднюю реабилитацию больных с МИ [8, 9]. Во многих регионах нашей страны для оценки эпидемиологической обстановки по данному заболеванию были созданы регистры инсульта. По внедренным регистрационным картам определяли распространенность инсультов, а также данные по летальности и смертности. По этим показателям анализировали работу противоинсультной службы в регионах для выявления экономических и социальных последствий мозговых нарушений. Для больных, перенесших инсульт, с использованием данных Регистра были разработаны многочисленные мероприятия в целях определения потребности в оказании ранней и поздней реабилитационной помощи [10–12]. По данным приказа МЗ РФ от 25.01.1999 г. № 25 «О мерах по улучшению медицинской помощи больным с ОНМК» было определено, что эффективную терапию больным с острым нарушением мозгового кровообращения необходимо оказывать в специализированных нейрососудистых отделениях с палатами интенсивной терапии. Ранее проведенное в Республике Ингушетия клинико-эпидемиологическое исследование в период с 2010 по 2012 гг. с использованием Регистра инсульта выявило недостаточно эффективную организацию оказания стационарной помощи пациентам с ишемическим инсультом (ИИ). Больных госпитализировали в районные больницы на непрофильные койки, стационар не был обеспечен необходимым набором диагностических исследований, проводились неполные курсовое лечение и реабилитационные мероприятия [13]. В процессе полученных эпидемиологических показателей (по данным Регистра инсульта) в Республике Ингушетия открыт сосудистый центр (60 коек), где в специализированном отделении (30 коек) с палатой интенсивной терапии (ПИТ) (6 коек) все пациенты с ОНМК получают высококвалифицированную экстренную помощь. Круглосуточно сосудистый центр принимает больных со всего региона (городское и сельское население) независимо от момента заболевания и места жительства.
Цель исследования: объективно оценить проводимую неврологическую помощь всем пациентам с ишемией мозга на примере регионального сосудистого центра Республики Ингушетия.
Материалы и методы исследования. В условиях сосудистого отделения с палатой интенсивной терапии впервые в регионе дана характеристика по организации неврологической помощи всем пациентам с ишемическим инсультом. На каждого больного с ИИ, поступившего в сосудистый центр в период с декабря 2019 г. по ноябрь 2020 г., заполнялась индивидуальная тематическая карта. За основу были взяты рекомендации по проведению «Госпитального регистра инсульта» ГОУ ВПО РГМУ (Российского государственного медицинского университета). Также в карте регистрировались сведения об остаточном неврологическом дефиците (речевых, двигательных, мозжечковых нарушениях), сведения о трудоспособности больного. Для определения степени тяжести пациента и функционального неврологического дефицита были использованы различные шкалы: шкала Бартела (1965 г.) и Американская шкала инсульта Национального института здоровья (NIHSS, 1989 г.). Сосудистый центр оснащен палатами для проведения экстренной специализированной терапии и реанимационных мероприятий. При обследовании пациентов используют аппараты для ультразвуковой диагностики (электрокардиографии, дуплексного сканирования брахиоцефальных сосудов, ультразвуковой допплерографии, ангиографии), офтальмоскопии. В лабораторных кабинетах проводят исследование показателей крови, гомеостаза, осмолярности, электролитного баланса, кислотно-щелочного равновесия. Для нейровизуализации используют рентгенологические методы, компьютерную (КТ) и магнитно-резонансную томографию (МРТ). Также дана клиническая характеристика ишемического инсульта с момента поступления в отделение и в динамике на 14-е сутки, оценены лечебно-профилактические мероприятия, проводимые данному контингенту больных. Не проводился повторный осмотр выписанных больных в более ранние сроки по разным причинам или умерших. Двигательный дефицит при повторном обследовании оценивался так же, как и при первичном. Для статистического анализа данных использовались программные средства Statistica 6.0 и Microsoft Office Excel 2007. Частота встречаемости (%) рассчитывалась для качественных признаков. Для количественных признаков рассчитывались среднее арифметическое (М), стандартное отклонение (s) и ошибка среднего (m). Данные представлены в виде (М±m).
Результаты исследования и их обсуждение. В период с декабря 2019 г. по ноябрь 2020 г. в сосудистое отделение центра были госпитализированы 468 больных с острой сосудистой катастрофой, где после первичного осмотра 374 (80%) пациентам был диагностирован мозговой инсульт, транзиторная ишемическая атака – 44 (9%) больным, гипертонический криз – 38 (8%) пациентам, другие болезни – 12 (2%) больным. На основании проведенной МРТ ишемия мозга была ошибочно диагностирована у 8% пациентов с геморрагическим инсультом, что подтвердило недооценку у больных внутримозгового кровоизлияния. Специализированной бригадой скорой медицинской помощи в сосудистый центр были доставлены 338 (72%) больных, что статистически значимо выше количества пациентов (56,1%), госпитализированных в стационар машиной скорой помощи по данным Регистра инсульта в период 2010–2012 гг. Из 223 пациентов, находившихся под наблюдением с ОНМК по ишемическому типу, мужчин было 124 (55,6%) пациента, женщин – 99 (44,4%). Средний возраст пациентов, которые были внесены в Регистр инсульта, составил 64,3±0,35 года, средний возраст пациентов с ишемическим инсультом был незначительно больше – 67,8±0,41 года. Пациенты с ИИ на стационарном лечении находились в среднем 16,6±1,8 дня, при кровоизлияниях – 17,1±2,6 дня. Первичный ишемический инсульт был диагностирован у 168 (75%) больных, повторный – у 55 (25%). После проведенного анализа было установлено, что в период до 3 ч от момента начала заболевания поступили 83 (37,2%) больных с ишемией мозга. В период от 3 до 6 ч поступили 79 (35,4%) пациентов, от 6 до 12 ч доставили 37 (16,6%) больных, от 12 ч до суток – 16 (7,2%), от 24 ч и более – 8 (3,6%) пациентов. Следовательно, в первые 6 ч от начала развития заболевания в сосудистый центр поступили больше половины пациентов с ишемическим инсультом (72,6%), что значительно превышает показатель ранее проведенного исследования (43%). Сроки госпитализации пациентов в сосудистый центр представлены на рисунке 1.
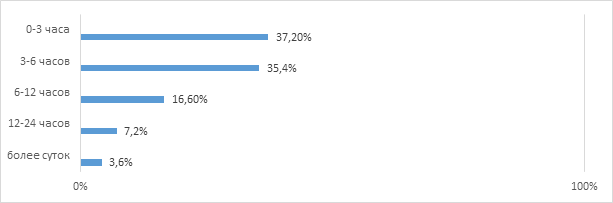
Рис. 1. Сроки госпитализации в сосудистый центр
У всех больных с ишемическим инсультом диагностика и лечебная помощь начаты в первые минуты госпитализации в сосудистый центр. Вопрос о проведении ранней реабилитации решался в первые дни поступления с учетом состояния больного. Консультации заведующего отделением, невролога, кардиолога, эндокринолога, врача-реабилитолога и других специалистов были проведены в строгом порядке при поступлении больного в отделение. Реабилитологом был разработан лечебный план для проведения ранней реабилитации больных с ИИ. При поступлении в сосудистое отделение неврологом были осмотрены 98% пациентов, терапевтом – 74%, нейрохирургом – 26%, офтальмологом – 33%, кардиологом – 76% больных. В последующие дни пребывания в стационаре консультацию реабилитолога получили 86% больных с мозговым инсультом, логопедом осмотрены 37%, психологом – 72%, физиотерапевтом – 64% пациентов. Из 223 больных с ИИ 161 (72%) пациент получал лечение в условиях сосудистого отделения, 62 (28%) – в условиях палаты интенсивной терапии. Больным для улучшения диагностического процесса проводились детальные обследования в отношении разных патогенетических форм ишемического инсульта: атеротромботический инсульт выявлен у 137 (61,4%), кардиоэмболический – у 46 (20,7%) пациентов, лакунарный – у 32 (14,4%), неустановленной этиологии – у 8 (3,5%) пациентов. Была выявлена локализация очага у больных по сосудистым бассейнам: бассейн левой внутренней сонной артерии (ВСА) – 48,6%, бассейн правой ВСА – 35,3%, бассейн вертебробазилярный – 16,1%. Биохимическое исследование и общий анализ крови, коагулограмма, липидограмма проведены всем стационарным больным. При поступлении в отделение нейровизуализацию (КТ, МРТ-исследование) провели 203 (91,0%) пациентам с ИИ, МР-ангиографию – 32 (1,4%), дуплексное сканирование сосудов во время госпитализации – 107 (47,9%), ЭХОКГ – 154 (69%), суточный мониторинг ЭКГ и/или АД во время госпитализации – 115 (51,5%), ультразвуковую допплерографию (УЗДГ) – 151 (67%). Данные по состоянию оснащенности отделения набором диагностических исследований и по количеству обследованных больных с инсультом превышают показатели ранее проведенного исследования (по данным Регистра инсульта). Методы диагностических исследований представлены на рисунке 2.
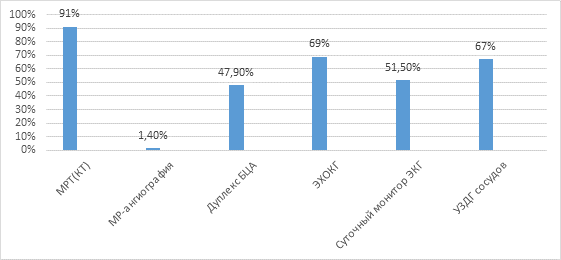
Рис. 2. Методы диагностических исследований
Палата интенсивной терапии оснащена электрокардиографом, аппаратами для искусственной вентиляции легких (ИВЛ), нейрофизиологическим оборудованием, аппаратами ультразвуковой диагностики. Для наблюдения в динамике в ПИТ тяжелым больным были подключены мониторы с регулярным измерением артериального давления, пульса, сатурации, ЭКГ. Сердечно-сосудистые нарушения, дыхательную патологию, состояние гомеостаза, неврологический статус оценивал реаниматолог с навыками ведения тяжелых больных с мозговым инсультом, которые нуждались в интенсивной терапии. На основании алгоритма ведения больных с инсультом всем госпитализированным в сосудистое отделение и ПИТ больным была назначена базисная терапия (антиагреганты, антикоагулянты, гипотензивные средства, препараты, стабилизирующие уровень глюкозы крови, водно-электролитный баланс, осмолярность, кислотно-щелочное равновесие). Пациентам с нарушенным сознанием проводилась медикаментозная терапия, направленная на восстановление перфузии мозга, нейропротекцию и вторичную профилактику инсульта. Время нахождения больного в палате интенсивной терапии определялось общим состоянием, соматическим статусом, стабилизацией неврологического дефицита. Неврологический статус оценивался с помощью специализированных шкал. При проведении первичного осмотра афазия отмечалась у 54 (24,4%) больных, нарушение речи в виде дизартрии выявлено у 47 (21,1%). Чувствительные нарушения были отмечены у 89 (40,3%) пациентов. Также при первичном осмотре мозжечковые расстройства были выявлены у 49 (22%) больных, нарушение функции черепно-мозговых нервов – у 196 (87,9%) больных. На 14-е сутки от начала заболевания повторно были осмотрены 212 пациентов с ИИ, из которых у 192 (90,5%) сознание было не изменено. Больных с нарушением сознания – 20 (9,5%) человек: у 6 (30%) больных отмечалось оглушение, у 10 (50%) пациентов сохранялось сопорозное состояние, 4 (20%) больных находились в коматозном состоянии. В неврологическом статусе двигательные нарушения при повторном осмотре больных были выявлены у 161 (77%) больного (при первичном осмотре наблюдались у 87,8% больных, из них: гемипарез – у 73,8%, гемиплегия – у 26,2% больных). Чаще у больных с двигательными нарушениями встречался гемипарез: легкий – у 82 (51%), умеренный – у 32 (20%), выраженный – у 12 (7%) больных. Гемиплегия была выявлена у 35 (22%) пациентов. При стабилизации показателей дыхательной и сердечно-сосудистой систем больным в условиях отделения проводилась ранняя реабилитация. Реабилитологи совместно с физиотерапевтами занимались с пациентами в залах ЛФК с использованием аппарата активно-пассивной механотерапии и вертикализации. Анализ динамики показателей неврологических нарушений (индекс Бартела) в острый период инсульта и на 14-е сутки выявил положительную динамику неврологической симптоматики по сравнению с показателями за 2010–2012 гг. (по данным Регистра инсультов). К концу 2-й недели от начала заболевания могли ходить 92 (48%) больных. Из них 49 (53%) человек передвигались без посторонней помощи, с поддержкой – 43 (47%) пациентов. Большинство больных (62%) находились в зависимости от окружающих в повседневной жизни. Частичная зависимость зарегистрирована у 34% человек, полная – у 28% пациентов. По результатам ранее проведенного исследования (2010–2012 гг.) отмечено значительно большее количество пациентов (78%), которые зависели от окружающих в повседневной жизни (частичная зависимость – у 47 (27%) человек, полная – у 87 (51%) пациентов). Перед выпиской из стационара у больных с ИИ исследовался неврологический дефицит. У 26% было отмечено практически полное восстановление двигательных и речевых функций, у 30% пациентов – достаточное восстановление, частичное было у 18%, не отмечали восстановления двигательных и речевых функций 6% пациентов. Показатели неврологического дефицита представлены на рисунке 3.
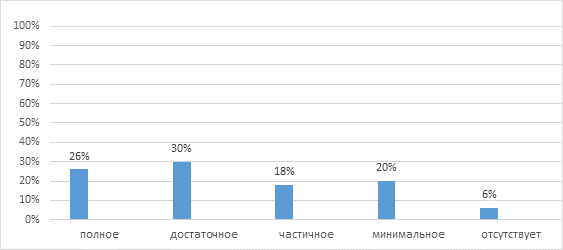
Рис. 3. Показатели неврологического дефицита у больных с ишемическим инсультом
На момент выписки из стационара 49% больных, перенесших ИИ, могли самостоятельно себя обслуживать. Для продолжения реабилитационных мероприятий после выписки из отделения достаточно хороший потенциал был отмечен у каждого третьего пациента. Больным рекомендовали прохождение восстановительного лечения в специализированных центрах или в санаторно-курортных условиях.
Выводы. В результате исследования, посвященного работе регионального сосудистого центра, были выявлены наиболее эффективные виды и методы физической, медикаментозной, нейропсихологической реабилитации, что способствовало повышению степени восстановления нарушенных функций и качества жизни больных, перенесших ишемический инсульт. В результате оснащения центра необходимым диагностическим оборудованием расширился спектр диагностических возможностей. Своевременное назначение современных лекарственных препаратов способствует уменьшению неврологического дефицита и осложнений, возникающих у больных с инсультом. Анализ проведенного исследования показал, что организация специализированных бригад скорой медицинской помощи и ранняя госпитализация больных с ишемией мозга в стационар положительно влияют на качество оказания квалифицированной помощи и исход инсульта. На основании проведенной работы отмечено, что методические рекомендации по организации совершенствования этапной помощи больным с мозговым инсультом способствуют оптимизации профилактической, лечебно-диагностической помощи больным и положительно влияют на исход заболевания.



