Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
REVISION ARTHROPLASTY FOR DEFECTS IN THE BOTTOM OF THE ACETABULUM AGAINST THE BACKGROUND OF UNIPOLAR ARTHROPLASTY IN PATIENTS OLD AGE
Дефект дна вертлужной впадины в данном клиническом случае рассматривается в контексте последствий использования гемиартропластики.
Эндопротезирование тазобедренного сустава при переломах шейки бедренной кости позволяет добиться быстрой активизации пациента. На сегодняшний день врач может выбрать использование техники тотального эндопротезирования или гемиартропластики [1,2]. Тотальное эндопротезирование сустава представляет собойоперативное вмешательство, направленное на замену обеих суставных поверхностей.
Конструкции эндопротеза включает в себя ножку эндопротеза, головку, вкладыш и чашку вертлужной впадины.Гемиартропластика состоит из двух видов эндопротезирования – биполярного и униполярного. Униполярный имплантат характеризуется головкой большого диаметра, которая непосредственно соединяется с вертлужной впадиной.
По сравнению с тотальным эндопротезированиемгемиартропластика отличается относительнойпростотой проведения операции и ее дешевизной [3,4]. Однако за кажущейся легкостью гемиартропластики скрываются риски протрузии дна вертлужной впадины головкой эндопротеза с миграцией последней в малый таз.Как правило, данное осложнение связано с образованием дефицитакостного ложа и сложностью надежной фиксации импланта в области вертлужной впадины [5].
Для описания дефектов в области вертлужной впадины были предложены несколько различных классификаций. Каждая из них предлагает свою хирургическую тактику в отношении различныхтипов дефектов. Наиболее популярными являются классификации, предложенные авторамиW.G. Paprosky, Gross в модификации Saleh, AAOS [6,7,8]. Классификация AAOS предлагает наиболее детальное описание дефектов вертлужной впадины, однако в клинической практике более распространена классификация, предложенная W.G. Paprosky в 1994 г. Она позволяет по результатаманализа рентгенограммучесть технические сложности ревизионного эндопротезирования.
Имплантация ацетабулярного компонента эндопротеза на фоне обширного дефекта,как правило, сопряжена с высоким риском развития нестабильности в послеоперационном периоде.По данным мировой литературы, на сегодняшний день существует ряд вариантов замещения дефектов вертлужной впадины, а такжеустановки различных типовацетабулярных компонентов: гемисферические большого размера (jumbo cup), овальные компоненты (oblong/bilobed cup), структурные фграфты, модульные компоненты из трабекулярного металла, антипротрузионные кейджи и различной конструкции системы СupСage, а также индивидуальные конструкции[9,10]. Среди прочих методов в определенных случаях костная пластикапозволяет успешно восстановить дефект с использованием аллогенной крошки, но в отечественной литературе данная техника недостаточно освещена [11].
Целью данной работы явилось изучениеособенностей предоперационного обследования, техники замещения дефекта дна вертлужной впадины, а также тактики послеоперационного ведения.
Клинический случай
В данной статьепредставлен случайацетабулярной ревизии в условиях обширных дефектов на массивного остеолиза.
ПациенткеN, 80 лет, в 2015г. выполненоуниполярное эндопротезирование правого тазобедренного сустава по поводу перелома шейки правой бедренной кости. В январе 2019 г. после падения на область прооперированного сустава отмечает возникновение и нарастание с течением времени болевого синдрома,в связи с чем пациентка консультирована и госпитализированавНМИЦ ТО им.Р.Р.Вредена для обследования и оперативного лечения. Основными жалобами на момент поступления являлись:боль, ограничение движений в правом тазобедренном суставе, хромота на поврежденной конечности.По результатам анализа рентгенограмм в прямой и боковой проекциях былдиагностирован Тип IIcпо классификации Paprosky, установлен диагноз:Нестабильность компонентов эндопротеза правого тазобедренного сустава.Для определения характера дефекта и тактики оперативного лечения была выполнена компьютерная томография правого тазобедренного сустава, на основе которойсмоделирована3D-модель (рис. 1, 2).
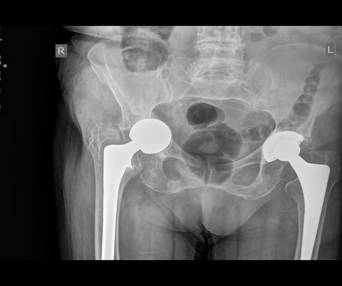
Рис. 1.Предоперационный обзорный Rg-снимок таза
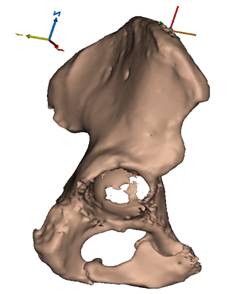
Рис. 2.3D-модель дефекта вертлужной впадины
13.05.2019 г. проведен бактериологический анализ синовиальной жидкости, по результатам которого аэробные и анаэробные микроорганизмы не обнаружены.
Клинический анализ крови от 13.05.2019 г.: гемоглобин –110 г/л(120–160 г/л); эритроциты –4,3х1012/л(3,9–5,0х1012/л); лейкоциты – 6,5х109/л (4,0–9,09/л).
Биохимический анализ крови: общий белок – 60,40 г/л (120–160 г/л); глюкоза – 5,3 моль/л (3,05–6,1 моль/л); общий билирубин – 13,10 мкмоль/л (5–21 мкмоль/л); СРБ – 1 мг/л.
Консультация терапевта от 13.05.2019 г.:ИБС (ишемическая болезнь сердца), хроническая сердечная недостаточность 1ст. (ремиссия), дыхательная недостаточность 0–1ст. Язвенная болезнь двенадцатиперстной кишки. Хр. поверхностный гастрит. Цереброваскулярная болезнь. Энцефалопатия смешанного генеза. Церебральный атеросклероз.
Состояние пациентки оценивалось до операциии спустя 1 и 3 месяца с помощью опросников Oxford Hip Score (OHS), Harris Hip Score (HHS), шкалы EuroQol-5D (EQ-5D), для оценки выраженности болевого синдрома использоваласьвизуально-аналоговая шкала (ВАШ).
Хирургическая техника
Подсочетанной анестезией(положение пациентки на левом боку)после обработки операционного поля раствором кожного антисептика выполнендоступ по Хардингу.После поэтапного рассечения кожи, подкожно-жировой клетчатки, широкой фасции бедра, латеральной широкой мышцы произведена сепарация средней и большой ягодичной мышц в области большого вертела, после чего визуализирован тазобедренный сустав. Н-образным разрезом вскрыта капсула сустава.Проксимальный отдел бедренной кости выведен в рану. Визуализирован однополюсный эндопротез. Выполнено удаление головки и ножки эндопротеза. Выявлены признаки выраженного периацетабулярного остеолиза, а также дефекта костного ложа вертлужной впадины, составляющего около 50% всей суставной поверхности. После обработка вертлужной впадины полукруглой фрезой выполнена пластика зоны дефекта дна вертлужной впадины аллокостью с добавлениемостеозамещающего материала ReproBone, 2 гр. ванкомицина. Медиальная стенка армирована сеткой Stryker.Имплантированная чашка бесцементнойфиксацииZimmer TMT 56 мм дополнительнофиксирована 6 винтами.Послепоэтапной обработкикостномозгового канала бедренной кости рашпилями до необходимого размера выполнена установка заглушки, заготовленной из алломатериала. Для обеспечения максимально полного проникновения цемента в костные трабекулы проведена чистка канала бедренной кости щетками с промыванием физраствором по технологии пульсирующей струи. Установлен и фиксирован 80 г цемента бедренный компонент strykerExeterV40 220 мм №3. На конус ножки эндопротеза установлена головка StrykerLift 32 мм. После вправления головки – эндопротез стабилен, амплитуда движений достаточна, длина нижней конечности одинакова. После тщательного гемостаза рана послойна ушита.
Тканевые биоптаты, синовиальная жидкость и компоненты эндопротезаотправлены на бактериологическое исследование.
Результаты исследования
На первые сутки после операции пациентка вертикализирована.
Результаты бактериологического исследования на седьмые сутки: аэробные и анаэробные микроорганизмы не обнаружены.
Результаты лабораторных анализов на десятые сутки после операции.
Клинический анализ крови от 29.05.2019 г.: гемоглобин – 101 г/л(120–160 г/л); эритроциты –3,39х1012/л(3,9–5,0х1012/л); лейкоциты – 6,0х109/л (4,0–9,09/л).
Биохимический анализ крови: общий белок – 54,40 г/л (120–160 г/л); глюкоза – 5,07 моль/л (3,05–6,1 моль/л); общий билирубин – 12,20 мкмоль/л (5–21 мкмоль/л); СРБ – 3 мг/л.
На серии рентгенологических снимков – инклинация и антеверсия вертлужного компонента в пределах зон Lewinnek. Цементная мантия равномерная, положение бедренного компонента удовлетворительное (рис. 3).
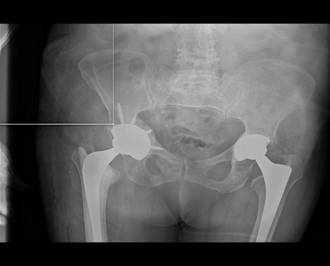
Рис. 3. Послеоперационный обзорный Rg-снимок таза
Ортопедический статус на десятые сутки после операции.
Объем активных движений в оперированном суставе: сгибание –90°, разгибание – 0°, отведение – 25°, приведение – 15°, наружная ротация – 20°, внутренняя – 20°. Рентгенологически и клинически разница длины конечностей отсутствует.
Функциональный статус и показатели качества жизни и удовлетворенности пациентов до операции и в сроки 1 и 3 месяца после нее представлены в таблице.
Результат анкетирования пациентки в до- и послеоперационном периодах
|
Показатель |
Значение до операции |
1 месяц (n=1) |
3 месяца (n=1) |
|
Oxford Hip Score |
15 |
35 |
45 |
|
Harris Hip Score |
45 |
70 |
85 |
|
EQ-5D |
0,3 |
0,7 |
0,8 |
|
EQ-5D VAS |
40 |
70 |
80 |
|
Боль по ВАШ |
65 |
20 |
15 |
По мнению ряда авторов,при лечении представленной пациентки с дефектом вертлужной впадины возможно применение различных техник, таких как: установка вертлужного компонента большого размера, установка вертлужного компонента с предварительной костной пластикой дефекта и последующим армированием[12,13].
Эрозивные изменения вертлужной впадины с последующим дефектом днапосле униполярных протезов отмечаются в 80% случаев,а частота повторных вмешательств составила 25%.Данные были представлены на французском симпозиуме в 2008 г.
Прежде чем начать речь о повторных вмешательствах, стоит сделать акцент о критериях выбора импланта при переломе шейки бедра. На сегодняшний день гемиартропластика показана пациентам старше 75 лет.
Во многихпубликациях демонстрируютсяосновные тенденции в изучении проблем ревизионного эндопротезирования, наиболее актуальным вопросом которого остается сравнениегемиартропластики с биполярными тотальным эндопротезированием. Однако сегодня актуальны только те исследования, в которых использовались современные имплантаты. Следовательно, исследования моноблочных униполярных имплантатов, которые больше не применяются, можно не рассматривать.
Частота проведенияповторных вмешательствах на прооперированном суставе немного выше при биполярном эндопротезировании, чем при тотальном, если рассматривать в контексте выживаемости эндопротеза выше 5 лет (для биполярного 5,6% и для тотального 2,5%) [8,14].
Скорость возникновения эрозивных изменений вертлужной впадины выше при гемиартропластике (13,7%) чем при тотальном протезировании(0,48%), при средней продолжительности наблюдения 45,3 месяца [8,14].Таким образом, из-за высокого риска износа вертлужной впадины и повторной хирургической операции гемиартропластика не рекомендуется самодостаточным, физически активным пациентам моложе 75 лет.
Также аргументом в пользу отказа отгемиартропластики является то, что тотальное эндопротезирование в большинстве случаев снижает вероятность ревизионного вмешательства.
Авторами статьи продемонстрирован результат ревизионного тотального эндопротезирования с использованием костной пластики с армированием. При выборе техники замещения дефекта был сделан выбор в пользу использования костной крошки с армированием, чтонаиболее физиологично. В результате проведенной операции получены отличные результаты, характеризующие функциональный статус и качество жизни.
Заключение
Несмотря на некоторые положительные моменты униполярного эндопротезирования, лицам старческого возраста рекомендовано выполнение тотального эндопротезирования. Данное утверждение совпадает с мнениями ряда авторов в отечественной и зарубежной литературе.
Библиографическая ссылка
Мидаев А.И., Менькин З.Д., Джавадов А.А., Амбросенков А.В., Близнюков В.В., Бояров А.А., Демин А.С., Ражетдинов Т.И., Шахмарданов Ш.Р., Черкасов М.А. РЕВИЗИОННОЕ ЭНДОПРОТЕЗИРОВАНИЕ ПРИ ДЕФЕКТАХ ДНА ВЕРТЛУЖНОЙ ВПАДИНЫ НА ФОНЕ УНИПОЛЯРНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ СТАРЧЕСКОГО ВОЗРАСТА // Современные проблемы науки и образования. 2020. № 5. ;URL: https://science-education.ru/en/article/view?id=30159 (дата обращения: 10.06.2026).
DOI: https://doi.org/10.17513/spno.30159



