Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
EXUDATIVE PERICARDITIS OF NEOPLASTIC ETHIOLOGY WITH CARDIAC TAMPONADE (CLINICAL CASE)
Перикард представляет собой тканевую оболочку, окружающую сердце, аорту, легочный ствол, устья полых и легочных вен. Его основными функциями являются: фиксация сердца в средостении, обеспечение сердца «смазкой», защита от инфекций [1, 2]. Перикардит – это наиболее частое заболевание, поражающее перикард. В основе перикардита лежит инфекционное или неинфекционное воспаление висцерального и париетального листков перикарда, проявляющееся фиброзными изменениями и/или выпотом в полости перикарда воспалительного экссудата [3, 4].
В развитых странах встречаемость острого перикардита варьирует от 27,7 до 168 на 100 тыс. человек в год [5, 6]. По данным Финского регистра, частота госпитализаций с диагнозом «острый перикардит» составляет порядка 3,3 на 100 тыс. человек в год [7].
По данным российских и зарубежных исследований, наиболее частыми причинами перикардита являются инфекции: вирусные (Коксаки А9, В 1–4, ECHO 8, эпидемического паротита, ветряной оспы, краснухи, иммунодефицита человека, Эпштейна–Барр, цитомегаловирус, парвовирус В 19, ВИЧ и др.) и бактериальные (Micobacterium tuberculosis, Staphylococcus spp., Streptоcoccus spp., E. coli и др.). Другими факторами риска развития перикардита являются кардиохирургическое вмешательство, травма грудной клетки, острый инфаркт миокарда, аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, системные васкулиты, саркоидоз, болезнь Стилла и др.), применение определенных лекарственных препаратов (таких как гидралазин, метилдофа, изониазид, циклофосфамид, пенициллины, амиодарон, месалазин, тиазиды, стрептокиназа), метаболические нарушения (гипотиреоз, уремия, диабетический кетоацидоз) и неоплазии (первичные и вторичные) [1, 4].
По данным Reiter H. et al. (2006), Imazio M., et al.(2007), Gouriet F. et al. (2015), А.А. Демина и В.П. Дробышевой (2016), идиопатический перикардит составляет от 14% до 83% случаев (если причина не идентифицирована). На долю перикардитов неопластической этиологии приходится от 5% до 10% всех случаев. В исследовании Pankuweit S, et al. (2013) при выполнении перикардиоцентеза и/или биопсии перикарда вирусная этиология перикардита подтверждена в 14% случаев, в 28% установлена злокачественная природа выпота, в 35% этиологический фактор не выявлен [8].
Перикардит может являться первым клиническим проявлением скрытого онкологического процесса, чаще всего злокачественного новообразования легких, молочной железы, реже простаты, мочевого пузыря, яичников, толстого кишечника, а также лимфомы, лейкемии, меланомы.
Наиболее распространенная первичная опухоль перикарда – мезотелиома – почти всегда некурабельна. Клинические проявления часто расценивают как сердечно-сосудистую патологию. Прижизненная диагностика этого заболевания наблюдается менее чем в 25% случаев, в 75–90% случаев первичную мезотелиому выявляют только при аутопсии. Метастатические опухоли перикарда встречаются в 15–30% аутопсий у больных со злокачественными новообразованиями [1].
Клинический случай
Больной Д., 55 лет. В течение 5 лет отмечал подъемы артериального давления (АД) до 160/90 мм рт. ст. Последние 3 года у больного были редкие (1 раз в год) пароксизмы фибрилляции предсердий. Больной отличался низкой приверженностью к лечению – антигипертензивные препараты и антиаритмики не принимал, на диспансерном учете не состоял. Ухудшение состояния – в течение недели перед поступлением в стационар. Отмечал появление сердцебиения, перебоев в работе сердца, одышки смешанного характера, нарастание общей слабости. Обратился в поликлинику по месту жительства, на ЭКГ был выявлен пароксизм фибрилляции предсердий. Больной был направлен на стационарное лечение и госпитализирован в палату интенсивной терапии кардиологического отделения.
При поступлении в стационар состояние пациента расценено как тяжелое. В сознании, контактен, ориентирован во времени и пространстве. Температура тела нормальная. Кожные покровы чистые, бледные. Периферический цианоз кончиков пальцев рук и ног, губ, ушей. Лицо одутловато, вены шеи набухшие, одышка в покое с ЧДД 28–30 в 1 минуту.
Перкуторно: от угла левой лопатки и от середины правой лопатки вниз выявлено притупление, что заставило думать о гидротораксе. Аускультативно: дыхание ослабленное в местах притупления, хрипы не выслушиваются.
При осмотре области сердца – сглаженность межреберных промежутков, верхушечный толчок не определяется. При перкуссии выявлено расширение границ относительной сердечной тупости во всех направлениях. Тоны сердца резко ослаблены, аритмичные, с ЧСС 120 в минуту, пульс 100 ударов в минуту, дефицит пульса – 20, АД 80/60 мм рт. ст.
При пальпации живот безболезненный, увеличен в размерах за счет асцита, печень и селезенку пропальпировать не удалось; умеренная отечность голеней и стоп.
В общем анализе крови выявлен лейкоцитоз 13,8x109/л; нейтрофилов 81%. В биохимических анализах крови повышение ЛДГ до 4670 ЕД/л (норма от 135 до 225 Ед/л.) Остальные показатели, в том числе тропонин, в норме. На ЭКГ (аппарат электрокардиограф переносной ЭКГК-01): фибрилляция предсердий с ЧСС 125–150 уд/мин. Нормальное положение ЭОС. Признаки гипертрофии левого желудочка. Ишемия переднеперегородочной области.
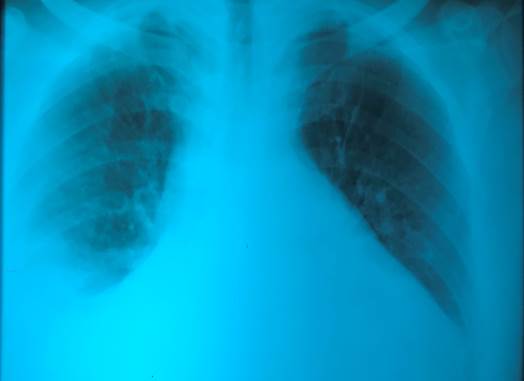
Рис. 1. Рентгенография органов грудной клетки – правосторонний гидроторакс, кардиомегалия (рентгеновский аппарат «AXIOM Iconos R100» Siemens)
УЗИ органов брюшной полости и почек: Пневматоз. Гепатомегалия. Диффузные изменения печени, поджелудочной железы, почек, селезенки. Переполненный мочевой пузырь. Асцит.
УЗИ плевральных полостей: гидроторакс с обеих сторон.
Эхо-КГ при поступлении: ПЖ 2,5 см; ЛЖ: КДР 4,7 см, КСР 3,5 см, ΔS 26%. ФВ 51% (N 55–70%). МЖП 1,57 см, ЗСЛЖ 0,89 см, ММЛЖ 262 г. ИММЛЖ 113 г/м2, ОТС 37%. ЛП 5,0x4,2см, ПП 3,7x2,9 см. Аорта 2,5 см, восходящий отдел 3,4 см, стенки уплотнены. Легочная артерия 1,8 см. Vmax 0,9 м/с. Аортальный клапан: створки уплотнены. Трикуспидальный не визуализируется. Расхождение листков перикарда по ЗСЛЖ 14 мм, за ПП 2 мм. За верхушкой ЛЖ 37 мм, за боковой стенкой ЛЖ 57 мм, за ПЖ 36 мм. Заключение: Уплотнение стенок аорты, створок АК, МК. ГЛЖ с преимущественным утолщением МЖП. Систолическая функция ЛЖ (ФВ=51%) снижена на фоне тахиаритмии. ДФЛЖ не типируется. Камеры сердца не расширены. Регургитация: КЛА, АК, МК I ст. Отмечается коллабирование свободной стенки ПЖ, нижняя полая вена не реагирует на вдох. Учитывая неспадение НПВ на вдохе: тампонада сердца!!! Снижение систолической функции ЛЖ за счет тахикардии и тампонады сердца. Количество жидкости в полости перикарда 2300 мл (большое количество). Восходящий отдел аорты, дуга аорты, нисходящий отдел аорты визуализируются неотчетливо. На фоне тахикардии зоны нарушения локальной сократимости не определяются.
Учитывая нестабильную гемодинамику, тампонаду сердца по данным УЗИ, были проведены пункция перикарда (получено 1000 мл геморрагической жидкости) и пункция плевральных полостей (получено: справа 1400 мл, цвет желтый, характер серозный; слева 1000 мл, цвет бурый, характер геморрагический).
Жидкость из перикарда: цвет бурый, характер геморрагический, реакция Ривальта отрицательная. Цитологическое исследование: на фоне эритроцитов имеются клетки с признаками атипии, единичные лейкоциты.
Общий анализ плевральной жидкости слева: количество 1000 мл, цвет бурый, характер геморрагический, проба Ривальта отрицательная. Цитологическое исследование: лейкоциты с преобладанием лимфоцитов, единичные нейтрофилы. На фоне эритроцитов встречаются клетки с признаками атипии. Группы клеток с выраженным дискариозом.
Общий анализ плевральной жидкости справа: 1400 мл, цвет желтый, характер серозный, проба Ривальта отрицательная. Цитологическое исследование: умеренное количество лейкоцитов, нейтрофилы 20%, лимфоциты 80%. Большое количество клеток эпителия, встречаются 2–3-ядерные клетки и единичные клетки с признаками атипии.
После проведенной пункции перикарда и плевральных полостей гемодинамика стабилизировалась, самочувствие пациента улучшилось.
На ЭКГ (аппарат электрокардиограф переносной ЭКГК-01): урежение ритма желудочков при фибрилляции предсердий с ЧСС 90–75–79 уд/мин, отклонение электрической оси вправо.
Выполнена повторно Эхо-КГ: ПЖ 3,7 см; ЛЖ: КДР 4,8 см, КСР 3,6 см, ΔS 25%. ФВ 49% (N 55-70 ) ЛП 6,0x4,2см, ПП 5,6x4,7 см. Аорта 2,5 см, восходящий отдел 3,4 см стенки уплотнены. Легочная артерия 2,4 см. Vmax 1,0 м/с. Аортальный клапан: створки уплотнены. Трикуспидальный не визуализируется. Расхождение листков перикарда по ЗСЛЖ 4–5 мм, за ПП 5–6 мм, за ПЖ до 7 мм, за боковой стенкой ЛЖ – 7 мм, за ПЖ – 7 мм.
Заключение: Уплотнение стенок аорты, створок АК, МК. Концентрическое ремоделирование ЛЖ. Систолическая функция ЛЖ (ФВ=49%) снижена. ДФЛЖ не типируется. Дилатация: ПЖ и ПП II ст. Регургитация: МК, КЛА, ТК I ст. Гипокинез перегородочных, верхушечных сегментов ЛЖ. Дискинез МЖП. Незначительное количество жидкости в полости перикарда. В апикальной позиции, в области верхушки ПЖ с переходом на свободную стенку визуализируется гиперэхогенное образование 6,8х1,8 см (эпикардиальный жир, образование перикарда?). В левой плевральной полости определяется жидкость с образованием на ножке, неправильной формы, гиперэхогенным, подвижным, около 5,8х5,3 см (тромб? Образование плевральной полости?). В динамике отсутствуют признаки тампонады сердца, значительное уменьшение жидкости в полости перикарда (рис. 2).
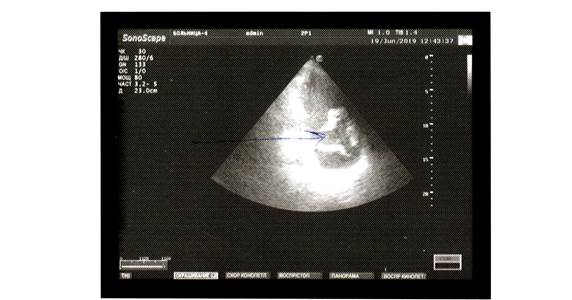
Рис 2. Эхокардиограмма – образование перикарда (система ультразвуковая диагностическая медицинская «Vivid S6»)
Учитывая данные исследования, пациенту выполнена компьютерная томография органов грудной полости с контрастом (рис. 3): в плевральных полостях до 350 мл жидкости справа, с признаками осумкования, слева 300 мл, компрессионные ателектазы базальных сегментов легких. В верхних отделах субплевральные буллы до 2,5 см, плевропневмофиброз.
В стенках перикарда справа мягкотканое образование с волнистыми контурами до 3x4 см (центр приходится на сердечную стенку). В легочной ткани свежие очаговые и инфильтративные изменения не обнаружены, пневмофиброз в С 1–2 слева субплеврально. Просвет трахеи и крупных бронхов слева сохранен. Жидкость в полости перикарда в малом количестве, полости сердца расширены. Костных деструктивных изменений не отмечено.
Заключение: признаки образования правой стенки перикарда, следы перикардита, двухсторонний плевральный выпот с признаками осумкования, плевро- и пневмофиброз. Эмфизема.
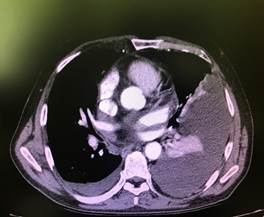 a
a 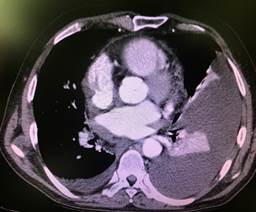 b
b
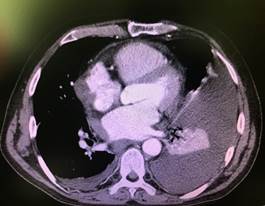 c
c 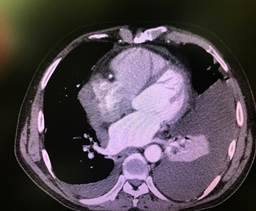 d
d
Рис. 3. Компьютерная томография органов грудной клетки (a, b, c, d) – образование правой стенки перикарда, равномерно накапливающее контрастное вещество. Жидкость в плевральных полостях. Компрессионный ателектаз в нижней доле слева (комплекс томографический рентгеновский КТР № GP0001821)
Больной был консультирован онкологом. Заключительный диагноз: Злокачественное новообразование перикарда. Для дальнейшего лечения больной был направлен в торакальное отделение онкологического диспансера.
Доминирующим проявлением опухолевой инфильтрации перикарда является выпот. Тампонада сердца развивается при быстром накоплении выпота в полости перикарда и/или при плохой растяжимости перикарда и является декомпенсированной фазой сдавления сердца. При тяжелой острой тампонаде возникает классическая триада Бека: падение АД, рост центрального венозного давления и глухость сердечных тонов. В системе нижней полой вены на первый план всегда выступают нарушения печеночного и портального кровообращения с развитием гепатомегалии, асцита и отеков на ногах и пояснице. При этом обычно асцит возникает раньше, чем появляются выраженные периферические отеки [1, 4]. В определении природы выпота при перикардите основное значение имеет пункция перикарда с цитологическим исследованием, что в описанном случае позволило установить неопластическую этиологию процесса.
Заключение
Представленный клинический случай интересен с точки зрения тактики ведения больного с выраженной одышкой на фоне фибрилляции предсердий, артериальной гипотензией и признаками высокого центрального венозного давления. Своевременно выполненные больному (в течение первых часов госпитализации) диагностические мероприятия позволили быстро поставить диагноз экссудативного перикардита и плеврита. При проведении компьютерной томографии с контрастом и повторной эхокардиографии было выявлено новообразование перикарда. Последующий цитологический анализ показал наличие атипичных клеток, характерных для перикардита неопластического генеза.
Библиографическая ссылка
Лекарева И.В., Емельянова А.Л., Емельянов Д.Н. ЭКССУДАТИВНЫЙ ПЕРИКАРДИТ НЕОПЛАСТИЧЕСКОЙ ЭТИОЛОГИИ С ТАМПОНАДОЙ СЕРДЦА (КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ) // Современные проблемы науки и образования. 2020. № 5. ;URL: https://science-education.ru/en/article/view?id=30136 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.30136



