Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ADULT STILL'S DISEASE (CLINICAL CASE)
Болезнь Стилла взрослых является редким заболеванием и относится к «диагнозам исключения». Трудности в диагностике вызваны неспецифичностью клинических проявлений болезни Стилла взрослых (БСВ). Этиопатогенез болезни изучен недостаточно, однако предполагается наличие генетически детерминированных нарушений врожденного иммунитета, с активацией моноцитарно-макрофагальной системы под действием провоспалительного интерлейкина 18 (ИЛ18) [1]. Также под влиянием повышенного уровня интерлейкина 1β и ИЛ18 возникает активация приобретенного иммунитета (Th1-клетки и Th17-клетки). Гиперпродукция цитокинов обуславливает такую симптоматику как артриты, артралгии, сыпь, лейкоцитоз и повышение С-реактивного белка, гиперкоагуляцию, лихорадку [1].
Согласно Европейским исследованиям распространенность БСВ составляет 0,4-1,5 случая на 100 тыс. населения [2]. Женщины болеют несколько чаще, чем мужчины.
Для диагностики наиболее часто используются критерии M. Yamaguchi и соавт. [3] и критерии B. Fautrel. и соавт. [4].
Для БСВ характерна триада признаков: суставной синдром, сыпь, лихорадка. Суставной синдром проявляется симметричными артритами и артралгиями с вовлечением проксимальных и дистальных межфаланговых, пястно-фаланговых, плечевых, локтевых, коленных, голеностопных суставов [5]. Возникает хронический синовит с воспалительным инфильтратом из моноцитов. При рентгенографии обнаруживаются неспецифические признаки: эрозии и сужения суставной щели. В отличие от ревматоидного артрита в процесс часто вовлекаются лучезапястные суставы. Сыпь макулопапуллезная, розового или лососевого цвета, локализующаяся на туловище, конечностях. Часто сыпь появляется на высоте лихорадки и исчезает после нормализации температуры. Лихорадка >39 °С, с характерным ритмом возникновения: однократные подъемы температуры тела чаще в вечернее или ночное время, сопровождающаяся обильным потоотделением [6]. Лихорадка проходит в течение нескольких часов, однако у некоторых пациентов сохраняется постоянно.
Также распространенными признаками являются миалгия, боль в горле, лимфаденопатия, гепатомегалия. Возможно возникновение перикардита, миокардита, экссудативного плеврита, менингита, энцефалита, интерстициального нефрита, увеита [6].
Почти всегда возникают такие изменения лабораторных показателей как нейтрофильный лейкоцитоз, повышение скорости оседания эритроцитов (СОЭ) и уровня С-реактивного белка (СРБ). Часто обнаруживается нормохромная анемия, тромбоцитоз, снижение сывороточного альбумина. У большинства больных отмечается повышение уровня аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гаммаглутамилтрансферазы (ГГТ). Уровень сывороточного ферритина повышается более чем в 5 раз, при этом уровень гликозилированного ферритина снижается. При этом у больных БСВ отсутствуют антинуклеарные антитела [5].
К тяжелым осложнениям БСВ относят реактивный гемофагоцитарный лимфогистиоцитоз (РГЛ), диссеминированное внутрисосудистое свертывание (ДВС), тромбоцитопеническую пурпуру, диффузное альвеолярное кровотечение. ГРЛ характеризуется тромбоцитопенией, повышением уровня АСТ, лейкопенией, гипофибриногенемий, дисфункцией центральной нервной системы, кровотечениями, гепатомегалией, картиной макрофагального гемофагоцитоза в пунктате костного мозга. Тромбоцитопеническая пурпура характеризуется высокой летальностью в связи с развитием почечной недостаточности и отека мозга. Редким жизнеугрожающим осложнением является диффузное альвеолярное кровотечение. Оно сопровождается одышкой, кровохарканьем, развитием респираторного дистресс синдрома, при бронхоальвеолярном лаваже получают геморрагическую жидкость [2].
Существует три клинических варианта БСВ: самоограничивающаяся/моноциклическая, прерывистая/полициклическая, хроническая суставная. Для моноциклической формы характерно достижение ремиссии в течение года после начала эпизода. Полициклическая форма характеризуется полными ремиссиями между эпизодами. При хронической суставной форме могут наблюдаться деструкции суставов [2].
При оценке степени активности заболевания учитывают следующие показатели (каждый из них оценивается в 1 балл): лихорадка, сыпь, плеврит, пневмонит, перикардит, гепатомегалия или нарушение функции печени, спленомегалия, лимфаденопатия, лейкоцитоз > 15,0•109/л, боли в горле, миалгии, абдоминальные боли [7,8].
Цель исследования: представленный клинический случай предназначен продемонстрировать, что БСВ следует рассматривать в дифференциально-диагностическом ряду, при появлении у пациента таких симптомов как лихорадка, артралгии, сыпь. Эти симптомы не являются патогномоничными, с чем связаны значительные трудности при постановке диагноза.
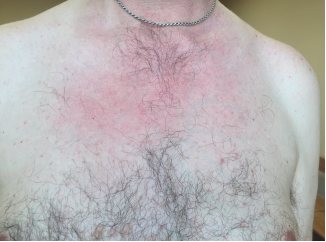
Рис.1. Сыпь в области груди
Клинический случай
Больной Г., 42 года. Заболевание началось с появления болей мигрирующего характера в межфаланговых, плечевых, коленных, голеностопных, лучезапястных суставах. Обратился в поликлинику к ревматологу, где был назначен анализ крови на ревматоидный фактор (РФ) и антитела к циклическому цитруллиновому пептиду (АЦЦП). Результат анализов отрицательный. Поставлен диагноз «ревматоидный артрит, серонегативный» и назначено лечение метипредом 4 мг два раза в день и метотрексатом 7,5 мг один раз в неделю. На фоне проводимой терапии состояние пациента несколько улучшилось: уменьшилась общая слабость. Однако артралгии сохранялись.
Спустя год после возникновения первых симптомов присоединилась боль в горле. Пациент испытывал болевые ощущения при приеме пищи, затруднения при проглатывании слюны. Обследован оториноларингологом. Поставлен диагноз «хронический тонзиллит». Проведено лечение – вакуумное промывание миндалин на аппарате «Тонзиллор», местно назначен «Биопарокс». Лечение не принесло больному облегчения, боли в горле сохранялись.
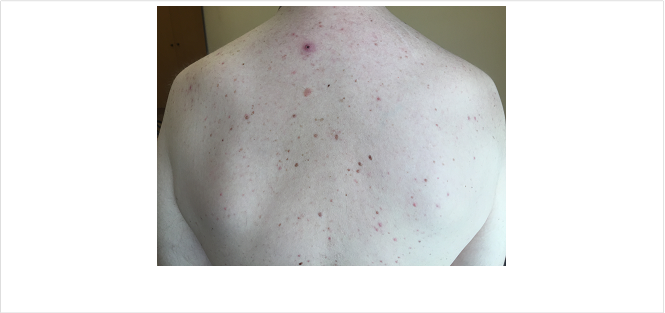
Рис.2. Сыпь в области спины
Спустя полгода на коже груди (рис.1), спины (рис.2), кистей рук (рис.3) возникла оранжево-розового цвета макулопапулярная сыпь.
Дерматологом проведено микроскопическое и культуральное исследование на дерматомикозы. Микотических болезней не обнаружено. Местно назначено лечение мазью «Акридерм». На фоне применения препарата сыпь не проходила.
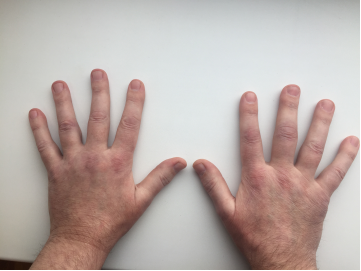
Рис.3. Сыпь на кистях
С течением времени стала нарастать общая слабость, больной стал испытывать трудности при выполнении профессиональной деятельности; с момента появления первых симптомов похудел на 35 кг, несмотря на достаточно калорийное питание. Обратился к терапевту. В общем анализе крови нормохромная анемия (гемоглобин – 113 г/л, цветовой показатель – 0,78), нейтрофильный лейкоцитоз – до 14,8 тыс/мкл, тромбоцитоз – до 420 тыс/мкл), увеличение скорости оседания эритроцитов (СОЭ) – до 62 мм/ч; в биохимическом анализе крови гиперферментемия (АЛТ - 45 Ед/л), повышение белков острой фазы воспаления (кислый альфа-1-гликопротеин - 200,85 мг/дл , СРБ – 131, 8 мг/л). С подозрением на онкопатологию направлен в онкологический диспансер, где проведен онкологический скрининг. Опухолеспецифических антигенов не обнаружено. Консультирован эндокринологом, проведено ультразвуковое исследование (УЗИ) щитовидной железы, которое не выявило патологии. Консультация уролога в связи с подозрением на аденому простаты, патологии не выявлено.
Слабость не проходила, присоединилась преходящая лихорадка с ежедневными подъемами температуры тела преимущественно рано утром >39 °С. Возникли выраженные миалгии, одышка, ортопноэ, усилились боли в горле. К врачу не обращался, самостоятельно принимал НПВС и мидокалм. В течение недели лихорадка не купировалась, в связи с чем госпитализирован в пульмонологическое отделение с подозрением на пневмонию. В ОАК нейтрофильный лейкоцитоз - до 10,9 тыс/мкл и повышение СОЭ - 65 мм/ч. По результатам обзорной рентгенографии органов грудной клетки данных за пневмонию получено не было. В стационаре проведен курс антибактериальной терапии – без эффекта. В течение года причина лихорадки и изменений в анализах оставались не ясны.
Далее больной вновь обратился за консультацией к ревматологу. Учитывая наличие у пациента лихорадки, артралгии, миалгии, сыпи, боли в горле, ревматологом назначен анализ крови на ферритин, который оказался повышен до 1900 нг/мл (при норме 20 – 250 нг/мл). Проведено УЗИ плечевых суставов, выявлены эрозивные изменения головки плечевой кости (рис.4).
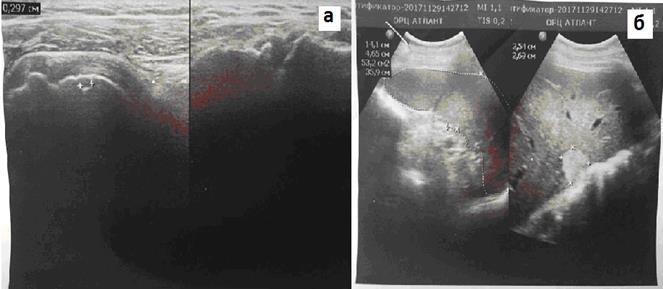
Рис.4. Эрозия головки плечевой кости (а) и гепатомегалия (б)
УЗИ органов брюшной полости: гепатомегалия, спленомегалия. Учитывая характер течения и клинико-лабораторные проявления заболевания, был сформулирован диагноз БСВ, высокая активность, системная форма (системный счет 6), функциональный класс III (лихорадка, кахексия, гепатомегалия, спленомегалия, артриты, миалгия, тромбоцитоз). Проведена пульс-терапия метилпреднизолоном 30 мг/кг/сутки – 3 дня. С первых суток проводимой в стационаре терапии температура тела снизилась до 36,3 °C, уменьшились боли в суставах, исчезли боли в мышцах.
Обсуждение
Лечение пациента до 2019 года проводилось глюкокортикоидами (ГК) и БПВП, однако доза ГК оказалась недостаточной для купирования лихорадки и других симптомов у больного. Использование НПВП также не помогло в достижении ремиссии. Препаратами первого ряда при лечении БСВ являются ГК [2] в дозе 1 мг/кг/сутки. Также может быть использована пульс-терапия метилпреднизолоном в дозе 30 мг/кг/сутки. Улучшение состояние пациента возникает в течение первых часов или дней. При отсутствии ответа на лечение ГК назначают БПВП: метотрексат в дозе 7,5 – 20 мг/неделю, дозу ГК при этом снижают. При рефрактерности болезни применяют генно-инженерные биологические препараты (ГИБП): ингибиторы фактора некроза опухоли α (ФНОα), ингибиторы ИЛ1 и ИЛ6. В случае неэффективности вышеперечисленных ГИБП, рекомендовано применение канакинумаба [9]. Имеются положительные данные применения канакинумаба по результатам рандомизиованных плацебоконтролируемых исследований[10-11]. Периодичность возникновения симптомов в течение болезни представлена на рисунке 5 (рис.5).
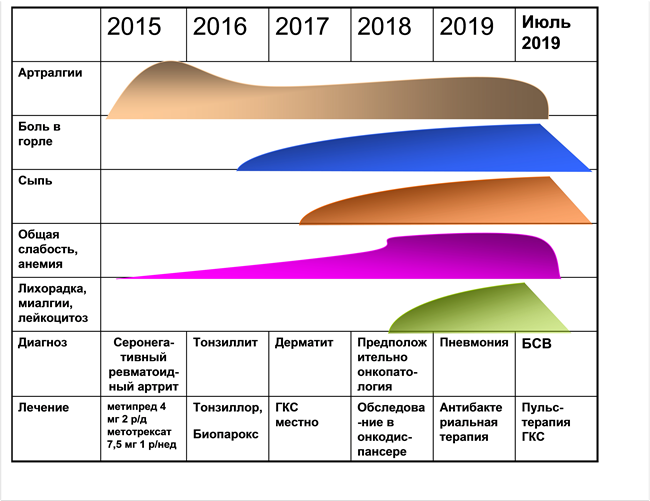
Рис.5. Периодичность возникновения симптомов в течение болезни
Заключение
БСВ является диагнозом исключения, поэтому необходимо проводить дифференциальную диагностику с инфекционными, ревматологическими заболеваниями, онкологическими процессами. [9] В диагностике могут помочь такие симптомы как переходящая лихорадка >39°C, появляющаяся поздно вечером или рано утром. Лихорадка может сопровождаться характерной оранжево-розового цвета макулопапулярной сыпью. Почти у всех больных развивается выраженная миалгия. Дифференциально-диагностическим признаком с ревматоидным артритом является выраженное поражение запястных суставов, сопровождающееся эрозиями и сужениями запястно-пястных и межзапястных суставов [12]. Характерна боль в горле с фарингитом и отрицательными бактериологическими посевами. Такие признаки как лимфаденопатия, спленомегалия и гепатомегалия могут быть ошибочно интерпретированы как лимфома. Лабораторные показатели, помогающие установить диагноз: повышение СОЭ и СРБ, лейкоцитоз, умеренная анемия, повышение АСТ и АЛТ, повышение сывороточного ферритина более чем в 5 раз [13], отсутствие РФ и АНФ. При правильно подобранной терапии течение БСВ довольно благоприятное, однако в большинстве случаев возникают значительные трудности в постановке диагноза, что обуславливает актуальность изучения данного заболевания и освещение в литературе новых клинических случаев.
Библиографическая ссылка
Мотина А.Н., Астащенко Я.А., Гусакова А.М., Белов А.И., Ластовская К.В., Озеров А.А., Хардикова Е.М. БОЛЕЗНЬ СТИЛЛА ВЗРОСЛЫХ (КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ) // Современные проблемы науки и образования. 2020. № 1. ;URL: https://science-education.ru/en/article/view?id=29492 (дата обращения: 26.05.2026).
DOI: https://doi.org/10.17513/spno.29492



