Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
WERNICKE'S ENCEPHALOPATHY: OBSERVATIONS FROM PRACTICE
Энцефалопатия Вернике (ЭВ) – неврологическое расстройство, характеризующееся поражением головного мозга в результате дефицита тиамина (витамина В1), возникающее обычно у лиц с хроническим алкоголизмом, как острая стадия синдрома Вернике-Корсакова. Однако описаны многочисленные случаи энцефалопатии Вернике, обусловленные снижением поступления или нарушением всасывания тиамина в организме при неукротимой рвоте и диарее (в т.ч. при токсикозе беременных), несбалансированном парентеральном питании, оперативных вмешательствах на желудочно-кишечном тракте (в т.ч. бариатрические операции), системных заболеваниях, гипертиреозе, полиорганной недостаточности и др. [1; 2].
Тиамин – эндогенно не синтезируемый водорастворимый витамин. Суточная потребность составляет 0,4 мг на каждые 1000 ккал потребляемой энергии в день и увеличивается во время беременности и кормления грудью, у детей и в критических состояниях может достигать 1,5 мг / день [3; 4]. Здоровая диета обеспечивает нормальные запасы тиамина на несколько недель. В организме запасы водорастворимого витамина В1 составляют от 25 до 30 мг. Дефицит тиамина может возникать через 2 недели после прекращения его поступления. В условиях нехватки его содержание быстро истощается во всех тканях и далее в головном мозге, где происходят наиболее выраженные изменения, так как серое вещество отличается высоким уровнем окислительного метаболизма [3; 4]. При критическом истощении запасов тиамина развитие ЭВ ускоряется при употреблении богатой углеводами пищи или парентеральном введении глюкозы, поскольку нагрузка углеводами при нарушении нормальных путей их утилизации ускоряет развитие патологических изменений в головном мозге [3; 5; 6].
По литературным данным, энцефалопатия Вернике проявляется триадой следующих симптомов: глазодвигательные расстройства, атаксия и нарушения психического статуса [1; 3; 5]. Однако классическая триада симптомов при энцефалопатии Вернике отмечается лишь в трети случаев [2; 4; 7]. Серьезную проблему представляет преобладание стертых форм энцефалопатии Вернике, затрудняющее ее своевременное распознавание и назначение лечения. В отсутствие терапии энцефалопатия Вернике характеризуется высоким риском летального исхода и перехода острых обратимых расстройств в хроническую стадию с необратимыми структурными изменениями мозговых структур, связанных с возникновением и консолидацией памяти.
Все симптомы поражения нервной системы могут развиваться одномоментно, но чаще всего глазодвигательные расстройства предшествуют нарушению сознания.
Глазодвигательные расстройства включают горизонтальный нистагм при взгляде в стороны, паралич наружной прямой мышцы глаза (обычно двусторонний), расстройство содружественных движений глаз, изредка птоз. Зрачки, как правило, не изменены, но на поздних стадиях болезни могут быть суженными. Атаксия и абазия обусловлены мозжечковой и вестибулярной недостаточностью, преимущественно наблюдаются при стоянии и ходьбе, варьируя по выраженности. Нарушения психического статуса могут проявляться в виде апатии, дезориентации либо спутанности сознания с психомоторным возбуждением и галлюцинациями [1; 5].
Энцефалопатия Вернике является по существу клиническим диагнозом, а данные лабораторных и других методов исследования не являются специфичными. Наиболее информативным методом диагностики является магнитно-резонансная томография (МРТ) [1; 5; 6].
При несвоевременной диагностике и отсутствии лечения свыше 80% случаев ЭВ завершаются развитием корсаковского психоза, а примерно 15-20% случаев приводят к коме и летальному исходу [2; 3].
Цель исследования: выявление факторов риска и анализ особенностей течения неалкогольной энцефалопатии Вернике.
Материал и методы исследования. Представлены 2 клинических случая энцефалопатии Вернике у пациентов, находившихся на стационарном лечении в гастроэнтерологическом отделении Якутской республиканской клинической больницы. Проведен тщательный анализ жалоб, анамнестических данных, клинической картины и результатов клинико-лабораторных и инструментальных методов исследований.
Клиническое наблюдение 1. Пациентка М., 44 года, продавец, поступила в гастроэнтерологическое отделение городской больницы с жалобами на умеренные боли в области правого подреберья, рвоту без облегчения 2-3 раза в сутки, похудание на 10 кг за 2 недели, слабость. Боли в области правого подреберья отмечает в течение последних 10 дней, рвота - последние 3-4 дня, возникновение которых связывает с погрешностями в рационе питания, употреблением чрезмерно жирной пищи. Анамнез болезни: состоит на диспансерном учете с 36 лет по хроническому бескаменному холециститу, с 2017 года наблюдается у онкогинеколога: проведена комбинированная химиолучевая терапия по поводу рака шейки матки, 4 курс полихимиотерапии проведен более 6 месяцев назад. Лечение перенесла удовлетворительно. Периодически отмечала резкое снижение аппетита, нарастание слабости с усилением диспепсического симптомокомплекса, рвоты и диареи при употребления жирной пищи.
Объективно: «Общее состояние средней степени тяжести. Повышенного питания. Индекс массы тела 41 кг/м². Артериальное давление (АД) 130/80 мм рт. ст. Частота сердечных сокращений (ЧСС) 72 уд/мин. Живот увеличен за счет избыточно развитой подкожно-жировой клетчатки, при пальпации умеренно болезненный в правом подреберье. Печень выступает из-под края реберной дуги на 1,5–2 см, мягкой консистенции, с ровной поверхностью».
Лабораторные данные: общий анализ крови без особенностей, уровень амилазы мочи в пределах нормы, в биохимическом анализе крови выявлены умеренное повышение трансаминаз (2 нормы), антитела к тиреоидной пероксидазе и повышение уровня Т3, Т4.
Результаты инструментальных методов исследований. Эзофагогастродуоденоскопия: одиночная острая эрозия антрального отдела желудка на фоне резко гиперемированной и отечной слизистой оболочки. Ультразвуковое исследование органов брюшной полости: гепатомегалия, уплотнение и утолщение стенки желчного пузыря, диффузные изменения паренхимы печени, поджелудочной железы. Магнитно-резонансная холангиография: патологии не выявлено. Ультразвуковое исследование сердца, органов малого таза - без особенностей.
Консультирована эндокринологом, поставлен диагноз: «Аутоиммунный тиреоидит в стадии гипертиреоза». Назначен тирозол 30 мг в сутки.
На основании жалоб, анамнеза и обобщения результатов клинико-лабораторных и инструментальных методов исследований поставлен клинический диагноз: «Хронический бескаменный холецистит, обострение. Неалкогольная жировая болезнь печени – Стеатогепатит с умеренным цитолизом. Ожирение 3 ст. Аутоиммунный тиреоидит в стадии гипертиреоза. Состояние после 4 курсов комбинированной химиолучевой терапии по поводу рака шейки матки (2017 г.)».
На 3-й день госпитализации резко ухудшается состояние больной, нарастает частота рвоты до 20 раз в сутки, ухудшается зрение. При осмотре неврологом выявлены дезориентация больной во времени и пространстве, сонливость, быстрая истощаемость, утомляемость, двусторонний полуптоз, горизонтальный среднеразмашистый нистагм в крайних отведениях, вертикальный нистагм больше при взгляде вверх, неустойчивость в позе Ромберга. В связи с появлением глазодвигательных нарушений и неврологической симптоматики пациентке проводится компьютерная томография головного мозга без контрастирования, где выявляется перивентрикулярный лейкоареоз, также расширение желудочковой системы.
Назначается витамин В1 200 мг 3 раза в сутки, парентерально. На второй – третий день лечения тиамином отмечается улучшения состояния пациентки: прекращается рвота, улучшается зрение.
Клиническое наблюдение 2. У больной Ч., 22 года, прерывание 1-й беременности по поводу тяжелого токсикоза на сроке 14-15 недель в декабре 2016 г., 2-й беременности при сроке 12 недель методом вакуумной аспирации в июне 2017 г.
Установлено, что во время первой беременности пациентка отмечала многократную рвоту, слабость в конечностях и ухудшение зрения. На проведенной компьютерной томографии головного мозга патологии не выявлено. При осмотре окулистом выявлены «Выраженный перикапиллярный отек сетчатки, перикапиллярно и по ходу сосудов геморрагии в виде "штрихов". Вены расширены, полнокровны. Артерии сужены, извиты. Macula lutea – отек, геморрагии в центральной зоне» и поставлен диагноз: «Нейроангиоретинопатия». Консультация невролога: «Токсическая энцефалопатия. Цереброастения». На фоне инфузионно-дезинтоксикационной терапии, назначения противорвотных препаратов, антиоксидантов и витаминов группы В состояние улучшилось, зрение восстановилось, пациентка выписалась с улучшением.
Через полгода у пациентки вновь прерывание беременности на фоне тяжелого токсикоза беременной. После прерывания 2-й беременности спустя месяц с жалобами на светобоязнь, значительное ухудшение зрения, неуверенность при ходьбе госпитализирована в офтальмологическую больницу и на 2-е сутки переведена в гастроэнтерологическое отделение с диагнозом: «Токсический гепатит. Гиповолемия. Астенический синдром».
Объективно при поступлении: «Состояние средней степени тяжести. Сознание ясное. Склеры глаз инъецированы. АД 90/60 мм рт. ст. ЧСС 103 в минуту. По внутренним органам без особенностей». Неврологический статус: «Походка атаксическая. Объем движений глазных яблок ограничен в крайних отведениях. Нистагм горизонтальный среднеразмашистый».
В биохимическом анализе крови: аланинаминотрансфераза – выше 7 нормы, аспартатаминотрансфераза – выше 4 нормы, амилаза панкреатическая – выше 3 нормы, гипокалиемия, умеренное повышение общего билирубина; в моче умеренное повышение амилазы.
Компьютерная томография органов брюшной полости: «Гепатомегалия, признаки диффузных изменений печени. Локальная жировая дистрофия печени». На ультразвуковом исследовании органов малого таза: «Состояние после медикаментозного прерывания беременности». Далее пациентка консультирована окулистом и неврологом.
Окулист: «Пролиферативная ангиоретинопатия». Невролог: «Данных за острое нарушение мозгового кровообращения нет. Тромбоз вен сетчатки? Рекомендуется компьютерная томография головного мозга в ангиорежиме».
На второй день ухудшается общее состояние: пациентка практически теряет зрение, сознание заторможено, рвота до 5 раз в сутки, выраженная слабость в нижних конечностях, судороги пальцев кистей и стоп. Пациентке назначается витамин В1 – 10 мл на 0,9% NaCl 100 мл в/в капельно, Берлитион, Цитофлавин, витамины В6, В12, Аминоплазмаль.
Пациентка направляется на МРТ головного мозга без контрастирования с подозрением на синдром Вернике и образование ГМ (рис.).
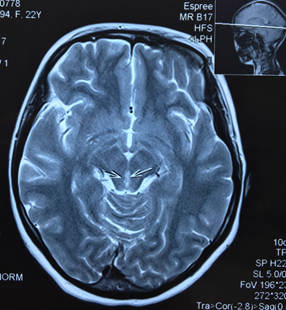
МРТ головного мозга без контрастирования пациентки Ч. Поражение вещества мозга по ходу паравентрикулярных отделов варолиева моста, водопровода и медиальных отделов таламуса
Результаты МРТ головного мозга пациентки: «Топография срединных структур мозга не изменена. Обращает внимание поражение вещества мозга по ходу паравентрикулярных отделов варолиева моста, водопровода и медиальных отделов таламуса. В белом веществе лобно-теменных долей с обеих сторон определяются очаги лейкопатии. Мозолистое тело, гипоталамо-гипофизарная область, продолговатый мозг и мозжечок без особенностей. Область мостомозжечковых углов без патологических изменений. Желудочковая система мозга не расширена и не деформирована. Конвекситальные субарахноидальные пространства и базальные цистерны мозга не расширены. Соотношения в краниовертебральном переходе не нарушены. На скрининговой МР-ангиографии Виллизиева круга признаков артериовенозной мальформации и аневризм сосудов головного мозга не выявлены. Заключение: МР-признаки энцефалопатии Вернике. Очаги лейкопатии в белом веществе лобно-теменных долей с обеих сторон, вероятно, как проявление резидуальной энцефалопатии».
На основании обобщения результатов клинико-инструментальных методов диагностики поставлен неврологический диагноз: «Дисметаболическая энцефалопатия, псевдомиопатический синдром (вариант Гайе-Вернике)». На фоне парентерального введения тиамина меньше чем за сутки у пациентки начинает восстанавливаться зрение, улучшается общее состояние. Через несколько дней зрение полностью восстановилось, неврологический статус без патологических изменений.
Заключение. В представленных клинических ситуациях диагноз поставлен на основании клинической картины, характерных глазодвигательных нарушений и неврологической симптоматики, а также результатов компьютерной томографии и магнитно-резонансной томографии головного мозга. Подтверждением диагноза стало быстрое улучшение состояния после назначения тиамина парентерально.
Факторами риска развития энцефалопатии Вернике у первой пациентки являются: периодически возникающие гастроэнтерологические расстройства, многократная рвота и диарея, способствующие недостаточному поступлению тиамина, а также наличие злокачественного образования, раковая интоксикация и длительная астенизация, обусловленная комбинированной химиолучевой терапией. В данном клиническом наблюдении энцефалопатия Вернике проявилась классической триадой: глазодвигательными расстройствами (двусторонний полуптоз, горизонтальный среднеразмашистый нистагм в крайних отведениях, вертикальный нистагм больше при взгляде вверх), атаксией (неустойчивость в позе Ромберга) и психическими нарушениями (дезориентирована во времени и пространстве, сонливость, быстрая истощаемость, утомляемость).
У второй пациентки энцефалопатия Вернике развилась на фоне токсикоза беременных тяжелой степени. Ведущей причиной неалкогольной энцефалопатии Вернике в данном случае является неукротимая рвота, приводящая к недостаточному поступлению тиамина и истощению его запасов в организме. У пациентки в первый день госпитализации наблюдались глазодвигательные нарушения (нистагм, офтальмоплегия) и атаксия. Психические нарушения у пациентки проявились на второй день на фоне прогрессирования глазодвигательных расстройств.
В заключение следует отметить, что врачи любой специальности должны знать о предрасполагающих факторах и симптомах энцефалопатии Вернике.
Тиамин следует назначать беременным с тяжелым токсикозом, пациентам с заболеваниями, проявляющимися неукротимой многократной рвотой, перенесшим тяжелые хирургические вмешательства для профилактики и лечения этого потенциально разрушительного заболевания.
По рекомендациям Европейской федерации неврологических обществ от 2010 г. первым этапом диагностики является выявление факторов риска. Особое внимание следует уделять пациентам, находящимся на парентеральном питании и пациентам, перенесшим бариатрические операции. Вторым этапом является выявление неврологических нарушений. Энцефалопатия Вернике характеризуется большим разнообразием симптомов, поэтому наличие любой неврологической симптоматики, сопряженной с фактором риска развития этой болезни, является основанием для исключения энцефалопатии Вернике с помощью нейровизуализации. Целесообразно внутривенное введение тиамина в дозе 200 мг 3 раза в сутки [8].
Библиографическая ссылка
Емельянова Э.А., Асекритова А.С., Семенова Т.И., Николаева К.М. ЭНЦЕФАЛОПАТИЯ ВЕРНИКЕ: НАБЛЮДЕНИЯ ИЗ ПРАКТИКИ // Современные проблемы науки и образования. 2019. № 6. ;URL: https://science-education.ru/en/article/view?id=29291 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.29291



