Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
FOOD ALLERGIES IN CHILDREN WITH BRONCHIAL ASTMA, RELATIONSHIPS AND CLINICAL FEATURES
Патологическая реакция при приеме определенных пищевых продуктов, связанная с иммунными механизмами (специфическими IgE-опосредованными реакциями), клеточным иммунным ответом (не IgE-опосредованным) или их сочетанием, называется пищевой аллергией [1]. Причинно значимыми пищевыми аллергенами могут являться белки, простые и сложные (гликопротеины), а также гаптены, низкомолекулярные вещества, способные после присоединения к белку становиться иммуногенными. У предрасположенных лиц пищевые аллергены вызывают особый иммунный ответ, при котором происходит секреция Th-2 лимфоцитами повышенного количества цитокинов, потенцирующих IgE-зависимый выброс гистамина из базофилов и стимулирующих специфическую активацию эозинофилов в различных тканях, в том числе кожной и бронхолегочной [2, 3]. Пищевая аллергия сопровождает множество острых и хронических заболеваний, в том числе бронхиальную астму. В последние годы наиболее активно изучается взаимосвязь между пищевой аллергией и бронхиальной астмой (БА) [4]. Важным направлением современных исследований бронхиальной астмы считается выявление у детей предикторов заболевания, факторов риска его тяжелого течения, а также критериев эффективности контроля и лечения заболевания. Несмотря на то что официальная статистика показывает во много раз более низкую распространенность астмы и установление диагноза все еще отстает на 4–5 лет от начальных симптомов, как указывают эпидемиологические исследования, общая заболеваемость бронхиальной астмой среди детского населения может составлять до 15% и более от детской популяции [5]. Точных данных о распространенности пищевой аллергии при бронхиальной астме нет, в доступной литературе приводятся различные цифры общей заболеваемости – от 5 до 20% случаев в популяции. Однако как непосредственная причина приступов удушья пищевая аллергия рассматривается не более чем у 5% детей, в основном раннего и дошкольного возраста [6]. Большинство родителей и часть практических врачей полагают, что роль пищевой аллергии после трех лет жизни нивелируется. В то же время немалая доля детей сохраняет высокую патологическую реактивность к пищевым продуктам не только в раннем и дошкольном, но и в подростковом возрасте. Частота доказанной пищевой аллергии в развитых странах составляет среди детей раннего возраста 6–8%, среди подростков 2–4%, а среди детей, страдающих атопическим дерматитом, частота пищевой аллергии доходит до 30% [1, 4, 6]. По данным европейских исследований, распространенность сенсибилизации к пищевым аллергенам (по результатам определения титра специфических IgE) составила 10,1% (95% CI 9,4–10,8), по данным кожного тестирования – 2,7% (95% CI 2,4–3,0), положительный результат провокационной пробы был получен в 0,9% случаев (95% CI 0,8–1,1). Прогностические факторы риска развития пищевой аллергии выявить не удалось, однако было показано, что значение имеют пол, возраст, регион проживания, наследственность и наличие коморбидных аллергических болезней [7, 8]. Вследствие этого, несомненно, пищевая аллергия как коморбидная патология бронхиальной астмы является отягощающим фактором и влияет на состояние контроля заболевания в детском и подростковом возрасте, а возможно, и на прогноз течения бронхиальной астмы у взрослых. Успешное лечение бронхиальной астмы, как и пищевой аллергии, во многом зависит от процесса элиминации. Это означает необходимость соблюдения диеты с исключением причинно значимых продуктов питания. Однако длительность соблюдения диеты пока четко не установлена, в настоящее время ведутся исследования для определения предикторов формирования толерантности при пищевой аллергии у детей [8, 9]. Кроме того, подход к лечению астмы с позиции персонализированной медицины требует осознания того, что «перерастание» пищевой аллергии, отсутствие ее влияния на течение бронхиальной астмы у детей в возрасте старше 3 лет не является доказанным фактом, и с учетом индивидуальных особенностей элиминационная диета может играть большую роль у детей старшего возраста. Взаимосвязи между бронхиальной астмой и пищевой аллергией остаются актуальной проблемой педиатрии и требуют дополнительных исследований.
Цель исследования: оценить динамику проявлений пищевой аллергии у детей с бронхиальной астмой от 4 до 17 лет включительно, выявить клинические особенности взаимосвязи между БА и пищевой аллергией.
Материал и методы исследования. Из 798 детей Астраханской области с бронхиальной астмой, наблюдавшихся в течение 2001– 2018 гг. на базе аллергологического кабинета ГБУЗ АО «Детская поликлиника № 1» г. Астрахани (гл. врач Н.Р. Брысина), были отобраны 84 пациента с коморбидным диагнозом «пищевая аллергия». Критерием включения детей в исследование было наличие установленных диагнозов: пищевая аллергия и бронхиальная астма в периоде ремиссии, а также возраст детей от 4 до 17 лет. Диагнозы бронхиальной астмы и пищевой аллергии были установлены в соответствии с клиническими рекомендациями и классификациями заболеваний у детей [1, 10, 11]. Всем пациентам проводились оценка физического развития, общеклиническое и специфическое аллергологическое обследование (кожное тестирование набором стандартных диагностических неинфекционных аллергенов, определение уровня общего и специфических IgE в сыворотке крови). Был проведен ретроспективный анализ анамнестических данных с целью оценки характеристик в качестве прогностических факторов течения бронхиальной астмы. Особенности пищевой аллергии у детей с бронхиальной астмой были проанализированы по гендерному и возрастному признаку. Дети были разделены на 3 группы: 1-я группа дошкольники (4–6 лет) – 21 ребенок, младшие школьники (7–10 лет) – 33, подростки (11–17 лет) – 30 детей. Статистическая обработка результатов была проведена с использованием пакета прикладных программ Windows 7, Excel 2010 и Statistica v.7.0 с применением методов описательной статистики (медиана и перцентили – Me|5;95|), сравнения непараметрических признаков по методу Манна–Уитни, корреляции по Спирмену (r). Достоверность различий между сравниваемыми величинами (p) считали статистически значимой при p<0,05.
Результаты исследования и их обсуждение. В соответствии с критериями включения были отобраны 84 ребенка, имеющих установленные диагнозы пищевой аллергии и бронхиальной астмы, что составило 10,5% от 798 детей, состоявших под диспансерным наблюдением в аллергологическом кабинете. Среди них лиц мужского и женского пола было примерно одинаковое количество: 41 (48,8%) и 43 (51,2%) соответственно. Достоверно преобладали дети со среднетяжелой бронхиальной астмой – 56 (66,7%) (χ2 = 12,92; p<0,05). Детей с легкой степенью БА было 19 (22,6%), с тяжелой степенью – 9 (10,7%). Достоверных различий по соотношению легких, среднетяжелых и тяжелых степеней бронхиальной астмы в трех возрастных группах не выявлено (p>0,05).
Подтверждение пищевой аллергии в виде положительных скарификационных кожных проб и/или специфических иммуноглобулинов sIgE получили в 32 случаях (38,1%). Отрицательные результаты проб (около 15%), вероятно, связаны с тем, что дети реагируют на другие пищевые продукты, с которыми обследование не проводилось. Ложноположительные результаты тестирования были отмечены у 3 человек (3,5% от всех обследованных). Наиболее частые причины этого — повышенная чувствительность капилляров кожи к механическому раздражению или консерванту (фенолу).
Сроки начальных проявлений пищевой аллергии (рис. 1) как в общей группе, так и во всех возрастных группах достоверно относились к возрасту первого года жизни более чем в половине случаев – 46 (54,8%), начало проявлений пищевой аллергии старше 3 лет было только у 11 детей (13,1%; p<0,05).
Стойкая ремиссия пищевой аллергии в периоде раннего детства (до 3 лет) наступила у 13 (15,5%) детей, в дошкольном возрасте (4–6 лет) – у 9 (10,7%), в школьном возрасте – у 13 (15,5%) детей (рис. 2). Интересно, что дети, у которых пищевая аллергия завершилась после 6 лет жизни, преимущественно имели бронхиальную астму легкой степени тяжести и начальные проявления пищевой аллергии у них возникли после 6 месяцев до 1,5 лет жизни (p<0,05). В отличие от них дети с ремиссией пищевой аллергии, наступившей до 3 лет, имели преимущественно среднетяжелую бронхиальную астму и ранний старт (до 6 месяцев) пищевой аллергии (p<0,05). Таким образом, несмотря на более раннее окончание проявлений пищевой аллергии, бронхиальная астма у детей с ранним стартом пищевой аллергии протекала более тяжело.
Присутствие на момент исследования персистирующих симптомов пищевой аллергии отмечено почти у половины детей – 39 (46,4%), по группам 1, 2 и 3 составляя соответственно 52,4% ; 48,5% ; 40%, различия между группами незначимы (р>0,05).
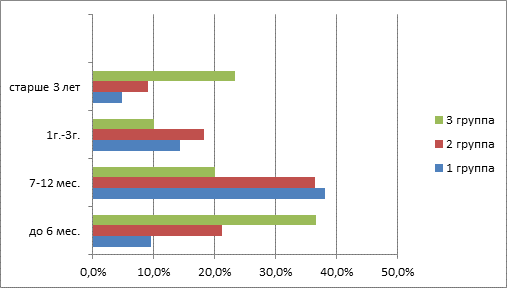
Рис. 1. Сроки начала проявлений пищевой аллергии у детей с бронхиальной астмой в различных возрастных группах (%)
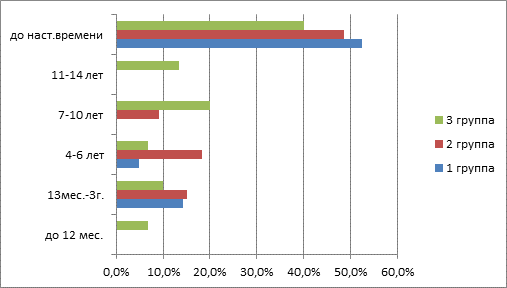
Рис. 2. Сроки наступления стойкой ремиссии пищевой аллергии у детей с бронхиальной астмой в различных возрастных группах (%)
Основные клинические проявления пищевой аллергии в зависимости от возраста представлены на рисунке 3.
Наиболее частым клиническим проявлением пищевой аллергии был атопический дерматит, его признаки имелись к возрасту исследования практически у каждого второго ребенка с бронхиальной астмой – 43 (51,2%). Проявления атопического дерматита значительно чаще были отмечены у школьников, в группах 2 и 3 (51,5% и 70,0% от детей группы соответственно), с достоверным отличием каждой из групп от 1-й группы (дошкольников – 23,8%; p<0,05). Среди детей с атопическим дерматитом гендерных различий не имелось (p>0,05).
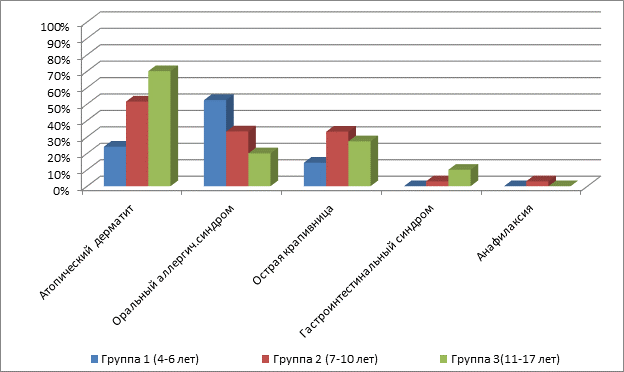
Рис. 3. Основные клинические проявления пищевой аллергии у детей с бронхиальной астмой в зависимости от возраста
Проявления атопического дерматита начинались на первом году жизни более чем в половине случаев (у 29 из 43) (p<0,05), и в 41,9% случаев симптомы атопического дерматита продолжали персистировать в группе школьников, что существенно влияло на качество жизни детей и контроль бронхиальной астмы. Умеренная положительная корреляционная связь (r=0,49; p<0,05) выявлена между степенью тяжести бронхиальной астмы и показателями оценки тяжести проявлений атопического дерматита по шкале Scorad (22,2 |7,4;44,6|).
Ведущими продуктами, которые способствовали изначальным проявлениям атопического дерматита (рис. 4), являлись овощи и фрукты – 35,2%, мед и сладости – 29,6%, белковые продукты (коровье молоко, молочные смеси) – 16,6%. Другие белковые продукты (мясо и рыба) играют гораздо меньшую роль для этого типа пищевой аллергии (9,3%).
На втором месте по частоте среди проявлений пищевой аллергии встречался оральный аллергический синдром, то есть пищевая аллергия, обусловленная сенсибилизацией к пыльце, – у 28 детей (33,3%). Наиболее выраженным синдром был в группах 1 и 2 – по 11 детей в каждой (52,4% и 33,3% от количества детей в группе соответственно). Среди продуктов, на которые возникли первые проявления пищевой аллергии у детей этой группы, в тройку лидеров входили овощи и фрукты – 40,7%, мед и сладости – 25,9%, белковые продукты (коровье молоко, молочные смеси) – 18,5% (рис. 4).
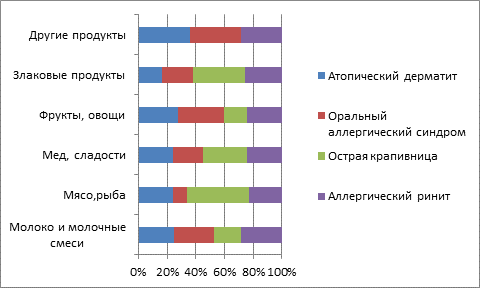
Рис. 4. Вклад различных продуктов в основные клинические проявления пищевой аллергии
Значительно реже оральный аллергический синдром отмечался в группе старших школьников – 6 (в 20% случаев из группы), чем в группах 1 и 2 (p<0,05). В то же время у 27 подростков (90%) в старшей возрастной группе к моменту исследования был установлен диагноз сезонного аллергического пыльцевого ринита, в первую очередь связанного с сенсибилизацией к преобладающим в регионе сорным травам (таким как полынь, циклохена, амброзия, лебеда, ежа и лисохвост). Известно, что некоторые пищевые продукты могут давать перекрестную аллергическую реакцию, когда IgE антитела, выработанные, например, против дыни, арбуза, болгарского перца или моркови, могут участвовать в реакциях на полынь, а аллергия на амброзию может быть перекрестной с яблоком, грушей, персиком, сливой. Для бронхиальной астмы в сочетании с аллергическим ринитом первыми значимыми продуктами являлись фрукты и овощи (в основном яблоко, виноград, цитрусовые, реже персик, клубника, малина, морковь и тыква) – 30,8%, а также мед и сладости – 29,4% (рис. 4).
Третьим по значимости проявлением пищевой аллергии была острая крапивница – у 22 детей (25,9%), количественно преобладающая в старших возрастных группах. Частота проявлений острой крапивницы составила у дошкольников 3 случая (14,3%), в группах 2 и 3 – 10 случаев (30,3%) и 9 (30,0%) соответственно. Ведущими продуктами, вызвавшими первые проявления пищевой аллергии в виде острой крапивницы, являлись мед и сладости – 37,5%, фрукты, чаще цитрусовые и ягоды, – 20,8%, а также речная рыба – 16,7%. Также в некоторых случаях играли немаловажную роль продукты злакового происхождения (ржаная мука, кукуруза, подсолнечное масло) – 12,5% и молочные продукты – 12,5%.
Гастроинтестинальные проявления встретились в анамнезе у 4 (4,8%) пациентов, анафилаксия – только у 1 (1,2%).
Существует мнение, основанное на согласительных документах по пищевой аллергии [12], о минимизации сроков назначения элиминационной диеты с исключением всех причинно значимых аллергенов, однако с учетом длительного персистирования сочетанных симптомов пищевой аллергии с бронхиальной астмой у некоторых детей, возможно, пищевая аллергия продолжает играть важную роль в нестабильности и утяжелении бронхиальной астмы.
Выводы
1. Пищевая аллергия как коморбидная патология бронхиальной астмы среди детей Астраханской области 4–17 лет встречается в 10,5% случаев, гендерных различий в частоте встречаемости не выявлено.
2. У детей с сочетанием пищевой аллергии и бронхиальной астмы преобладает среднетяжелое и тяжелое течение бронхиальной астмы (77,4%) независимо от возраста и половой принадлежности ребенка.
3. Дети с ранним (до 6 месяцев) стартом пищевой аллергии чаще имеют более тяжелое течение бронхиальной астмы, даже если ремиссия пищевой аллергии наступила до 3-летнего возраста.
4. Для различных возрастных групп характерны разные проявления пищевой аллергии. Основным проявлением пищевой аллергии у детей является атопический дерматит, первые симптомы которого в большинстве случаев проявляются на первом году жизни. Более чем в 40% симптомы персистируют в старшем школьном возрасте, наряду с симптомами бронхиальной астмы. Степень тяжести атопического дерматита имеет умеренную положительную корреляционную связь с тяжестью течения бронхиальной астмы.
Библиографическая ссылка
Трунцова Е.С., Ермакова Е.Н., Нуруллаева И.А. ПИЩЕВАЯ АЛЛЕРГИЯ У ДЕТЕЙ С БРОНХИАЛЬНОЙ АСТМОЙ, ВЗАИМОСВЯЗИ И КЛИНИЧЕСКИЕ ОСОБЕННОСТИ // Современные проблемы науки и образования. 2019. № 4. ;URL: https://science-education.ru/en/article/view?id=29010 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.29010



