Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE RESULT OF PRIMARY HIP ARTHROPLASTY IN COMBINATION WITH UNSTABLE INTERTROCHANTERIC FEMORAL FRACTURES (CLINICAL CASE)
Нестабильные чрезвертельные переломы у пациентов пожилого и старческого возраста связаны с повышенным риском осложнений, смертности и инвалидизации [1].
Нестабильность отломков и остеопороз не позволяют давать полную нагрузку на конечность в раннем послеоперационном периоде при использовании интрамедуллярных стержней.
Средний процент осложнений при использовании интрамедуллярных стержней с блокированием составляет 3–26% [2], сопутствующий остеопороз и нестабильность отломков достоверно увеличивают вероятность осложнений и ухудшают прогноз [3].
Зачастую методом лечения переломов у данной группы пациентов является интрамедуллярная фиксация с блокированием, что обосновано малой инвазивностью и преимуществами данной техники при работе с пораженной сенильным остеопорозом костью [1]. Частота неудовлетворительных результатов и осложнений при использовании остеосинтеза составляет 3–12%, несращение фрагментов или неправильное сращение – 2–5%, нестабильность единичных фрагментов – 56% случаев [4].
Однако существует мнение ряда зарубежных исследователей, что эндопротезирование является альтернативой остеосинтезу при чрезвертельных переломах у лиц старшей возрастной группы [5, 6].
Эндопротезирование тазобедренного сустава по сравнению с остеосинтезом (интрамедуллярным, пластинами) при нестабильных чрезвертельных переломах у пациентов пожилого и старческого возраста снижает риск инфекционных, тромбоэмболических осложнений и осложнений со стороны сердечно-сосудистой и нервной систем, а также полностью исключает проблему, связанную с консолидацией перелома или возникновением асептического некроза головки бедренной кости, позволяя дать полную нагрузку и активировать больного на следующий день после операции [7].
Цель исследования: предложить технику эндопротезирования при нестабильных чрезвертельных переломах с учетом биомеханических особенностей кости в условиях дефицита 1-й и 7-й зон Gruen.
Материал и методы исследования
Мы представляем результат лечения пациентки пожилого возраста, имеющей нестабильный чрезвертельный переломом бедренной кости, методом тотального эндопротезирования тазобедренного сустава с использованием длинной ножки цементной фиксации и применением системы двойной мобильности.
Анамнез
Пациентка 72 лет. Травму получила при падении с высоты собственного роста, оступилась при ходьбе. Для оказания специализированной медицинской помощи поступила на 15-е сутки после травмы с предварительным диагнозом: «Чрезвертельный перелом шейки правой бедренной кости». При поступлении жалобы на боли в области перелома, неопорность правой нижней конечности, пациентка доставлена и передвигалась сидя на кресле-каталке.
Была проведена рентгенография в прямой и боковой проекции (рис. 1).
Пациентка имела следующие сопутствующие заболевания: ишемическая болезнь сердца, хроническая сердечная недостаточность 1-й степени (ремиссия), дыхательная недостаточность 1-й степени, язвенная болезнь двенадцатиперстной кишки, хронический поверхностный гастрит, цереброваскулярная болезнь, энцефалопатия смешанного генеза, атеросклеротическое поражение церебральных артерий.
После проведения рентгенологической диагностики в стационаре установлен диагноз: «нестабильный чрезвертельный перелом правой бедренной кости (31-A33 по классификации AO/OTA)».
Для оценки функции тазобедренного сустава была использована шкала OHS [8].
Функция тазобедренного сустава по шкале OHS 18 баллов.
Клинический анализ крови от 12.02.2019: гемоглобин – 135 г/л (120–160 г/л); эритроциты – 3,76х1012/л (3,9–5,0х1012/л); лейкоциты – 6,9х109/л (4,0–9,0х109/л).
Биохимический анализ крови: общий белок – 70,70 г/л (120–160 г/л); глюкоза – 6,3264 моль/л (3,05–6,1 моль/л); общий билирубин – 9,10 мкмоль/л (5–21 мкмоль/л); СРБ – 86,44 мг/л (<5 мг/л).
Консультация терапевта от 12.02.2019: ишемическая болезнь сердца, хроническая сердечная недостаточность 1-й степени (ремиссия), дыхательная недостаточность 0–1-й степени. Язвенная болезнь двенадцатиперстной кишки. Хронический поверхностный гастрит. Цереброваскулярная болезнь. Энцефалопатия смешанного генеза. Церебральный атеросклероз.
Пациентка была прооперирована спустя 22 дня после получения травмы.
Хирургическая техника
После проведения спинальной анестезии (10 мг/мл – 20 мл раствора ропивакаина эпидурально) в сочетании с внутривенным наркозом (5 мл болюсно перед началом операции, далее 20 мл/ч 1%-ного раствора пропофола внутривенно), укладки пациентки на левый бок, обработки операционного поля раствором повидон-йода в соответствии с инструкцией, через доступ по Хардингу справа, после последовательного рассечения кожи, подкожной клетчатки, широкой фасции, латеральной широкой мышцы и отслаивания средней и большой ягодичной мышцы бедра у места их прикрепления к большому вертелу визуализированы тазобедренный сустав проскимальный отдел бедренной кости, фрагменты А, B, C (рис. 2).
Т-образным разрезом вскрыта капсула сустава. Проксимальный отдел бедренной кости выведен в рану. Произведено удаление шейки с головкой (фрагмент А) при помощи экстрактора. Выполнены обработка вертлужной впадины полукруглой фрезой, имплантация чашки цементной фиксации с артикулирующим вкладышем двойной мобильности (dual mobility) smith&nephew Polarcup 49 мм. Бедренная кость была спозиционирована относительно внутренней ротации и аддукции. После вскрытия окончатым долотом костномозгового канала произведена его последовательная обработка рашпилями с увеличивающимся размером. На рашпиле № 3 под выполнена фиксация серкляжем фрагмента С (рис. 2) в 7-й зоне по T. Gruen (рис. 3). Достигнута клиническая стабильность отломка C в 7-й зоне. Из губчатого вещества головки бедренной кости сформирована пробка для канала кости, установлена в канал. Для обеспечения максимально полного проникновения цемента в костные трабекулы произведены чистка канала бедренной кости щетками и промывание физраствором по технологии пульсирующей струи. На двух порциях цемента по 40 г с предварительным нагнетанием цемента в канал при помощи инжектора установлен бедренный компонент styker Exeter V40 long 200 мм № 3. Интраоперационно, в соответствии с данными предоперационной компьютерной томографии, большой вертел находился в стадии фиброзной консолидации, смещен кзади, положение большого вертела сочтено удовлетворительным. На конус ножки эндопротеза установлена головка 28 мм с предварительно запрессованным на нее артикулирующим вкладышем двойной мобильности. После вправления головки – контроль стабильности, амплитуды движений и длины ног. После тщательного гемостаза рана была послойно зашита.
Результаты исследования
На первые сутки после операции пациентка активизирована. Вертикализация с ходунками у больничной койки. На вторые сутки – ходьба в пределах палаты с использованием ходунков. На четвертые сутки – ходьба с использованием двух костылей. Послеоперационный период без осложнений.
Больная выписана с диагнозом: «Нестабильный чрезвертельный перелом правой бедренной кости (31-A33 по классификации AO/OTA)».
Результаты лабораторных анализов на десятые сутки после операции
Клинический анализ крови от 25.02.2019: гемоглобин – 106 г/л (120–160 г/л); эритроциты – 3,02х1012/л (3,9–5,0х1012/л); лейкоциты – 4,6х109/л (4,0–9,09/л).
Биохимический анализ крови: общий белок – 66,80 г/л (66–87 г/л); глюкоза – 4,64 моль/л (3,05–6,1 моль/л); общий билирубин –10,30 мкмоль/л (5–21 мкмоль/л); СРБ – 6,99 мг/л (<5 мг/л).
На серии рентгеновских снимков инклинация и антеверсия вертлужного компонента в пределах зон Lewinnek. Цементная мантия равномерная, положение бедренного компонента удовлетворительное (рис. 4).
Ортопедический статус на десятые сутки после операции
Амплитуда движения в оперированном суставе: сгибание 110°, разгибание 0°, отведение 25°, приведение 15°, наружная ротация 20°, внутренняя 20°. Рентгенологически и клинически разница длины конечностей отсутствует.
Пациентка выписана под амбулаторное наблюдение на одиннадцатые сутки после операции.
Обсуждение
Данный случай интересен тем, что представленная пациентка с сопутствующей соматической патологией более требовательна к ранней реабилитации, позволяющей сократить период постельного режима и послеоперационных осложнений, что статистически значимо ведет к лучшим функциональным результатам [9, 10], что было достигнуто путем выбора способа эндопротезирования тазобедренного сустава.
Чрезвертельные переломы составляют до 45% всех переломов бедра [11], значительная часть из них – стабильные простые переломы, легко поддающиеся лечению с помощью интрамедуллярного остеосинтеза, но около 35–40% из них нестабильные с 3–4 фрагментами, что увеличивает риск послеоперационных осложнений, смертности[11], общий уровень несостоятельности остеосинтеза при использовании интрамедуллярной фиксации до 3–16,5% [9], он выше при нестабильных переломах [12].
Также в данной статье мы хотели описать технику ЭП ТБС в случае применения как метода выбора при нестабильных чрезвертельных переломах. В нашем случае интересным является факт использования длинной цементной ножки ЭП, что обусловлено скомпрометированными 1-й и 7-й зонами по Т. Gruen и нестабильной фиксацией ЭП в данных зонах. Более длинная ножка и использование костного цемента в свою очередь позволяют увеличить площадь контакта, сделав распределение нагрузки на кость более равномерным, избежать развития перепротезного остеолиза. Следует обратить внимание, что нами была выполнена реконструкция 7-й зоны. В данном случае мы использовали нативную кость отломка, поскольку она позволила добиться стабильной реконструкции. Альтернативным вариантом при отсутствии кости может быть использование сеток [13].
Важным моментом при дефектах в проксимальном отделе бедренной кости является выбор диаметра головки эндопротеза и соответствующего типа вертлужного компонента, а также степени связанности эндопротеза. С целью снижения риска вывиха головки эндопротеза в послеоперационном периоде нами было принято решение по установке двойной мобильности с учетом неправильного сращения большого вертела [14].
Использование систем двойной мобильности (рис. 5) позволяет достичь меньшего по сравнению с системами с фиксированным вкладышем количества дислокаций головки (на уровне 0,46%) и обеспечить большую степень стабильности головки эндопротеза при недостаточности латеральной группы мышц [15].
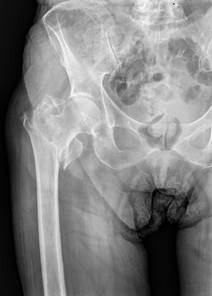
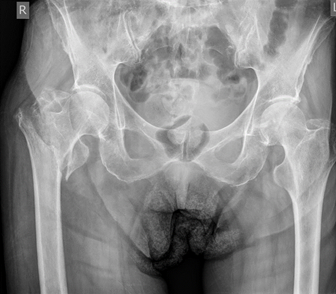
Рис. 1. Предоперационные Rg снимки в прямой проекции
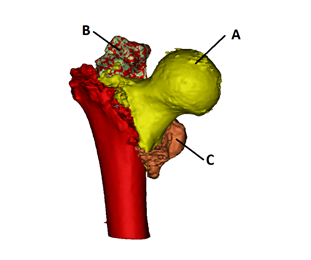
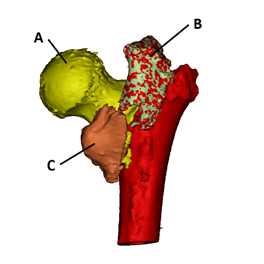
Рис. 2. Схема 3D реконструкции компьютерной томографии
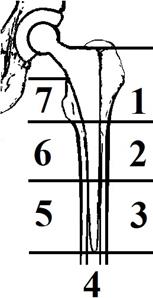
Рис. 3. Зоны по T. Gruen
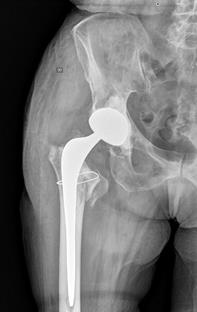
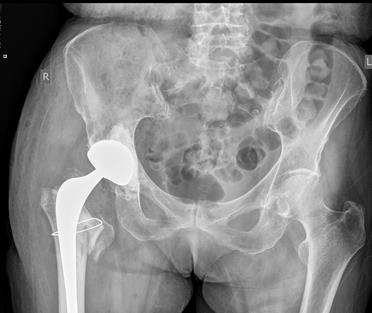
Рис. 4. Послеоперационные рентгенологические снимки в прямой проекции
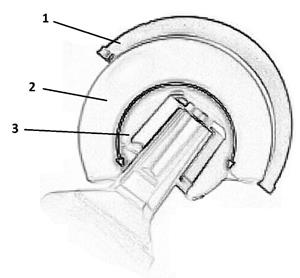
Рис. 5. 1 – чашка вертлужного компонента, 2 – вкладыш, 3 – головка эндопротеза
Заключение
Учитывая увеличивающийся рост случаев переломов шейки бедренной кости в популяции в последние годы и прогнозируемое увеличение более чем в 2 раза за следующие 50 лет [12], а также разнообразные на текущий момент вариации методов лечения, проблема выбора лучшей из методик данной группы пациентов и конкретно каждого пациента требует особого внимания.
Глубокое понимание принципов надежной фиксации компонентов эндопротеза в канале бедренной кости и в ложе вертлужной впадины, анализ всех рисков и индивидуальных особенностей пациента позволяют выбирать оптимальную хирургическую технику и тактику послеоперационного ведения каждого случая эндопротезирования.
Библиографическая ссылка
Менькин З.Д., Билык С.С., Коваленко А.Н., Близнюков В.В., Амбросенков А.В., Авдеев А.И., Устазов К.А. РЕЗУЛЬТАТ ПЕРВИЧНОГО ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА В СОЧЕТАНИИ С НЕСТАБИЛЬНЫМ ЧРЕЗВЕРТЕЛЬНЫМ ПЕРЕЛОМОМ БЕДРЕННОЙ КОСТИ (КЛИНИЧЕСКИЙ СЛУЧАЙ) // Современные проблемы науки и образования. 2019. № 2. ;URL: https://science-education.ru/en/article/view?id=28770 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.28770



