Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE CHOICE OF ABDOMINAL WALL REPAIR IN PATIENTS WITH INCISIONAL HERNIAS
Послеоперационные грыжи относятся к наиболее распространенным заболеваниям хирургического профиля. В Великобритании на 120000 ежегодно выполняемых лапаротомий приходится 7000 последующих вмешательств по поводу грыж [1]. Автор подчеркивает, что частота формирования грыж существенно больше, чем эти 6%. По данным специализированных исследований, оцененный риск появления грыж после лапаротомных вмешательств в определенных категориях пациентов достигает 20,6% [2]. Частота рецидивов после пластики собственными тканями по поводу послеоперационных грыж составляет 12-54%. После протезирующей пластики данный показатель может также достигать неприемлемо высоких значений (36%) [1]. Основу современной концепции лечения пациентов с послеоперационными грыжами составляет протезирующая пластика с реконструкцией брюшной стенки (abdominal wall reconstruction - AWR) с полным ее восстановлением в варианте, близком к естественному анатомическому строению [3]. Способы операций, включающие адекватное закрытие дефекта брюшной стенки не только эндопротезом, но и миофасциальными структурами пациента, объединяет понятие аугментации (augmentation). Методики вмешательств, подразумевающие перекрытие зоны несостоятельной брюшной стенки сеткой в виде «моста», соединяющего края грыжевых ворот, определяют как коррекцию (в англоязычном варианте - bridging repair). При значительных размерах грыжевых ворот попытка соединить ткани, расположенные билатерально от дефекта, может представлять определенные технические сложности и приводить к неконтролируемому и опасному повышению внутрибрюшного давления. Одни авторы в таких ситуациях рассматривают различные варианты коррекции брюшной стенки как метод выбора [4]. Другие предпочитают выполнить реконструкцию, используя ряд специальных технических приемов, позволяющих мобилизовать и переместить медиально элементы мышечно-апоневротического комплекса, увеличить объем брюшной полости и избежать развития компартмент-синдрома [5-7]. Их совокупность объединяет понятие техники разделения компонентов брюшной стенки (components separation technique – CST), именуемая также сепарационной протезирующей пластикой. Изучение возможностей современных вариантов протезирующей пластики у больных с послеоперационными грыжами представляет собой актуальную задачу абдоминальной хирургии. Показания и противопоказания к различным методикам реконструкции и коррекции брюшной стенки у пациентов с послеоперационными грыжами остаются предметами дискуссий. Применение CST при различных размерах грыжевых ворот в настоящее время четко не регламентировано. Необходимость использования приемов сепарации обозначена только для больных с грыжами категории loss domain. Некоторые исследователи трактуют показания к CST достаточно широко. Исследования, оценивающие эффективность CST, включают относительно небольшое количество клинических случаев [7; 8]. При уточнении показаний к сепарации хирурги чаще всего ориентируются на ширину грыжевого дефекта. Его площадь в некоторых работах указана, но значение данного показателя не изучено.
Цель исследования: оценить необходимость и возможность использования приемов сепарационной пластики у пациентов с послеоперационными грыжами категорий W2 - W3 в зависимости от площади грыжевого дефекта.
Материал и методы. Проведен анализ результатов лечения 188 пациентов с дефектами брюшной стенки W2 - W3 (классификация European Hernia Society), которым была выполнена протезирующая пластика в хирургическом отделении больницы № 35 Нижнего Новгорода (табл. 1). Сепарационная пластика произведена 90 пациентам (I группа), конвенциональные варианты операций (без разделения компонентов брюшной стенки) - 98 больным (II группа). В первой группе использованы методики Ramirez I, Ramirez II, Carbonell и TAR (transversus abdominis release). Техника операций соответствовала описанной в литературе [5; 6; 8]. Во II группе 16 пациентам (IIA) произведены операции категории bridging repair, 82 больным (IIB) - ретромускулярная протезирующая пластика с полным восстановлением анатомического строения медиального сегмента брюшной стенки (augmentation).
Таблица 1
Распределение пациентов по группам и ширине грыжевых ворот
|
Группа |
Подгруппа |
W2 |
W3 |
Всего |
|
I |
6 |
84 |
90 |
|
|
II |
IIA |
10 |
6 |
16 |
|
IIB |
58 |
24 |
82 |
|
|
Всего |
74 |
114 |
188 |
Использовали синтетические эндопротезы из стандартного полипропилена отечественного (ES-3030) и зарубежного (0117016) производства, группы сопоставимы по их соотношению. Все операции осуществляли в условиях тотальной внутривенной анестезии с миорелаксацией, интубацией трахеи и искусственной вентиляцией легких. Проводили профилактику инфекций области хирургического вмешательства и венозных тромбоэмболических осложнений согласно действующим руководствам и протоколам. Данные обрабатывали статистически. Исследование распределения данных проводили с помощью теста Shapiro - Wilk. Последовательности с распределением, достоверно отличающимся от нормального, анализировали средствами непараметрической статистики (критерий Mann - Whitney). У лиц, которым была осуществлена реконструкция брюшной стенки, рассчитывали отношение шансов (odds ratio - OR) завершения операции с выполнением сепарации и без таковой, доверительный интервал (confidential interval - CI) и точный двусторонний критерий Fisher.
Результаты исследования и их обсуждение. Распределение данных в обеих группах достоверно отличалось от нормального, соответственно p=0.0173 в I группе и p=0.0000 во II группе (Shapiro - Wilk). В обеих подгруппах распределение данных также отличалось от нормального, соответственно p=0.0005 в IA и p=0.0000 во IIB подгруппе (Shapiro - Wilk). В первой группе пациентов площадь грыжевых ворот составила 384.06 см2, во второй - 122.23 см2, p=0.0000, Z=-10.3191, U=567.50 (Mann - Whitney). Данный показатель в первой группе оказался достоверно больше. Следует полагать, что больные, которым показано выполнение сепарационной пластики, и лица, кому следует производить конвенциональные варианты протезирующих вмешательств, представляют собой определенно разные категории пациентов. В связи с этим в указанных группах и были выполнены совершенно различные оперативные вмешательства. В ходе детального анализа данных пациентов второй группы установлено следующее. Площадь грыжевых ворот у лиц, перенесших ретромускулярную протезирующую пластику в варианте augmentation, составила 113.06 см2, аналогичный показатель у больных, которым была применена методика bridging repair, оказался 169.25 см2, p=0.1238, Z=1.5391, U=816 (Mann - Whitney). Достоверных отличий по площади грыжевых ворот нет. Следует утверждать, что больным второй группы, перенесшим пластику bridging repair, вполне могла быть осуществлена ретромускулярная протезирующая пластика в варианте augmentation. Существует мнение о том, что операция bridging repair представляет собой альтернативу более сложной, трудоемкой и продолжительной сепарационной протезирующей пластике. При сравнении данных I группы пациентов (CST) с подгруппой IIA (bridging repair) выявлено, что отличия по площади грыжевых ворот являются достоверными: 384.06 см2 и 169.25 см2 соответственно, p=0.0000, Z=-10.2523, U=349.50. Таким образом, I и IIA группы представляли собой совершенно разные категории пациентов. В рамках настоящего исследования применение bridging repair в IIA группе нельзя рассматривать как альтернативу сепарационной протезирующей пластике.
В ходе анализа материала обратили внимание, что ряду пациентов категории W2 также пришлось использовать приемы сепарации, без применения которых выполнить реконструкцию брюшной стенки не удавалось. Несмотря на то что ширина грыжевых ворот у таких больных составляла менее 10 см, общая площадь дефекта брюшной стенки была значительной. Потребность в использовании приемов сепарации в зависимости от площади грыжевых ворот оценена с помощью четырехпольной таблицы (табл. 2). При площади грыжевых ворот более 300 см2 отношение шансов выполнить реконструкцию брюшной стенки с применением сепарации и без таковой составило OR=45.5, CI=15.1256 - 136.8704, p=0.0000 (Fisher).
Таблица 2
Потребность в использовании приемов сепарации для успешного завершения реконструкции брюшной стенки (I группа + IIA подгруппа)
|
Площадь грыжевых ворот |
CST применена |
CST не использована |
Всего |
|
До 300 см2 |
27 |
78 |
105 |
|
Более 300 см2 |
63 |
4 |
67 |
|
Всего |
90 |
82 |
172 |
Внешний вид брюшной стенки пациента с грыжей больших размеров до операции отражен
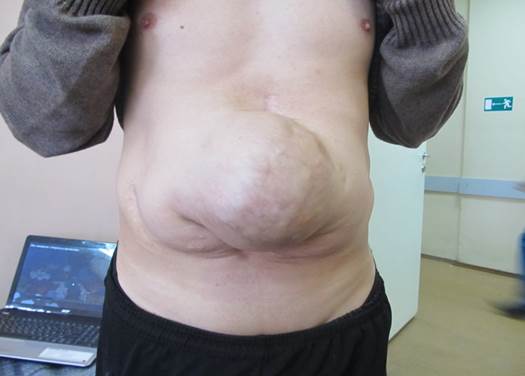
на рис. 1.
Рис. 1. Брюшная стенка пациента с грыжей больших размеров
Хорошо видны значительные размеры грыжевого дефекта. Прямые мышцы находятся в патологической позиции и расположены латерально, а боковая группа мышц у таких пациентов не имеет медиальных точек прикрепления и пребывает в состоянии контрактуры. Больному выполнено хирургическое вмешательство – герниолапаротомия, адгезиолизис, полная реконструкция брюшной стенки - сепарационная протезирующая пластика в варианте Ramirez II. Внешний вид брюшной стенки пациента после операции представлен на рис. 2. Грыжевые выпячивания отсутствуют, прямые мышцы живота находятся in situ в своей физиологической позиции.
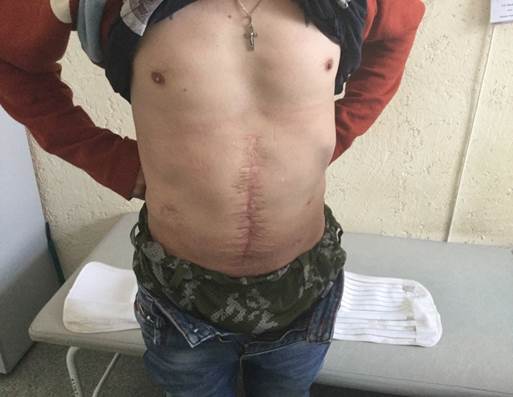
Рис. 2. Брюшная стенка того же пациента после сепарационной протезирующей пластики
Полученные сведения согласуются с литературными данными, накопленными к настоящему времени. Однозначного понимания роли сепарационной пластики в российском герниологическом сообществе нет. Например, С.Ю. Муравьев (2017) предпочитает осуществлять коррекцию брюшной стенки, приемы сепарации не использует и опубликовал данные об успешном выполнении 363 протезирующих пластик у пациентов с послеоперационными грыжами W3 [4]. Автор назвал свой вариант операции «окончатой» пластикой и продемонстрировал весьма привлекательные результаты его применения. С другой стороны, В.А. Самарцев и соавт. (2017) у 27 пациентов той же категории успешно выполнил TAR [6]. В.Н. Егиев и соавт. (2017) сообщил о 40 операциях Ramirez у пациентов с шириной грыжевых ворот 16+5.4 см и площадью 174+126.2 см2 [9]. Те же авторы (2017) произвели 51 операцию TAR у больных с шириной грыжевых ворот 13.3+4.9 см [10]. Таким образом, различные варианты сепарационной пластики были применены в сопоставимых группах пациентов. За рубежом в последние годы вопрос об использовании bridging repair практически не рассматривают, а сепарацию применяют в более широком диапазоне, включающем грыжи не только W3, но и W2. А.А. Ботезату опубликовал положительный опыт применения передней сепарации с применением аутодермальных лоскутов и ряда усовершенствований методики Ramirez у 124 пациентов, однако размеры грыжевых ворот в статье не указаны [5]. Следует отметить, что количество операций в опубликованных работах чаще всего относительно небольшое. При этом средняя ширина грыжевых ворот существенно варьирует. N.D. Appleton (2017) выполняет это же вмешательство при ширине грыжевых ворот от 3(!) до 18 см (12.2 см в среднем, n=12) [7], V. Oprea (2016) - при том же показателе от 12 до 28 (18,3) [8]. Следует полагать, что ширина грыжевых ворот более 10 см является важным ориентиром для определения показаний к сепарационной пластике, но при этом не единственным. Известно, что редукция истинного объема брюшной полости с формированием ситуации loss domain является важнейшим аргументом в пользу CST. Принято считать, что при если в грыжевом мешке находится более 18–20% от объема брюшной полости, то конвенциональные способы протезирующей пластики неприемлемы. В рамках настоящего исследования мы попытались исследовать значение другого параметра – площади грыжевых ворот для выбора методики операции, что оказалось вполне успешным. N.J. Slater сообщает о выполнении TAR при средней площади ворот 235.6 см2 (n=137) [11]. H. Scheuerlein в метаанализе ряда исследований последних лет приводит значения средней ширины ворот от 6.5 до 7.5 см, а площади - 235-260 см2 для TAR [12]. Обращает на себя внимание, что технология TAR стала применяться не только при больших, но и при средних грыжах, имеющих значительную площадь грыжевых ворот. Это вполне согласуется с нашими данными об успешном применении сепарационной протезирующей пластики у больных с послеоперационными грыжами W2 - W3, исключительно высокой потребности в приемах сепарации при площади грыжевых ворот более 300 см2 (OR=45.5) с высокой достоверностью (p=0.0000). Такая необходимость возникает при средних по ширине воротах (грыжа категории W2), но значительной высоте дефекта. Данная закономерность ранее не была описана и анализирована в литературе. Поэтому при планировании операции следует учитывать не только ширину ворот и наличие или отсутствие редукции объема брюшной полости, но и общую площадь зоны несостоятельности брюшной стенки.
Заключение. Реконструкция брюшной стенки является методом выбора в современной герниологии. Указанный подход с успехом может быть реализован у лиц с послеоперационными грыжами W2 - W3. Сепарация представляет собой необходимый этап операции при больших дефектах брюшной стенки. Методика bridging repair может применяться только в тех ситуациях, когда осуществление реконструкции технически невозможно, нецелесообразно или представляет значительные трудности для операционно-анестезиологической бригады. Для пациентов с грыжами W2 указанный способ не имеет объективных показаний, таким больным следует выполнять ретромускулярную протезирующую пластику в варианте augmentation, приемы CST использовать по потребности. Площадь дефекта является важным дополнительным ориентиром в определении показаний к сепарации.
Библиографическая ссылка
Паршиков В.В., Романов Р.В., Логинов В.И., Бабурин А.Б. ВЫБОР СПОСОБА ЗАКРЫТИЯ ДЕФЕКТА БРЮШНОЙ СТЕНКИ У ПАЦИЕНТОВ С ПОСЛЕОПЕРАЦИОННЫМИ ГРЫЖАМИ // Современные проблемы науки и образования. 2018. № 6. ;URL: https://science-education.ru/en/article/view?id=28146 (дата обращения: 30.04.2026).



