Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
EXPERIENCE OF LAPAROSCOPIC CHOLECYSTECTOMY APPLIED FOR COMPLICATED FORMS OF ACUTE CHOLECYSTITIS
Количество пациентов, страдающих желчнокаменной болезнью, за последние годы значительно увеличилось и продолжает неуклонно расти [1, 2]. По данным ВОЗ у каждого четвертого жителя нашей планеты в возрасте от 60 до 70 лет обнаруживаются желчные конкременты, а после 70 – у каждого третьего из них [3, 4].
Острый холецистит составляет до 20% от всех острых хирургических заболеваний брюшной полости (второе место после острого аппендицита) и имеет тенденцию к росту заболеваемости [5, 6]. При этом послеоперационная летальность достигает 4,5–9% [7, 8]. По данным как отечественных, так и зарубежных исследователей [8, 9] инфильтрат в области шейки пузыря при деструктивных формах острого холецистита наблюдается в 8,0–40,7% случаев, что свидетельствует о необходимости разработки способа выполнения лапароскопической холецистэктомии, позволяющей избежать перехода на лапаротомию, снизить риски развития тяжелых осложнений.
Лечение больных острым холециститом, осложненным инфильтратом, профилактика послеоперационных осложнений остаются актуальной проблемой неотложной хирургии.
Цель исследования: обосновать эффективность внедрения метода борьбы с постманипуляционными осложнениями лапароскопической холецистэктомии, сократить объем оперативного пособия при осложненных формах острого холецистита.
Материалы и методы. В хирургическом отделении МБУЗ «ГБСМП г. Ростова-на-Дону» за период с 2015 по 2017 гг. с диагнозом «острый холецистит» был госпитализирован 2491 больной, оперативное лечение в виде лапароскопической холецистэктомии (ЛСХЭ) было проведено 2238 больным (рис. 1). Среди них мужчин было 1286 (57,5%), женщин 952 (42,5%).
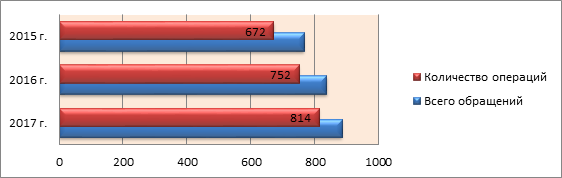
Рис. 1. Соотношение госпитализированных и оперированных (ЛСХЭ) больных
с острым холециститом за период 2015–2017 гг.
Из представленных на рисунке 1 данных следует, что за последние 3 года отмечается тенденция к увеличению количества пациентов с патологией желчного пузыря. Нельзя также не обратить внимание на пропорциональный рост оперативных вмешательств, что говорит о высокой значимости проблемы.
Перед выполнением оперативного лечения всем пациентам проводилось общеклиническое и инструментальное обследование, включая УЗИ органов брюшной полости, фиброгастродуоденоскопию с осмотром дуоденального соска, обзорные рентгенограммы органов грудной клетки и брюшной полости, при необходимости осуществлялись консультации смежных специалистов и компьютерное исследование.
Лечение начинали с проведения консервативной терапии, включавшей в себя антибактериальную, спазмолитическую и инфузионную терапии. Анализ проводимых ранее исследований и литературных данных изучаемой нозологической группы показал, что отсутствие положительного эффекта от консервативной терапии в течение более 24 часов является показанием для выполнения экстренного хирургического вмешательства. Так, из 2491 наблюдения оперативное вмешательство потребовалось у 2238 (89,8%).
«Рутинное» наружное дренирование холедоха по оригинальной методике (Федеральный патент РФ № 2218949) [2] было выполнено у 1934 (86,4%) больных.
Контроль состояния пациентов после проведения операции осуществлялся по следующим клиническим признакам: уровень лейкоцитов, общего билирубина, данные холангиографии, термометрия.
Осложненные формы острого холецистита составили 76,1% (1895 больных). Характер патологических состояний, с которым мы столкнулись в процессе лечения, представлен на рисунке 2.
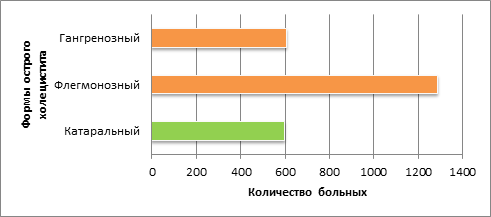
Рис. 2. Клинико-морфологические формы острого холецистита пациентов с 2015 по 2017 гг.
Из представленных на рисунке 2 данных видно, что из 1895 (76,1%) больных с осложненной формой заболевания флегмонозный холецистит встречался у 1288 (67,9%), гангренозный – у 607 (32,1%).
Наиболее значимые осложнения, увеличивающие риск повреждения гепатикоходедоха при указанных формах, составили: инфильтрат подпеченочного пространства у 559 (29,5%), синдром Мириззи у 11 (0,7%).
Стоит отметить, что частота встречаемости плотного подпеченочного инфильтрата составила около 1/3 случаев у и без того сложной категории больных, что, несомненно, указывает на распространенность технически трудных операций с высоким риском вероятности повреждения гепатикохоледоха.
Результаты и обсуждение. Как известно, наличие плотного подпеченочного инфильтрата, синдром Мириззи, а иногда и их сочетание являются довольно серьезным осложнением и подразумевают под собой немалые технические трудности при выполнении операции, которые могут привести к ятрогенным повреждениям внепеченочных желчных протоков. Одним из основных факторов этого является затруднение дифференцировки элементов гепатодуоденальной связки в связи с воспалительным отеком, инфильтрацией тканей, а попытки в течение длительного времени выделить структуры связки значительно увеличивают риск таких повреждений. Как отечественные, так и зарубежные авторы [10, 11, 12] при выявлении указанных осложнений рекомендуют переход на лапаротомию.
Учитывая вышеизложенное, нами был разработан и внедрен в клиническую практику нашего отделения метод предотвращения постманипуляционных осложнений, который позволил расширить границы возможностей применения ЛСХЭ и сократить объем операций при осложненных формах острого холецистита. Данный метод получил сокращенное название в виде аббревиатуры «МБСПО» (метод борьбы с постманипуляционными осложнениями).
Нами были определены абсолютные показания для выполнения МБСПО:
- наличие плотного подпеченочного инфильтрата;
- синдром Мириззи;
- выраженный отек тканей.
Метод заключается в следующем: операция проводится под общим обезболиванием с миорелаксацией и ИВЛ. В работе используются видеолапароскопические стойки, эндохирургический инструментарий.
При наличии инфильтрата в области шейки пузыря, затрудняющего дифференцировку элементов печеночно-двенадцатиперстной связки, выполняется интраоперационная дуоденоскопия с установкой назобилиарного дренажа в просвет холедоха. При необходимости выполняется эндоскопическая папиллосфинктеротомия (ЭПСТ).
После установки назоблиарного дренажа в просвет гепатикохоледоха оперирующий хирург, производя инструментальную пальпацию, получает анатомический ориентир для манипуляций в треугольнике Кало. Выделяется пузырный проток до места впадения в желчный пузырь. Пузырный проток коагулируется с помощью биполярной коагуляции максимально ближе к желчному пузырю и пересекается. Выделяется пузырная артерия, коагулируется в режиме биполярной коагуляции максимально ближе к желчному пузырю, пересекается, на проксимальный конец артерии накладывается петля Редера из нерассасывающегося шовного материала.
При наличии показаний (гипербилирубинемия, гиперамилаземия, мелкие конкременты холедоха, подозрение на холедохолитиаз по данным УЗИ, КТ, желтуха в анамнезе) выполняется дренирование холедоха через культю пузырного протока мочеточниковым катетером по разработанной методике (патент РФ № 2218949). При этом назобилиарный дренаж мог быть удален.
Клинический пример: больная 65 лет поступила в хирургическое отделение в экстренном порядке 04.03.2016 г. с жалобами на боли в правом подреберье, эпигастрии, иктеричность склер, рвоту. Выполнено комплексное клинико-лабораторное обследование.
- УЗИ ОБП: желчный пузырь 87х33 мм, стенки уплотнены, содержимое – несколько эхо (+) структур до 14 мм с эхо-тенями, внутренние желчные протоки не расширены, общий желчный проток 5 мм, поджелудочная железа не увеличена, обычной формы, эхо-структура диффузно-неоднородная;
- ОАК – гемоглобин 144 г\л, эритроциты 4,25х1012/л, лейкоциты 9,9х109/л, палочкоядерные 12%, сегментоядерные 58%, лимфоциты 24%, моноциты 6%;
- биохимия крови – амилаза – 102 ед/л, мочевина 3,8 ммоль/л; общий белок 80 г/л, общий билирубин 104,19 мкмоль/л, прямой билирубин 27,85 ммоль/л, глюкоза крови 5,8 ммоль/л;
- ЭГДС – выраженный гастродуоденит.
Установлен диагноз – острый калькулезный холецистит, острый панкреатит, механическая желтуха.
В отделении проводилась инфузионная, спазмолитическая, антибактериальная, противоязвенная, антиферментная, противовоспалительная, симптоматическая терапия, не принесшая существенного улучшения. 05.03.2016 г. выполнено оперативное вмешательство – лапароскопическая холецистэктомия, при ревизии брюшной полости патологического выпота нет, в подпеченочном пространстве справа определяется плотный инфильтрат, образованный правой долей печени, большим сальником, желчным пузырем. Инфильтрат разделен, выделен желчный пузырь, рассечена брюшина печеночно-двенадцатиперстной связки. Дифференцировка элементов связки затруднена из-за выраженного отека, инфильтрации тканей. Интраоперационно выполнена дуоденоскопия с канюлированием большого дуоденального соска (БДС) и установкой в просвет холедоха назобилиарного дренажа 7 Fr (рис. 3). При инструментальной пальпации назобилиарного дренажа, находящегося в просвете холедоха, выполнена анатомическая ориентировка в границах треугольника Кало (рис. 4). Пузырный проток и пузырная артерия коагулированы, пересечены. При инструментальной пальпации конкременты в нем не определяются (определяется трубчатая структура назобилиарного дренажа). Имели место показания к дренированию холедоха – мелкие конкременты желчного пузыря (от 0,3 до 1,4 см в диаметре), гипербилирубинемия. Выполнено дренирование холедоха (патент РФ № 2218949). Назобилиарный дренаж удален. На интраоперационной холангиографии – общий желчный проток до 1,0 см, эвакуация контраста в двенадцатиперстную кишку свободная. Послеоперационный период протекал без осложнений.
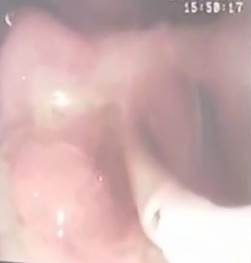
Рис. 3. Процесс установки назобилиарного дренажа 7 Fr
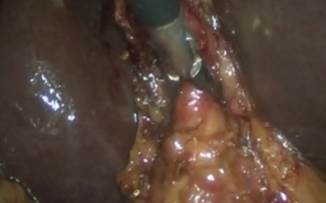
Рис. 4. Инструментальная пальпация назобиларного дренажа, находящегося в просвете холедоха
В группу исследования пациентов, которым была выполнена данная манипуляция, вошли 27 человек. В ходе работы нами не было отмечено переходов на «открытую» операцию, случаев ятрогении, послеоперационных осложнений.
Заключение. Использование назобилиарного дренажа в качестве анатомического ориентира является профилактикой повреждения гепатикохоледоха при препарировании пузырного протока и пузырной артерии. Установленный в просвете холедоха назобилиарный дренаж позволяет выполнить интраоперационную ретроградную холангиографию при невозможности дренировать холедох через культю пузырного протока (при наличии показаний к дренированию) с дальнейшим определением оперативной тактики. При установке дренажа холедоха через культю пузырного протока назобилиарный дренаж удаляется. При невозможности мобилизовать и перевязать культю пузырного протока из-за выраженности перивезикального инфильтрата возможно оставить назобилиарный дренаж в просвете холедоха на 3–5 суток для декомпрессии внепеченочных желчных протоков с целью профилактики желчеистечения из культи пузырного протока. Наша методика позволяет сократить количество послеоперационных осложнений и срок пребывания пациентов в стационаре, что является не только положительным фактором для пациента, но и экономически выгодным для отделения. МБСПО заслуживает широкого внедрения в практику, так как позволяет получить необходимую информацию об анатомических особенностях гепатобилиарной зоны пациента с осложненной формой острого холецистита.
Выводы. При наличии плотного подпеченочного инфильтрата или подозрении на синдром Мириззи всем пациентам должна выполняться интраоперационная дуоденоскопия с последующей установкой назобилиарного дренажа в просвет холедоха, служащий анатомическим ориентиром для проведения операции, что позволяет избежать повреждения внепеченочных желчных протоков при мобилизации желчного пузыря.
Библиографическая ссылка
Турбин М.В., Черкасов М.Ф., Дегтярев О.Л., Красенков Ю.В., Бондаренко В.А. ОПЫТ ВЫПОЛНЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ ХОЛЕЦИСТЭКТОМИИ ПРИ ОСЛОЖНЕННЫХ ФОРМАХ ОСТРОГО ХОЛЕЦИСТИТА // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=28069 (дата обращения: 16.05.2026).



