Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
APPLICATION OF MEDICAL OZONE IN TREATMENT OF ECHINOCOCCOSIS OF LIVER
В последние годы широкое распространение приобретает обработка остаточной полости лазером, плазмой, ультразвуком и другими физическими факторами, что, как считают авторы, способствует предупреждению развития гнойно-воспалительных процессов и усиливает процессы пролиферации в остаточной полости паразитарной кисты [1]. Ведущими методами диагностики эхинококкоза печени являются ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ) [2-4]. Несмотря на их эффективность, остаются проблемы дифференциальной диагностики между паразитарной кистой и непаразитарной, между остаточной полостью и резидуальными кистами, а также затруднена верификация различных стадий развития паразита, при которых имеются принципиальные различия в лечении заболевания. Некоторые авторы для обеззараживания и обработки паразитарных кист и фиброзной капсулы при эхинококкозе печени предлагают обрабатывать резидуальную полость озоно-кислородной смесью [5]. Озон является сильным антибактериальным, противовирусным и противогрибковым средством, вызывающим повреждение мембраны микроорганизма и его гибель [6-8].
Целью данного исследования явилось улучшение результатов лечения больных эхинококкозом печени путем внедрения в клиническую практику методики использования медицинского озона для обработки остаточных полостей печени после эхинококкэктомии.
Материал и методы исследования. В исследовании участвовали 147 пациентов, которым были выполнены органосохраняющие операции по поводу эхинококкоза печени. Больные были оперированы в Республиканской клинической больнице за период с 2015 по 2016 год.
Из пациентов, включенных в исследование, была сформирована выборка, которая включала в себя лечение эхинококкоза печени вне зависимости от размеров удаленных кист, их локализации в печени и использованного метода операции. Распределение пациентов в группы сравнения в первой выборке проводили с учетом результатов операции: первая группа – 52 пациента, остаточная полость которых наглухо зашита без установления дренажа, вторая группа – 95 пациентов с дренированными остаточными полостями. Средний возраст больных колебался в пределах 33,4±16,9 лет (мужской пол), 39,5±18,3 лет (женский пол) (р=0,001) [9]. Среди пациентов были как жители городов Республики Дагестан, так и жители сельской местности. Диагноз устанавливался на основании анамнестических, объективных данных, с помощью результатов клинических анализов крови, УЗИ, КТ, эндоскопических методов. Ниже раскрываем использованные методы исследования больного.
1. Клинические методы исследования. Общее обследование пациента включало клинические методы исследования: опрос, осмотр, пальпацию, перкуссию, аускультацию и элементарные измерения, практикуемые в клинико-диагностической лаборатории Республиканской клинической больницы (РКБ) г. Махачкалы.
2. УЗИ в серо-шкальном режиме выполнено неоднократно у всех пациентов. Исследование проводилось как на этапах верификации диагноза догоспитально и в предоперационном периоде, так и после операции для мониторинга состояния остаточной полости и ранней диагностики рецидива болезни.
3. Для подтверждения диагноза у части больных с эхинококкозом печени проводились тесты на выявление титров антител к цистному эхинококкозу (ИФА). Использована тест-система D-3356 «Эхинококк-IgG-стрип» ЗАО «Вектор-Бест» (г. Новосибирск). Оценку результатов проводили в титрах 1:100-1:6400. Специфичность реакции составила 87,0%, чувствительность реакции – 92,0%.
4. КТ для оценки состояния остаточных полостей использована нами у 29 пациентов, преимущественно при малой информативности УЗИ. Обследование проведено на спиральном компьютерном томографе РКБ (г. Махачкала).
5. Эндоскопические исследования (Анчиков) [10].
Озонирование физиологического раствора достигалось барботированием 200,0 мл в течение 15 минут озонокислородной смесью в концентрации 5000 мкг/л. Озонирование производилось на аппарате «(АОТ-Н-01-Арз-01/1) Медозонс ВМ» производства ОАО «Арзамасский приборостроительный завод» (сертификат соответствия № РОСС.RV. МЕ 34. В 00214) (рис. 1).

Рис. 1. Установка для получения медицинского озона

Рис. 2. Установка для получения мелкодисперсной взвеси озонированного физиологического раствора
При этом концентрация озона в 0,9%-ном растворе NaCI достигала 5 мг/л, что измеряли сразу же после барботирования на измерителе концентрации озона «Неселективный фотометр НФ-254/1» производства ЗАО «НПП «Циклон-Прибор». Для усиления клинического эффекта после промывания остаточной полости озонированным физиологическим раствором дополнительно производили обработку фиброзной капсулы мелкодисперсной взвесью 0,9%-ного раствора NaCI озонированного с размерами частиц до 0,5–10 мкм (рис. 2).
Применение озонированного физиологического раствора в мелкодисперсной фазе способствует увеличению до 200 раз ее активной поверхности, а также эффективному проникновению антисептика в складки и карманы остаточной полости. Мелкодисперсную взвесь озонированного 0,9%-ного раствора NaCI получали при помощи специальной установки, которая состоит из ультразвукового ингалятора ИУП-01 М, предназначенного для создания мелких мелкодисперсных аэрозолей с размерами частиц 0,5–10 мкм, в которую набирается 50,0 мл физиологического раствора и подается озонокислородная смесь в концентрации 5000 мкг/л из аппарата «(АОТ-Н-01-Арз-01/1) Медозонс ВМ». На выходе установки получается мелкодисперсная взвесь озонированного физиологического раствора, которая при помощи поливинилхлорированной трубки через переходник подсоединяется к дренажной трубке в остаточной полости печени.
Первым этапом через дренажную трубку производили промывание остаточной полости озонированным 0,9%-ным раствором NaCI 150,0 мл в концентрации 5 мг/л, затем дренажную трубку через специальный переходник подсоединяли к установке для получения мелкодисперсной взвеси и производили обработку фиброзной капсулы в течение 15 минут мелкодисперсной взвесью озонированного физиологического раствора.
Параллельно с местным применением озонированного физиологического раствора производился курс инфузионной терапии путем внутривенного капельного введения озонированного 0,9%-ного раствора NaCI 200,0 мл в концентрации 3 мг/л, однократно в сутки. Курс лечения длился 9–11 дней. Статистическую обработку данных проводили по программе Statistika (StatSoft) [9].
Результаты и их обсуждение. Клиническое значение изменений, происходящих в остаточных полостях, и оптимальная тактика лечения при них изучены нами у 147 пациентов, которым выполнены органосохраняющие операции с дренированием остаточной полости или без такового. Выбор метода ликвидации остаточной полости после эхинококкэктомии осуществлялся исходя из числа кист в печени, особенностей их локализации, размеров, формы остаточной полости, степени ригидности фиброзной капсулы и ее кальцификации, а также наличия и калибра цистобилиарного свища. Локализация эхинококковой кисты имела существенное значение в реализации возможности ликвидации остаточной полости. Полностью ликвидировать остаточную полость и обойтись без дренажа удалось в 38 (71,7%) из 52 случаев локализации кист в 3–5-м сегментах печени. Чуть в меньшей степени удалось завершить операцию полной ликвидацией остаточной полости при локализации кисты в 6-м, 7-м и 2-м сегментах: 14 (18,7%) из 75 случаев. Практически не удалось полностью ликвидировать остаточные полости при локализации в 1-м и 8-м сегментах печени. Это, на наш взгляд, обусловлено тем, что, во-первых, печень имеет специфичную форму и плотноэластическую консистенцию. Остаточные полости, локализованные в пределах переднего края печени (3-й, 4-й, 5-й и частично 6-й сегменты печени), в силу относительно меньшей толщины паренхимы более податливы к деформации при ушивании и тем самым ликвидируются полно. Состояние фиброзной капсулы эхинококковой кисты было различно на разных этапах ее развития. Нередко после этого в печени остается неглубокая полость, доступная аплатизации.
Вместе с тем следует отметить, что в настоящее время в силу ранней диагностики заболевания 2-я фаза развития кисты в общей структуре наблюдается значительно реже, чем встречаются кисты в 1-й фазе. Так, признаки относительно длительного развития кисты наблюдались в 23 (15,6%) из 147 анализированных случаев. В 7 (30,4%) из них остаточную полость удалось ликвидировать полностью. Кисты в 1-й фазе развития (преимущественно в CL и CE1 типа) наблюдались в 124 (84,4%) случаях. Ликвидация остаточной полости в 45 (36,3%) случаях была проведена без дополнительного дренирования. Различие показателя, как оказалось, недостоверно (c2=0,09; Р=0,76) [9]. При локализации кист в глубине паренхимы печени их большие размеры однозначно препятствуют ликвидации полости. В остальных случаях после резекции фиброзной капсулы с истонченной перикистозной паренхимой остаточная полость значительно уменьшается либо создаются благоприятные условия для выполнения аплатизации кисты без формирования остаточной полости.
Таким образом, возможность максимального уменьшения объема остаточной полости в большинстве случаев определяется локализацией эхинококковой кисты. Для оценки клинического значения фактора дренирования остаточной полости были сформированы две группы пациентов: первая группа – 52 пациента, остаточная полость которых наглухо зашита без установления дренажа, вторая группа – 95 пациентов с дренированными остаточными полостями. Рандомизация при формировании групп не проводилась. Распределение пациентов в ту или иную группу проводилось по результатам завершения операции (таблица).
Клиническая характеристика заболевания в группах сравнения при сравнительной оценке динамики редукции остаточных полостей
|
Характеристика |
1-я группа |
2-я группа |
Всего |
|
Локализация |
|
|
|
|
3–5-й сегменты |
38 |
15 |
53 |
|
6-й, 7-й, 2-й сегменты |
14 |
61 |
75 |
|
8-й, 1-й сегменты |
– |
19 |
19 |
|
Фаза развития |
|
|
|
|
1-я фаза (CE1, CE3) |
45 |
79 |
124 |
|
2-я фаза (CE2, CE4, CE5) |
7 |
16 |
23 |
|
Степень ликвидации полости |
|
|
|
|
полная |
52 |
17 |
69 |
|
неполная |
– |
61 |
61 |
|
без существенной ликвидации |
– |
17 |
17 |
|
Всего |
52 |
95 |
147 |
Так, размер остаточной полости при выписке из стационара составил 4,2±1,9 см3. Сравнительно большой объем остаточной полости обусловлен прорезыванием швов и расправлением стенок за счет напряжения внутри полости из-за скапливающегося транссудата при отсутствии возможности его свободной эвакуации. В отдаленном периоде происходит редукция остаточной полости, и к концу года после операции ее средний объем составляет примерно 36% от его исходного (на момент выписки из стационара) значения, причем без статистически достоверного различия в 1-й и во 2-й группах.
Продолжение ежедневных промываний остаточной полости антисептиками, в том числе озонированным физиологическим раствором, улучшало микробиологическую характеристику отделяемого из дренажа микрофлоры. На 8-е сутки промывания посев не дал роста у 9 пациентов в 1-й группе и у 8 пациентов в группе сравнения (рис. 3).
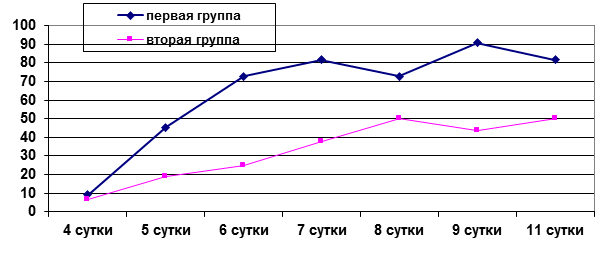
Рис. 3. Динамика числа случаев (в %) отсутствия роста микрофлоры при посеве отделяемого из остаточной полости в группах сравнения
Инфицирование содержимого остаточной полости не сопровождалось ухудшением клинической картины у подавляющего большинства пациентов. Так, к 3–4-м суткам после операции температура тела пациента приходила в норму, регрессировал имевшийся у части пациентов лейкоцитоз. Отделяемое из дренажей имело слегка мутный серозно-геморрагический характер (при отсутствии цистобилиарного свища) и не отличалось при инфицированном и н инфицированном отделяемом.
Повторные операции ввиду нагноения остаточной полости были выполнены у 14 (13,2%) пациентов. Нагноение остаточной полости, на наш взгляд, было обусловлено не только неэффективностью функции дренажа при частом расправлении полости и скоплении в ней желчи и крови. Минимальный объем полости и возможность прорезывания швов не позволяли вводить достаточный объем раствора антисептиков под дозированным давлением. Максимальная редукция остаточной полости у повторно оперированных больных наступила к 54±11-м суткам. В течение этих сроков были удалены дренажные трубки.
Таким образом, одним из типичных осложнений хирургического лечения больших эхинококковых кист является формирование в большинстве случаев кратковременного желчеистечения из остаточной полости, в том числе при отсутствии явных цистобилиарных свищей при интраоперационной ревизии остаточной полости. В единичных случаях сформировавшиеся цистобилиарные свищи имеют длительное течение. Применение различной оперативной техники для значительного уменьшения объема или ликвидации остаточной полости не обеспечивает полноценную профилактику развития цистобилиарных свищей и нагноения полости. Нагноение остаточной полости, ушитой наглухо, при больших эхинококковых кистах наблюдалось у 14 (13,2%) пациентов. Редукция остаточной полости в этой группе не отличается от темпов редукции полостей при завершении операции дренированием остаточной полости без существенного уменьшения ее объема.
Возможность полноценного промывания остаточной полости антисептическими растворами при наличии в ней дренажа, а также внедрение разработанного нами способа, основанного на использовании медицинского озона для ее санации, обеспечивает профилактику развития гнойных осложнений эхинококкэктомии.
Заключение. По нашему мнению, основной причиной гнойных осложнений является недостаточная эффективность антибактериальных препаратов на фоне широкого распространения антибиотико-резистентной микрофлоры. В связи с этим возникает необходимость поиска более эффективных средств воздействия на зародышевые элементы и возбудителей хирургической инфекции в остаточной полости печени после эхинококкэктомии. По литературным данным [11, 12] прорыв мелких кист-сателлитов в остаточную полость после эхинококэктомии может быть основной причиной рецидива. Однако при санации дренированных остаточных полостей не учитывается данная особенность, и, как правило, мероприятия не имеют противопаразитарной направленности.
Вышеизложенное подтверждает актуальность настоящего исследования, целью которого является улучшение результатов лечения больных эхинококкозом печени путем внедрения в клиническую практику методики использования медицинского озона для обработки остаточных полостей после эхинококкэктомии.
Библиографическая ссылка
Койчуев Р.А. ПРИМЕНЕНИЕ МЕДИЦИНСКОГО ОЗОНА ПРИ ЛЕЧЕНИИ ЭХИНОКОККОЗА ПЕЧЕНИ // Современные проблемы науки и образования. 2018. № 4. ;URL: https://science-education.ru/en/article/view?id=27930 (дата обращения: 17.05.2026).



