Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
MORPHOLOGICAL CONDITION OF COLON TISSUE IN PATIENTS WITH ACUTE COLONIC OBSTRUCTION
Одной из важных современных тенденций общемировой заболеваемости является рост числа злокачественных новообразований. В структуре онкологической заболеваемости лидирующие позиции занимает рак толстой кишки. По данным на 2012 год, эта локализация была на 3-м месте по частоте случаев возникновения рака (9,7%), на 4-м месте по частоте летальных исходов (8,5%). Причем в Европе эти значения составили 13,0% и 12,2% соответственно, а колоректальный рак переместился на второе место по показателям заболеваемости и летальности [1; 2].
Средний годовой прирост заболеваемости злокачественными новообразованиями толстой кишки в России за период 2008-2013 гг. находится на уровне 9,9% [3]. Отмечается рост смертности у больных со злокачественными новообразованиями толстой кишки до 13,3% [1; 2]. На сегодняшний день в структуре заболеваемости злокачественными новообразованиями в России рак толстой кишки прочно занимает третье место, и второе место как причина летальности от злокачественных новообразований [4; 5].
Во многих работах делается акцент на неудовлетворительных результатах лечения колоректального рака в Российской Федерации по причине поздней диагностики новообразований. Ведущие специалисты в области изучения колоректального рака отмечают, что радикальное лечение было возможно лишь у 40-50% больных [6].
Особенностью развития колоректального рака является длительный бессимптомный период. На этом фоне часто первыми клиническими симптомами становится клиническая картина осложнения колоректального рака. По разным оценкам, с осложнениями колоректального рака госпитализируются до 50-89% больных [7].
Среди всех возможных осложнений колоректального рака наиболее часто наблюдается обтурационная толстокишечная непроходимость, которая регистрируется от 30 до 76,8% случаев [8; 9]. Следует отметить, что за последние 50 лет удельный вес обтурационной толстокишечной непроходимости в структуре всех форм кишечной непроходимости увеличился с 5 до 24% [3].
Тактика хирургического лечения больных с опухолевой толстокишечной непроходимостью при локализации опухоли в левой половине ободочной кишки на сегодняшний день трактуется неоднозначно. Большой интерес представляет опыт одномоментных первично-реконструктивных радикальных реакций на толстой кишке на фоне обтурационной толстокишечной непроходимости. Это обусловлено явными преимуществами такой тактики: отсутствие необходимости повторных вмешательств, низкий уровень инвалидизации больных, сокращение послеоперационного койко-дня. Одним из основных препятствий для широкого внедрения такого подхода в клиническую практику является высокий риск несостоятельности анастомоза [10-12].
Наиболее важным критерием выбора хирургической тактики при обтурационной толстокишечной непроходимости является степень ее тяжести. Ведущие эксперты рассматривают тяжесть внутрибрюшного давления как фактор, определяющий тяжесть патофизиологических нарушений при острой кишечной непроходимости (ОКН) [13].
Это особенно актуально на фоне отсутствия четких критериев объективного отбора больных для выполнения первично-реконструктивных вмешательств, что является серьезным препятствием для внедрения в практическую деятельность такой методики.
В своей работе мы попытались определить критические уровни внутрибрюшного давления в предоперационном периоде, которые могли бы помочь хирургу выделить группу больных, у которых выполнение первично-реконструктивных вмешательств можно считать безопасным.
Цель исследования. Провести корреляционный анализ уровня внутрибрюшной гипертензии у больных раком левой половины толстой кишки, осложненным низкой декомпенсированной обтурационной толстокишечной непроходимостью с тяжестью морфологических нарушений стенки толстой кишки.
Материалы и методы
Проведенный анализ представляет проспективное когортное исследование. В исследование были включены больные колоректальным раком с локализацией новообразования в левой половине ободочной кишки, от ректосигмоидного отдела до селезеночного изгиба. Основным критерием включения стало осложнение опухоли декомпенсированной толстокишечной непроходимостью, доказанной при ирригоскопии на основании невозможности заполнить отделы толстой кишки выше опухолевого стеноза. Критериями исключения были сочетанные осложнения колоректального рака, когда декомпенсированная непроходимость сопровождалась кровотечениями из распадающейся опухоли или перфорацией опухоли; компенсированные и субкомпенсированные формы обтурационной толстокишечной непроходимости; наличие тяжелых сопутствующих заболеваний в стадии декомпенсации. Указанным критериям включения соответствовали 89 больных, госпитализированных за период с 2016 по 2017 г.
Показатель внутрибрюшного давления измерялся непрямым методом через мочевой пузырь. Для определения «коридора возможностей» применения тактики первично-восстановительных вмешательств было проведено интраоперационное исследование интенсивности капиллярного кровотока в стенке толстой кишки методом лазерной доплеровской флоуметрии (ЛДФ) у больных с различными степенями тяжести внутрибрюшной гипертензии. Точками выполнения ЛДФ были приняты уровни на 10 см ниже препятствия, на 10 см выше препятствия и проксимально в зоне резекции кишки. Исследование проводили по противобрыжеечному краю кишки. В качестве контроля аналогичные исследования выполнены у 30 больных, оперированных в плановом порядке, без явлений кишечной непроходимости и локализаций опухоли в левой половине ободочной кишки. Предоперационный уровень внутрибрюшного давления у контрольной группы больных составил 5,5 ± 0,9 мм. Материал для гистологического исследования фиксировали в 10% растворе формалина, микроскопическое исследование выполняли через 24 часа после окраски препарата методом гематоксилин-эозин при увеличении х 200.
Статистический анализ различий малых групп выполнен с применением критерия Крускала-Уоллиса (при обзорном сравнении) и U-критерия Манна-Уитни (при попарном сравнении), сила корреляционной связи оценивалась методом ранговой корреляции Спирмена и Кендалла.
Средний возраст больных, включенных в исследование, составил 67,2 ± 11,2 года. Из них мужчин – 54 (60,7%) средний возраст 66,9 ± 10,3 года, женщин – 35 (39,3%) средний возраст 67,7 ± 12,7 года. У 11 больных опухоль локализовалась в проекции селезеночного изгиба (12%), у 8 в нисходящем отделе ободочной кишки (9%), в 61 наблюдении на уровне сигмовидной кишки (69%) и в области ректосигмоидного перехода у 9 больных (10%). Летальность составила 13% (12 больных).
Результаты исследования. При поступлении больных выполняли первое измерение уровня внутрибрюшного давления. На этом этапе все больные были разделены на группы в зависимости от давности возникновения клинической картины обтурационной толстокишечной непроходимости (табл. 1).
Таблица 1
Уровень внутрибрюшного давления при разных сроках давности возникновения обтурационной толстокишечной непроходимости
|
Давность на момент обращения |
Кол-во больных, N (м/ж) |
возраст (mean±SD) |
летальность, N (%) |
ВБД, мм рт. ст. (mean±SD) |
Уровень, Р |
|
до 48 часов |
10 (5/5) |
63,0±15,0 |
0 (0%) |
16,5±4,1 |
|
|
48-72 часа |
17 (12/5) |
64,9±10,3 |
0 (0%) |
20,9±6,7 |
=0,049† |
|
более 72 часов |
62 (37/25) |
68,5±10,7 |
12 (19,4%) |
29,6±7,7 |
<0,001† |
|
Объединенные значения |
89 (54/35) |
67,2±11,2 |
12 (13,5%) |
26,5±8,7 |
=0,010* |
* - критерий Крускала-Уоллиса;
† - U критерий Манна-Уитни.
После распределения больных по давности возникновения кишечной непроходимости сформировали 3 группы: до 48 часов, от 48 до 72 часов и свыше 72 часов. Критерий Крускала-Уоллиса составил p=0,01, что свидетельствовало о достоверных отличиях уровней внутрибрюшного давления между группами. При более детальном анализе установлен достоверный рост уровня внутрибрюшного давления, коррелирующий со сроками обращения больных в стационар.
Оценка корреляционных связей между давностью кишечной непроходимости и уровнем внутрибрюшного давления показала прямую корреляционную связь с величинами ранговой корреляции Спирмена 0,74 (p<0,05), уровнем гамма-корреляции 0,63 (p<0,05) и значением ранговой корреляции Кендалла 0,57 (p<0,05).
В дальнейшем больные были перераспределены по группам в зависимости от исходного уровня внутрибрюшной гипертензии.
Решение вопроса о возможности наложения межкишечного анастомоза в колоректальной хирургии тесно связано с состоянием перфузии стенки толстой кишки. Особенно актуальным этот вопрос становится у больных с толстокишечной непроходимостью, так как морфологической основой каскада патогенеза являются нарушения микроциркуляции в стенке толстой кишки.
Ниже препятствия получены результаты, требующие дополнительного анализа. Не имели достоверных отличий группы контроля и группа больных с исходным уровнем внутрибрюшной гипертензии I-II ст. тяжести (табл. 2).
Таблица 2
Интенсивность капиллярного кровотока дистальнее опухоли
|
Внутрибрюшная гипертензия |
Кол-во больных, N (м/ж) |
возраст (mean±SD) |
летальность, N (%) |
Уровень перфузии (mean±SD) |
Уровень, Р |
|
Контрольная группа (Gr0) |
30 (13/17) |
67,0±11,2 |
0 (0%) |
17,8±11,6 |
|
|
I – II степень (Gr1) |
19 (12/7) |
65,3±11,4 |
0 (0%) |
15,2±5,0 |
=0,967† |
|
III степень (Gr2) |
17 (10/7) |
66,4±10,5 |
1 (5,9%) |
28,6±6,5 |
<0,001† |
|
IV степень (Gr3) |
53 (32/21) |
68,2±11,5 |
11 (20,8%) |
30,7±9,8 |
=0,784† |
|
Объединенные значения |
119 (67/52) |
67,0±11,2 |
12 (10,1%) |
24,7±11,4 |
<0,001* |
* - критерий Крускала-Уоллиса;
† - U критерий Манна-Уитни.
У больных с внутрибрюшной гипертензией III-IV ст. тяжести полученные результаты также не имели достоверных отличий между собой. При этом на фоне высоких показателей внутрибрюшного давления отмечен достоверный рост интенсивности капиллярного кровотока ниже препятствия практически в 2 раза, превышающий результаты, полученные у больных с низким или нормальным уровнем внутрибрюшного давления.
Возможное объяснение эффекта усиления перфузии капиллярного кровотока стенки толстой кишки дистальнее обтурирующей опухоли на фоне тяжелой кишечной непроходимости мы видим в компенсаторном усилении притока артериальной крови на фоне ишемии стенки кишки проксимальнее опухоли. Очевидно, что внутрикишечное давление дистальнее опухоли значительно ниже, не происходит сдавления внутрикишечных сосудов, что и способствует росту интенсивности кровенаполнения стенки кишки на этом уровне (рис. 1). Кроме того, дополнительным фактором, влияющим на кровенаполнение стенки кишки, является неоангиогенез в зоне опухоли, ведущий к усилению кровоснабжения и близлежащих тканей.
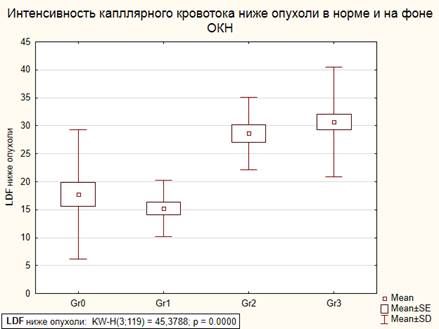
Рис. 1. Зависимость интенсивности капиллярного кровотока по данным LDF от уровня ВБГ дистальнее опухоли
Эту гипотезу подтверждают результаты изменения перфузии кишечной стенки на 10 см проксимальнее опухоли. В этой зоне также была зафиксирована высокая интенсивность капиллярного кровотока, которая, впрочем, достоверно снижалась с ростом внутрибрюшного давления (табл. 3). В целом значения интенсивности микроциркуляции в стенке кишки у больных контрольной группы и больных с I-II степенями тяжести внутрибрюшной гипертензии достоверно не отличались между собой и составили 21,9 ± 16,9 и 23,2 ± 6,6 перф. ед. соответственно (p=0,098).
Интересным фактом следует считать высокий уровень перфузии тканей стенки кишки при внутрибрюшной гипертензии III степени тяжести (рис. 2), достоверно превышающий контрольный показатель на 25,5% (p=0,042) и значения, полученные у больных с внутрибрюшной гипертензией I-II ст. тяжести, на 18,5% (p=0,036).
Таким образом, мы не выявили серьезных нарушений кровоснабжения стенки толстой кишки как дистальнее, так и проксимальнее опухоли, осложнившейся острой декомпенсированной толстокишечной непроходимостью.
Таблица 3
Интенсивность капиллярного кровотока проксимальнее опухоли
|
Внутрибрюшная гипертензия |
Кол-во больных, N (м/ж) |
возраст (mean±SD) |
летальность, N (%) |
Уровень перфузии (mean±SD) |
Уровень, Р |
|
Контрольная группа (Gr0) |
30 (13/17) |
67,0±11,2 |
0 (0%) |
21,9±16,9 |
|
|
I – II степень (Gr1) |
19 (12/7) |
65,3±11,4 |
0 (0%) |
23,2±6,6 |
=0,098† |
|
III степень (Gr2) |
17 (10/7) |
66,4±10,5 |
1 (5,9%) |
27,5±7,4 |
=0,036† |
|
IV степень (Gr3) |
53 (32/21) |
68,2±11,5 |
11 (20,8%) |
18,5±8,1 |
<0,001† |
|
Объединенные значения |
119 (67/52) |
67,0±11,2 |
12 (10,1%) |
21,4±11,1 |
<0,001* |
* - критерий Крускала-Уоллиса;
† - U критерий Манна-Уитни.
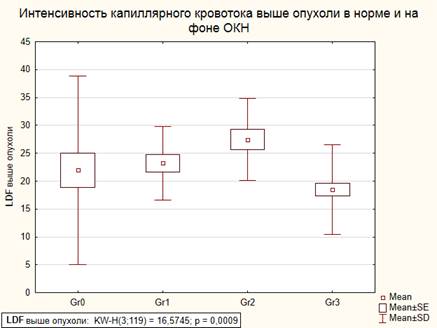
Рис. 2. Зависимость интенсивности капиллярного кровотока по данным LDF от уровня ВБГ проксимальнее опухоли
Важное значение имеет интенсивность перфузии тканей стенки толстой кишки в зоне проксимальной резекции, т.е. на уровне предполагаемого формирования межкишечного анастомоза. На этом уровне нами были зарегистрированы более низкие значения, что также может быть объяснено гипотезой высоких уровней перфузии в зоне опухоли за счет неоангиогенеза.
Следует отметить, что нами не было выявлено достоверных отличий, в сравнении с контрольной группой, показателя уровня перфузии тканей при внутрибрюшной гипертензии I-II и III степеней тяжести (табл. 4). Только при IV степени тяжести внутрибрюшной гипертензии отмечено достоверное снижение уровня перфузии на 8,8% (p=0,029) в сравнении с контрольной группой (рис. 3).
Таблица 4
Интенсивность капиллярного кровотока в проксимальной зоне резекции
|
Внутрибрюшная гипертензия |
Кол-во больных, N (м/ж) |
возраст (mean±SD) |
летальность, N (%) |
Уровень перфузии (mean±SD) |
Уровень, Р |
|
Контрольная группа (Gr0) |
30 (13/17) |
67,0±11,2 |
0 (0%) |
15,9±6,3 |
|
|
I – II степень (Gr1) |
19 (12/7) |
65,3±11,4 |
0 (0%) |
15,5±4,6 |
=0,659† |
|
III степень (Gr2) |
17 (10/7) |
66,4±10,5 |
1 (5,9%) |
16,2±4,5 |
=0,680† |
|
IV степень (Gr3) |
53 (32/21) |
68,2±11,5 |
11 (20,8%) |
12,7±4,7 |
=0,004† |
|
Объединенные значения |
119 (67/52) |
67,0±11,2 |
12 (10,1%) |
14,5±5,3 |
=0,005* |
* - критерий Крускала-Уоллиса;
† - U критерий Манна-Уитни.
Анализ результатов исследования перфузии кишечной стенки на фоне острой обтурационной толстокишечной непроходимости: не было выявлено тяжелых нарушений микроциркуляции стенки толстой кишки, способных послужить противопоказанием для наложения первичного анастомоза у больных с I-II степенью тяжести внутрибрюшной гипертензии. Значимые снижения уровней перфузии стенки толстой кишки зафиксированы только при повышении внутрибрюшного давления свыше 25 мм рт. ст. При этом следует учитывать, что полученные результаты регистрировались интраоперационно, после широкой лапаротомии и фактического устранения внутрибрюшной гипертензии, на фоне возможного паралитического расширения капиллярного русла.
Такое предположение послужило основанием провести морфологическое исследование препаратов стенки толстой кишки из проксимального уровня резекции для уточнения наличия истинных нарушений трофики тканей и выявления тканевых факторов риска несостоятельности толстокишечного анастомоза. К таким факторам мы отнесли признаки нарушения внутристеночной гемодинамики в виде пареза артериол и венул с развитием сосудистого стаза и отека тканей; признаки воспалительных изменений кишечной стенки в виде формирования более или менее выраженной лейкоцитарной инфильтрации слоев кишечной стенки.
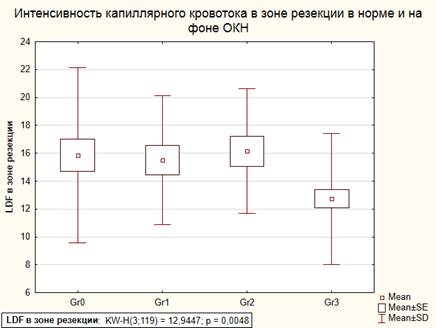
Рис. 3. Зависимость интенсивности капиллярного кровотока по данным LDF от уровня ВБГ на проксимальном уровне резекции
В результате морфологического исследования в группе больных с внутрибрюшной гипертензией I-II степени выявлен умеренный отек слизистой, обычное кровенаполнение сосудов слизистой оболочки, отмечалась ее умеренная лейкоцитарная инфильтрация, преимущественно сегментоядерными лейкоцитами (рис. 4А). В подслизистой основе отмечали нарастание отека, сосуды подслизистой были неравномерно кровенаполнены, характерна скудная гистоцитарная инфильтрация без формирования клеточных скоплений. Мышечная оболочка имела обычное строение, что косвенно свидетельствует об отсутствии тяжелых дилатационных и токсических воздействий на стенку кишки. В серозной оболочке отмечался незначительный отек с умеренным полнокровием сосудов, слабовыраженная гистоцитарная инфильтрация (рис. 4Б).
Морфологическая картина кишечной стенки у больных с III ст. ВБГ характеризовалась прогрессированием воспалительных изменений, увеличением отека и полиморфноклеточной инфильтрации оболочек кишечной стенки (рис. 4 В, Г). В большинстве препаратов определяли отек и малокровие сосудов слизистой оболочки, с очагами переполнения артериол. Формирование разнокалиберных гистоцитарных инфильтратов с умеренным включением сегментоядерных лейкоцитов. В подслизистой основе умеренный отек, отмечается запустевание сосудов. В мелких сосудах отмечалось большое количество лейкоцитов. Множественные мелкие очаговые инфильтраты, состоящие из сегментоядерных лейкоцитов, гистиоцитов и лимфоцитов (рис. 4В).
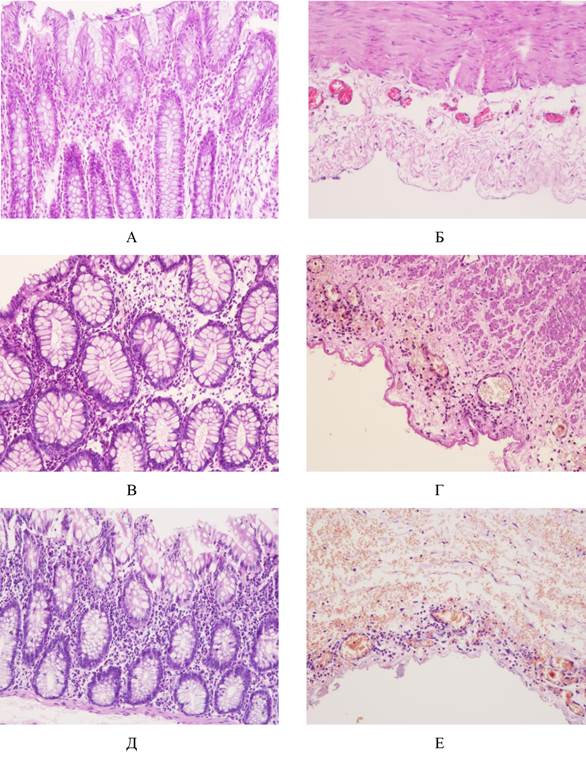
Рис. 4. Препарат стенки толстой кишки в проксимальной зоне резекции у больных с острой обтурационной толстокишечной непроходимостью. Окраска гематоксилин-эозин. Увеличение Х 200:
А, Б – легкой степени тяжести и I-II ст. ВБГ по WSACS;
В, Г – средней степени тяжести и III ст. ВБГ по WSACS;
Д, Е – тяжелой степени, IV ст. ВБГ по WSACS
В мышечной оболочке встречались очаги отечности, со скоплениями лейкоцитов в соединительнотканных прослойках, ведущих к образованию лейкоцитарных инфильтратов. Отмечается умеренный отек серозной оболочки. В сосудистом русле субсерозного слоя распространяется эритроцитарный стаз, с большим количеством лейкоцитов по краю сосудистой стенки (рис. 4Г).
Наиболее тяжелые изменения кишечной стенки описаны у больных острой обтурационной кишечной непроходимостью IV ст. тяжести ВБГ. Стоит отметить, что, несмотря на высокий уровень давления в брюшной полости, не было зарегистрировано ни одного случая тяжелой ишемии стенки кишки с развитием некроза слизистой. В морфологической картине у больных этой группы преобладали выраженный отек слизистой с полнокровием сосудов, значительная инфильтрация клетками лимфогистоцитарного ряда со скоплениями сегментоядерных лейкоцитов (рис. 4Д). Отек подслизистой основы с преимущественным полнокровием артерий и венозным стазом. Отмечалось краевое стояние лейкоцитов в сосудах.
В мышечной оболочке имелась выраженная инфильтрация сегментоядерными лейкоцитами, отмечается существенный отек серозной оболочки (рис. 4Е), с формированием лимфогистоцитарных инфильтратов с эритроцитарным стазом и краевым стоянием лейкоцитов в сосудистом русле.
В результате морфологического анализа было установлено, что наиболее благоприятная картина, с минимальными изменениями, проявившимися в умеренной лимфогистоцитарной инфильтрации слизистой оболочки и подслизистой основы, наблюдалась только у больных с умеренным повышением уровня внутрибрюшного давления, на фоне острой толстокишечной непроходимости, в пределах I-II степени ВБГ по WSACS. Прогрессирование внутрибрюшной гипертензии до III степени сопровождается нарастанием воспалительных изменений в слоях кишечной стенки, а дальнейший рост внутрибрюшного давления ведет к появлению нарушений внутристеночной гемодинамики. Однако стоит отметить, что эти нарушения кровоснабжения стенки толстой кишки не приводили к развитию некробиотических изменений.
Выводы
Подводя итог проведенному исследованию взаимосвязи уровня внутрибрюшной гипертензии у больных с острой обтурационной толстокишечной непроходимостью, можно с уверенностью говорить о высоко достоверной прямой корреляции этого параметра со степенью тяжести кишечной непроходимости. Эта зависимость прослеживается при оценке степени тяжести, основанной на критериях давности процесса, рентгенологической картины, оценке по шкале SAPS. Таким образом, измерение внутрибрюшного давления в предоперационном периоде у больных острой обтурационной толстокишечной непроходимостью может быть использовано как надежный критерий, определяющий в том числе и дальнейшую хирургическую тактику.
Основываясь на результатах собственных исследований, мы предлагаем отнести к легкой степени тяжести случаи обтурационной толстокишечной непроходимости с исходным уровнем внутрибрюшной гипертензии I-II степени по WSACS, к средней степени тяжести - случаи с внутрибрюшной гипертензией III степени по WSACS и к тяжелой степени – случаи с исходной внутрибрюшной гипертензией IV степени по WSACS.
Такое разделение по степеням тяжести соответствует в том числе выраженности нарушений внутристеночной микроциркуляции и должно быть учтено при планировании и выполнении хирургического вмешательства у больных острой обтурационной толстокишечной непроходимостью.
Результаты исследования перфузии кишечной стенки методом лазерной доплеровской флоуметрии, дополненные морфологическим исследованием тканей стенки кишки в зонах, показывают отсутствие достоверных отличий в интенсивности тканевой перфузии и морфологических изменений кишечной стенки в зонах резекции между больными, оперированными в плановом порядке с наложением толстокишечного анастомоза, и больными, оперированными по экстренным показаниям на фоне острой обтурационной толстокишечной непроходимости при I-II степенях тяжести внутрибрюшной гипертензии. Это важно с точки зрения прогноза развития послеоперационных осложнений в зоне анастомоза и обусловливает возможность обоснованного выполнения первично восстановительных вмешательств.
Библиографическая ссылка
Рябков Ю.В., Поздняков А.А., Черданцев Д.В., Медведева Н.Н., Попов А.Е., Жуков Е.Л., Бугрий В.И. МОРФОЛОГИЧЕСКОЕ СОСТОЯНИЕ СТЕНКИ ТОЛСТОЙ КИШКИ НА ФОНЕ ОСТРОЙ ДЕКОМПЕНСИРОВАННОЙ ТОЛСТОКИШЕЧНОЙ НЕПРОХОДИМОСТИ // Современные проблемы науки и образования. 2018. № 3. ;URL: https://science-education.ru/en/article/view?id=27565 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.27565



