Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
NEED REHABILITATION OF WOMEN WITH SEVERE PREECLAMPSIA
Преэклампсия (ПЭ) относится к неотложным состояниям в акушерстве [1]. Согласно данным ВОЗ по результатам исследования здоровья матери и ребенка, включающего данные 29 стран (World Health Organization Multicountry Survey on Maternal and Newborn Health (WHOMCS), гипертензивные состояния при беременности являются состояниями, потенциально угрожающими жизни женщины [2], увеличивающих риски near-miss случаев в 8 раз у женщин с ПЭ и в 60 раз при эклампсии [3].
Осложнения беременности и раннего послеродового периода, обусловленные ПЭ, изучены и внесены в клинические руководства, регламентирующие их диагностику, профилактику и лечение. Однако ПЭ сопряжена с долгосрочными рисками осложнений, угрожающих не только здоровью, но и жизни женщины в течение последующих десятилетий.
Так, гипертензивные состояния при беременности ассоциированы с последующим развитием хронической артериальной гипертензии [2]. Ранняя ПЭ и наличие одних родов увеличивают риск кардиоваскулярной смерти женщины в дальнейшей жизни [4]. ПЭ, как и преждевременные роды в случае перинатальных потерь связаны с кардиоваскулярной и не кардиоваскулярной смертностью у женщин 40-69 лет [5]. Преконцепционные кардиоваскулярные факторы риска для гестационной артериальной гипертензии и преэклампсии имеют отличия [6].
Не только беременность, но и послеродовый период представляют угрозу для инсульта у женщины. К одним из наиболее высоких факторов риска инсульта относят преэклампсию, эклампсию и гестационную артериальную гипертензию [7].
Согласно исследованиям van Oostwaard et. al (2017), для женщин, родоразрешенных между 22 и 26 неделями беременности вследствие ПЭ, такие ожидаемые риски, как HELLP-синдром, эклампсия, отек легких, цереброваскулярные катастрофы, разрыв капсулы печени, преждевременная отслойка нормально расположенной плаценты, почечная недостаточность, материнская смертность, связаны с длительностью пролонгирования беременности в попытке улучшить неонатальные исходы [8].
Риски ПЭ составляют 4.1% при первой беременности и 1.7% при последующей беременности. Однако риск может достигать 14.7% при повторной беременности, если первая беременность осложнилась ПЭ, и 31.9%, если предыдущие две беременности осложнились ПЭ. Риск рецидива ПЭ увеличивается при удлинении интервала до последующей беременности [9]. Если частота кардиоваскулярной МС у женщин с ранней ПЭ составляет 9.2% при одних родах (одном ребенке), то при наличии 2 родов снижается до 1.1% [4].
Целью настоящего исследования явилось обоснование необходимости реабилитации женщин, перенесших тяжелую преэклампсию в зависимости от срока гестации.
Материал и методы
Проведено проспективное нерандомизированное, контролируемое, открытое внутрибольничное научно-аналитическое исследование. На клинической базе кафедры акушерства, гинекологии и перинатологии ФПК и ППС ГБОУ ВПО «КубГМУ» Минздрава России (г. Краснодар) – в Перинатальном центре ГБУЗ «Краевая клиническая больница № 2» Минздрава Краснодарского края (до 2013 г. – КМЛДО МУЗ «ГБ № 2» города Краснодара). Ретроспективно оценена доля тяжелых ПЭ из общего числа родов за период 2012-2017 гг. Проспективно (в 2016-2017 гг.) проведен сравнительный анализ течения ранних и поздних тяжелых ПЭ.
Общеклиническое обследование, лечение, родоразрешение и ведение послеродового периода соответствовали клиническим рекомендациям (протоколу лечения) «Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия», 2016 [1]. Ранней считалась преэклампсия, развившаяся до 34 недель беременности [10]. Проводилась доплерометрия с оценкой индекса резистентности (ИР) центральной артерии сетчатки глаз, маточной артерии. Для анализа полученных данных применялись компьютерные программы Statistica v12.0, Microsoft Excel 2013. Определялись параметры: n - число женщин; М – среднее значение, Me – медиана; m – стандартная ошибка среднего; SD – стандартное отклонение; достоверность различия (p), минимальные (Min) и максимальные (Max) значения; коэффициенты ранговой корреляции Спирмена и линейной корреляции Пирсона (r). При анализе связи между независимыми переменными (предикторами) и зависимой переменной применялся метод бинарной логистической регрессии с построением ROC-кривой. Для оценки значимости различий исходов в зависимости от воздействия фактора риска рассчитывался критерий хи-квадрат (χ2), при n<10 - хи-квадрат с поправкой Йейтса.
Результаты и обсуждение
Ретроспективно было установлено, что количество родов составило в 2012 г. - 8 623, в 2013 - 8 446, в 2014 - 8 573, в 2015 - 8161, в 2016 – 9140, в 2017 - 7783. Число женщин с тяжелой ПЭ составило в 2012 г. - 102, в 2013 - 234, в 2014 – 246, в 2015 - 1177, в 2016 – 275, в 2017 - 261. В 2016 году доля ПЭ от общего числа родов составила 3,01%, тяжелых ПЭ (n=152) - 1,66% от всех родов, 55,27% от всех ПЭ; в 2017 году доля ПЭ от общего числа родов составила 3,35%, тяжелых ПЭ - 1,89% от всех родов, 56,32% от всех ПЭ. Доля женщин с тяжелой ПЭ в зависимости от гестационного срока её клинической манифестации сохранялась сопоставимой в 2016 и 2017 годы (рис. 1). Высокая частота родов с ПЭ обусловлена организованной и централизованной маршрутизацией беременных Краснодарского края с тяжелой ПЭ и с плодом in utero в данный ПЦ. Отметим, что только 24% женщин являлись жительницами Краснодара, а 50% были жительницами села, 15% - других городов Краснодарского края, 9% - других регионов России, 2% - других стран.
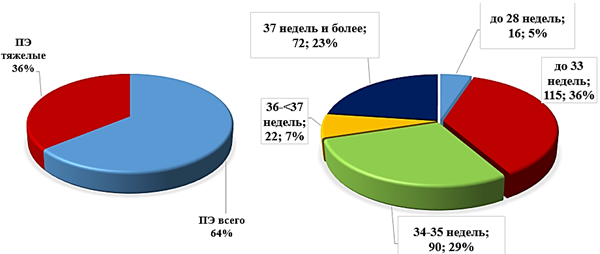
Рис. 1. Доля женщин с ПЭ в 2016-2017 годах
Из числа женщин с тяжелой ПЭ было отобрано и обследовано 170 женщин с ПЭ: 58,82% (n=100) с тяжелой ПЭ, 41,18% (n=70) с умеренной. У 32 женщин ПЭ была ранней (до 34 недель), что составило 45,71% от числа женщин с тяжелой ПЭ и 18,82% от общего числа включенных в исследование женщин. Критерием включения являлись спонтанно наступившая беременность в естественном менструальном цикле, ПЭ, одноплодная беременность, головное предлежание плода, отсутствие экстрагенитальной или акушерско-гинекологической патологии, конкурирующей по тяжести с ПЭ.
Средний возраст женщин составил 28,59±6,2 года, был сопоставим при различной степени тяжести ПЭ и сроке её дебюта (табл. 1).
Таблица 1
Основные характеристики женщин. Описательная статистика
|
Параметр (M±SD, Me, Min-Max) |
Все (n=170) |
ПЭ тяжелая (n=100) |
ПЭ умеренная (n=70) |
||||
|
Ранняя (n=32) |
Поздняя (n=68) |
Все (n=100) |
|||||
|
1 |
2 |
3 |
4 |
||||
|
Возраст женщины |
28,59±6,2 (28; 16-37) |
32±5,1 (34; 26-37) |
26,2±5,96 (27,5; 16-34) |
28,8±4,26 (27;23-37) |
28,29±8,66 (30; 16-37) |
||
|
Срок беременности при 1-й явке в ЖК |
10,44±6,77 (8; 5-33) |
8,14±2,27 (8; 5-12) |
12,22±8,6 (8; 5-33) |
8,22±2,44 (8; 5-12) |
13,29±9,48 (8; 7-19) |
||
|
Срок беременности при поступлении в ПЦ |
35,53±3,88 (37; 30-41) |
31,29±1,11 (31; 30-33) |
38,5±1,43 (38,5; 36-41) |
35,3±3,89 (35; 30-41) |
36,86±4,14(38; 36-39) |
||
|
ИАЖ при поступлении в ПЦ, см |
11,53±4,07 (11,5; 6-19) |
11,22±3,52 (10,5; 8-17,5) |
12±5,35 (11,5; 6-19) |
13,21±1,37 (12; 9-19) *р3-4=0,036 |
7,6±1,44 (8; 6-8,8) |
||
|
Длительность ПЭ до поступления в ПЦ, сутки |
5,88±8,76 (3; 0-35) |
4,86±4,53 (3; 1-14) |
6,6±11,02 (3; 0-35) |
3,5±4,2 (2,5; 0-14) |
9,29±12,46; 4; 0-30 |
||
|
Длительность пребывания в ПЦ до родоразрешения, сутки |
2,53±2,35 (2; 0-6) |
3,43±2,3 (4; 0-6) |
1,9±2,28 (1; 0-6) |
2,0±2,31 (1; 0-6) |
3,29±2,36 (4; 0-6) |
||
|
Длительность пребывания в АРО после родоразрешения |
1,94±1,82 (2; 0-7) |
2,57±0,98 (3; 1-4) |
1,5±2,17 (1; 0-7) |
2,6±1,84 (2; 1-7) |
1,0±1,41 (0; 0-3) |
||
|
Длительность пребывания в ПЦ после родоразрешения, сутки |
7,65±2,34 (7; 5-13) |
9±2,24 (9; 7-13) |
6,7±2,0 (6; 5-12) |
8,7±2,54 (8,5; 6-13) *р1-2=0,04 р3-4=0,02 |
6,14±0,69 (6; 5-7) |
||
|
Сутки выполнения ВА |
3,25±2,06 (3; 1-6) |
3 |
3,33±2,52 (3; 1-6) |
6 |
2,33±1,16 (3; 1-3) |
||
|
Послеродовая кровопотеря, мл |
483,33±190,55 (500; 250-850) |
533,333±51,64 (500; 500-600) |
450±242,38 (300; 250-850) |
456,25±105 (500; 300-600) |
514,29±264,13 (500; 250-850) |
||
|
АДсист (max) |
139,33±19,07 (130; 120-180) |
136,67±8,17 (135; 130-150) |
141,11±24,21 (130; 120-180) |
132,5±10,35 (130; 120-150) |
147,14±24,3 (140; 120-180) |
||
|
АДдиаст (max) |
88,67±11,87 (90; 70-120) |
88,33±7,53 (90; (80-90) |
88,89±14,53 (90; 70-120) |
83,75±7,44 (85; 70-90) |
94,29±13,97 (90; 80-120) |
||
|
АДсист исх. |
115,33±7,43 (110; 110-130) |
116,67±8,17 (115; 110-130) |
114,44±7,26 (110; 110-130) |
113,75±5,18 (110; 110-120) |
117,14±9,51 (110; 110-130) |
||
|
АДдиаст исх. |
72,67±7,04 (70; 60-90) |
73,33±10,33 (70; 60-90) |
72,22±4,41 (70; 70-80) |
71,25±3,54 (70; 70-80) |
74,29±9,76 (70; 60-90) |
||
|
Суточная протеинурия (max) до родоразрешения |
3,39±4,10 (2,5; 0-9,94) |
5,12±4,98 (5,42; 0-9,94) |
1,67±2,89 (0; 0-5) |
6,79±2,74 (5,42; 5-9,94) |
0,00 |
||
|
Суточная протеинурия после родоразрешения 3 сутки |
4,21±4,24 (3,38; 0-9,6) |
7,52±2,24 (8,11; 4,35-9,5) |
2±3,85 (0; 0-9,6) |
4,91±4,3 (4,35±4,3 (0-9,6) |
2,57±4,45 (0; 0-7,7) |
||
|
Протеинурия (max) в однократной пробе до родоразрешения |
10,69±15,94 (6,27; 0-39,5) |
6,19±2,54 (6,27; 3,2-9) |
15,2±23,07 (5,65; 0-39,5) |
13,72±17,63 (7,44; 3,8-39,5) |
1,6±2,26 (1,6; 0-3,2) |
||
|
Протеинурия в однократной пробе (max) после родоразрешения |
1,18±1,36 (1,15; 0-4,1) |
1,98±1,43 (1,41; 1-4,1) |
0,375±0,75 (0; 0-1,5) |
1,4±1,5 (1,4; 0-4,1) |
0,5±0,71 (0,5; 0-1) |
||
Примечание: АД - артериальное давление; АРО – отделение анестезиологии и реанимации; ВА – вакуум-аспирация содержимого полости матки; ЖК – женская консультация; ИАЖ – индекс амниотической жидкости; ПЦ – перинатальный центр.
Женщины групп сравнения, независимо от тяжести ПЭ и срока ее дебюта, были сопоставимы по возрасту, индексу массы тела, возрасту. Было установлено достоверное отличие ИАЖ у женщин с тяжелой и умеренной ПЭ: р=0,036 (табл. 1). При построении ROC-кривой для тяжелой ПЭ точка отсечения для ИАЖ составила 9,0 см (AUC=0,7; чувствительность 80%, специфичность 57%); для ранней ПЭ - 7,0 см (AUC=0,7; чувствительность 100%, специфичность 20%).
Преконцепционная подготовка (ПП) проводилась только у 53% (n=90) женщин с ПЭ, у 57% (n=40) женщин с умеренной ПЭ и у 60% (n=60) женщин с тяжелой ПЭ, у 44% (n=14) с ранней ПЭ и 40% (n=27) с поздней ПЭ. Беременность по счету у 53% (n=90) была первой, у 18% (n=3) третья, у 12% (n=2) четвертая, по 6% (n=1) – вторая, пятая и шестая. Роды по счету у 53% (n=90) были первыми, у 41% (n=7) вторыми, у 6% (n=1) третьими. Таким образом, 53% (n=90) женщин с ПЭ были первородящими и первобеременными. ПЭ в анамнезе была только у 9,38% (n=3) женщин с ранней ПЭ.
Отметим, что срок явки в женскую консультацию на учет у женщин с ранней ПЭ (8,14±2,27 недели) был ниже, чем у женщин с умеренной ПЭ (13,29±9,48 недели). Тем не менее клиническая манифестация ранней ПЭ произошла в 31,29±1,11 недели. Атипичное течение ПЭ, «маски» симптоматики не всегда позволяют своевременно и несомненно диагностировать ПЭ, тем более в ранние сроки беременности. Также необходимость профилактики респираторного дистресс-синдрома плода требуют пролонгирования беременности при стабильном состоянии матери и контроле функций организма, скомпрометированных ПЭ. Таким образом, время от первичной диагностики ПЭ до клинической ее манифестации в тяжелую форму, требующую родоразрешения, составило в среднем для женщин с тяжелой ПЭ 2,0±2,31 суток (не более 6 суток).
59% (n=100) всех женщин с ПЭ были родоразрешены путем операции кесарева сечения. Отметим, что у 100% (n=32) женщин с ранней ПЭ родоразрешение было произведено путем операции кесарева сечения с истмико-корпоральным разрезом на матке.
В связи с сохраняющейся после родоразрешения артериальной гипертензией (более 140/95 мм рт. ст.), не купируемой гипотензивными препаратами, и/или сохраняющейся протеинурией более 1 г/л и/или отсутствием положительной динамики в неврологическом статусе женщинам при тяжелой ПЭ произведена вакуум-аспирация содержимого полости матки (под контролем УЗИ) - 24% (n=41) женщин.
В отличие от женщин с умеренной ПЭ, у женщин с тяжелой ПЭ, независимо от того, была она ранняя или поздняя, установлена достоверная зависимость с выраженными, тяжелыми нарушениями функции органов, патогенетически обусловленных генерализованной эндотелиальной дисфункцией и кризисом микроциркуляции (табл. 2). Подчеркнем, что у женщин с тяжелой ПЭ систолическое давление составляло 132,5±10,35 мм рт. ст., при поздней ПЭ - 141,11±24,21 мм рт. ст. с максимумом – 180 мм рт. ст., диастолическое - 83,75±7,44 мм рт. ст., при поздней ПЭ - 88,89±14,53 мм рт. ст. с максимумом 120 мм рт. ст. К сожалению, не представляется возможным оценить длительность значительной артериальной гипертензии до поступления в ПЦ. Также в рутинной клинической практике невозможно оценить толерантность тканей (головного мозга, почек, печени и др.) каждой женщины с гипоксией и ишемией. Выявленные на основании не инвазивной диагностики маркеры значительных, критических нарушений функции жизненно важных органов (гидроперикард, паранефральный выпот, дилатация левого предсердия, легочная гипертензия, гидроцефалия и др.) (табл. 2) потребовали ургентного родоразрешения женщины, независимо от срока беременности. Максимальный уровень протеинурии в однократной порции мочи у женщин с ранней ПЭ мог достигать 39,5 г/л (15,2±23,07 г/л) (табл. 1).
Таблица 2
Значимость ПЭ в нарушении функции различных органов у женщин с тяжелой ПЭ
|
УЗ-признаки |
Частота, % |
УЗ-признаки |
Частота, % |
|
УЗИ сердца |
|||
|
Гидроперикард |
41 (χ2= 37.822, p<0,01) |
Ускоренный систолический поток на АК |
3 (χ2= 0.757, p>0,05) |
|
Дилатация ЛП |
6 (χ2= 2.770, p>0,05) |
Признаки умеренной ЛГ |
3 (χ2= 0.757, p>0,05) |
|
УЗИ органов брюшной полости |
|||
|
Признаки гидроперитонеума |
12 (χ2= 9,038, p<0,01) |
Диффузные изменения печени, поджелудочной железы |
6 (χ2= 2.770, p>0,05) |
|
Диффузные изменения печени |
53 (χ2= 53.906, p<0,01) |
||
|
УЗИ почек |
|||
|
Пиелоэктазия |
33 (χ2= 24.475, p<0,01) |
Паранефральный выпот |
9 (χ2= 4,978, p<0,05) |
|
Диффузные изменения в паренхиме почек |
6 (χ2= 2.770, p>0,05) |
||
|
МРТ головного мозга |
|||
|
МР-признаки умеренно выраженной гидроцефалии |
3 (χ2= 0.757, p>0,05) |
||
|
КТ органов грудной клетки |
|||
|
КТ-признаки начальных проявлений интерстициального отека легких, малого гидроторакса |
3 (χ2= 0.757, p>0,05) |
||
|
КТ-признаки малого двустороннего гидроторакса |
15 (χ2= 11.516, p<0,01) |
КТ-признаки двустороннего гидроторакса и гидроперикарда |
3 (χ2= 0.757, p>0,05) |
|
КТ-признаки умеренно выраженных застойных явлений |
6 (χ2= 2.770, p>0,05) |
КТ-признаки застойных явлений обоих легких |
3 (χ2= 0.757, p>0,05) |
Примечание: АК – аортальный клапан, ЛГ – легочная гипертензия, ЛП – левое предсердие, МРТ – магнитно-резонансная томография, КТ – компьютерная томография.
Однако убедительно судить о сроках полной реабилитации функции данных органов после родоразрешения невозможно. Несмотря на то что тяжесть состояния женщин потребовала пребывания в отделении реанимации 2,6±1,84 суток, а у некоторых женщин – до 7 суток, длительность пребывания в ПЦ после родоразрешения 8,7±2,54 суток при тяжелой ПЭ, что было достоверно больше, чем при умеренной ПЭ (6,14±0,69, р=0,02). У женщин с ранней ПЭ длительность пребывания после родоразрешения была наибольшей - 9±2,24 (максимум 13) суток. Следовательно, тяжелая ПЭ требовала длительного наблюдения и лечения в послеродовом периоде. Напомним, что только 24% женщин с ПЭ, родоразрешенных в ПЦ, являлись жительницами Краснодара. Следовательно, 76% после родоразрешения отправились для дальнейшего наблюдения по месту проживания. Данный факт представляет значительную настороженность, так как контроль вышеописанных нарушений требует высокоинформативных методик обследования, аппаратуры экспертного класса, специалистов соответствующего уровня. Таким образом, целесообразна преемственность в оказании реабилитации женщин, перенёсших тяжелую ПЭ, по месту их проживания и диспансерного наблюдения не только акушерами-гинекологами, но и смежными специалистами (кардиологами, терапевтами, неврологами, окулистами).
Так, прирост от исходного уровня систолического АД на 28,92% и диастолического АД на 27,42%. При оценке ранговой корреляции для женщин, получавших ПП, была установлена сильная отрицательная связь между ИР правой центральной артерии сетчатки до родоразрешения и максимальным значением систолического АД (r=-0,821723), и умеренная отрицательная связь с максимальным значением диастолического АД (r=-0,507208). Отсутствие ПП характеризовалось сильной положительной связью между максимальным значением систолического АД и ИР маточных артерий до родоразрешения (r=0,882353), между максимальным значением диастолического АД и ИР маточных артерий до родоразрешения (r=0,970143), ИР правой центральной артерии сетчатки до родоразрешения (r=0,83666) и ИР маточных артерий на 3-4 сутки после родоразрешения (r=0,923186).
Были установлены отличия между показателем доплерометрии центральной артерии сетчатки и обусловленной ПЭ неврологической симптоматикой и изменениями на глазном дне женщины до родоразрешения (рис. 2).
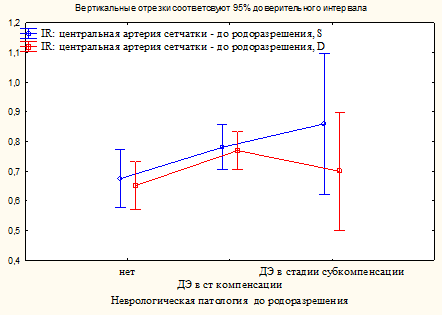
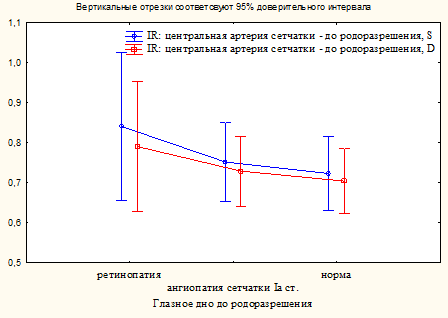
Рис. 2. Соответствие доплерометрии центральной артерии сетчатки и обусловленной ПЭ неврологической симптоматике и изменениям на глазном дне женщины до родоразрешения
Заключение. Подтверждена связь между тяжелой ПЭ и значительным нарушением функции жизненно важных органов, требующих длительно контроля их восстановления после родоразрешения в учреждениях соответствующего уровня совместно со смежными специалистами. Учитывая вакуум-аспирацию содержимого полости матки после родоразрешения, необходимо своевременно начинать профилактику хронического эндометрита. У женщин с ранней ПЭ, перенесших истмико-корпоральное кесарево сечение, помимо профилактики хронического эндометрита необходимо назначать лечение, направленное на регенерацию миометрия, индивидуально подбирать методы контрацепции. Учитывая известные ассоциации повышенной кардиоваскулярной материнской смертности у женщин с единственной в жизни беременностью, особенно с ранней ПЭ, требуется последующая реализация фертильности женщины в максимально возможно краткие сроки с соответствующими прегравидарными и преконцепционными подходами.
Библиографическая ссылка
Новикова В.А., Шаповалова О.А., Юсупова З.С., Захарова Е.С., Сафонова Ю.Е. НЕОБХОДИМОСТЬ РЕАБИЛИТАЦИИ ЖЕНЩИН, ПЕРЕНЕСШИХ ТЯЖЕЛУЮ ПРЕЭКЛАМПСИЮ // Современные проблемы науки и образования. 2018. № 2. ;URL: https://science-education.ru/en/article/view?id=27475 (дата обращения: 19.05.2026).



