Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
OPTIMIZATION OF TREATMENT ODONTOGENIC CYSTS IN STAGE PURULENT INFLAMMATION USING LASER TECHNOLOGY
Известны способы лечения нагноившихся радикулярных кист, заключающиеся в выкраивании и отслойке слизисто-надкостничного лоскута с вестибулярной стороны альвеолярного отростка, с удалением «причинных» зубов или их оставлении с резекцией и/или ретроградном пломбировании верхушек зубов, выступающих в полость кисты, удалении оболочки кисты и укладывании на место лоскута с наложением швов, введением в полость йодоформного тампона, который меняется периодически до полного заживления [1; 5; 6]. Недостатком известного способа является большой объем повреждения, в том числе развитие кровотечений, травма сосудисто-нервных пучков на верхней и нижней челюстях, развитие одонтогенного синуита, длительные сроки заживления раны, которые составляют 6-24 месяца, повышение степени подвижности зубов, возможность рецидива кисты из-за отсутствия создания сухости в каналах корней и невозможности герметичного пломбирования корневых каналов.
Для повышения качества лечения ранее нами предлагался способ пломбирования верхушек корней зубов, выступающих в полость кисты [2]. При использовании этой методики стерилизацию и удаление эпителия в области корней зубов, выступающих в полость кисты, осуществляют путем электрокоагуляции в импульсном режиме 2 секунды 3-5 раз с мощностью 90-100 Вт, пломбирование осуществляют путем погружения верхушки корня зуба в пломбировочный материал, предварительно размещенный в конусообразном углублении глубиной 3-5 мм в фиксирующей пластинке, выполненной в виде губки из остеокондукторного материала с последующим заполнением послеоперационного дефекта костной ткани дополнительным остеокондукторным материалом - «Колапол», пломбировочный материал - Pro-root [2], и способ лечения периапикального воспалительного процесса (SU 1210798 А, 15.02.1986) - при котором после удаления патологически измененных тканей часть корня закрывается клеевой композицией. Недостатки этих способов: при проведении лечения невозможно обеспечить сухость в каналах корней зубов, выступающих в полость кисты, из-за наличия большого объема нагноившейся кистозной жидкости, поступающей под давлением в корневой канал, и быстрого пропитывания колаполовой губки кровью, а покрытие герметиком корневой части также не обеспечивает герметичность пломбирования канала, так как процедура пломбирования проводится перед операцией и без обеспечения сухости в канале из-за поступления экссудата из полости кисты [6-8], что также снижает качество жизни пациента из-за возможности нагноения кист и удаления зубов вместе с кистой.
Цель исследования - повышение эффективности лечения одонтогенных кист.
Материал и методика. Нами предложен способ пломбирования каналов зубов [3], выступающих в полость кисты, конечным результатом которого является обеспечение сухости корневых каналов для их надежного герметичного пломбирования, исключение рецидива радикулярных кист и дополнительных воспалительных осложнений. Результат достигается тем, что в способе пломбирования корней зубов, выступающих в полость радикулярных кист, при их лечении после удаления оболочки кисты и эпителия с верхушек корней «причинных» зубов с помощью диодного лазера и проведения фотодинамической терапии с использованием 0,1%-ного раствора метиленового синего в костную полость вводится гемостатическое средство в виде мембраны «Тахо-Комб» с последующим плотным закрытием верхушек корней «причинных» зубов мембраной «Пародонкол», после чего проводят дополнительную внутриканальную лазерную обработку и повторное высушивание корневых каналов «причинных» зубов с их последующим постоянным герметичным пломбированием. Структуры материалов мембран «Тахо-Комб» и «Пародонкол» препятствуют пропитыванию тканей кровью и транссудатом в течение 20-25 минут, что обеспечивает сухость для герметичного пломбирования корневых каналов «причинных» зубов, а незначительное выведение пломбировочного материала за верхушку корня способствует герметизации верхушки корня снаружи из-за волокнистого строения и плотного прилегания мембраны «Пародонкол» к верхушкам корней зубов.
Результаты и их обсуждение. Эффективность лечения с помощью предлагаемого способа и достижение технического результата представлены на примерах конкретного использования при лечении нагноившихся одонтогенных кист, локализующихся в области нижней челюсти.
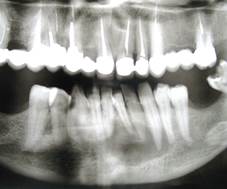
Клинический пример № 1. Пациентка С., 1960 г.р., направлена на лечение в отделение хирургической стоматологии ООО «Авторская стоматология профессора Семенникова В.И.» с диагнозом «Нагноившаяся радикулярная киста нижней челюсти в области 4.1, 4.2, 3.1, 3.2, 3.3, 3.4». При объективном исследовании умеренный отек тканей подподбородочной области, кожные покровы в цвете не изменены, при пальпации определяется плотное болезненное выбухание от 4.2 до 3.5, увеличены и болезненны подподбородочные лимфатические узлы. Рот открывает свободно, слизистая оболочка гиперемирована, выбухает в преддверие на уровне резцов, клыка, премоляров и первого моляра нижней челюсти справа. Перкуссия 4.1, 4.2, 3.1, 3.2, 3.3, 3.4 болезненна, подвижность -18 баллов – «Periotest C» - (II степень) определяется симптом «пергаментного хруста» и плотный болезненный инфильтрат. На ортопантомограмме просветление овальной формы с четкими границами размером до 4,0 см в наибольшем измерении, каналы зубов частично запломбированы. Верхушки корней зубов 4.1, 4.2, 3.1, 3.2, 3.3, 3.4 в полости кисты. После подписания информированного согласия пациентом проведено лечение с использованием авторской методики: под 2-сторонней торусальной анестезией 4%-ным раствором артикаина 1:100000 проведена механическая, антисептическая, лазерная обработка каналов 4.1, 4.2, 3.1, 3.2, 3.3, 3.4, высушивание. Высушить не удается из-за постоянного подтекания гнойного экссудата в каналы зубов. Выкроен трапециевидный слизисто-надкостнично-костный лоскут, откинут книзу, расширена узура в вестибулярной стенке кисты, выделился опалесцирующий гнойный экссудат до 3,5 мл, удалена оболочка кисты, коагуляция остатков оболочки кисты и удаление эпителия с верхушек корней всех зубов диодным лазером мощностью 3 Вт, длиной волны 970 нм, диаметром световода 400 мк (Prometey, Parkell, USA), наблюдается невыраженная кровоточивость. Введен тампон с 0,1%-ным раствором метиленового синего на 5 мин, промывание, высушивание, облучение диодным лазером в течение 30 секунд 640 нм, 0,5 Вт. Стенки полости кисты закрыты гемостатическим средством (мембрана «Тахо-Комб»), область верхушек корней зубов плотно закрыта мембраной «Пародонкол». При повторном высушивании каналов обеспечена полная сухость в каналах и их герметичное пломбирование «Эндометазоном» и холодной гуттаперчей. Наложены редкие швы проленом, аппликации «Эпланом». Контрольная рентгенограмма показала равномерное пломбирование каналов на всем протяжении. Назначены холод по схеме, анальгетики, десенсибилизирующие и антибактериальные препараты по схеме, антисептические ванночки. Осмотр на следующие сутки показал наличие незначительного отека, слабой болезненности. Исчезновение отека на 3-4-е сутки, швы сняты на 7-е сутки, заживление без осложнений. Осмотр через 3 месяца показал отсутствие жалоб со стороны пациентки. При объективном исследовании: тонкий эластичный безболезненный рубец по переходной складке, слизистая бледно-розовая, чистая, влажная. Зубы при перкуссии безболезненны, подвижность отсутствует - показатели «Periotest C» 7,0 баллов. Данные ортопантомографии (рис. 1б) через 6 месяцев показали восстановление структуры костного дефекта на 2/3. Через 12 месяцев данные объективного исследования показали стабильность результатов, подвижность зубов не выявлена, данные «Periotest C» 6,0 баллов. На ортопантомограмме (рис. 1в): полное восстановление оптической плотности кости в области удаленной кисты.
 а
а 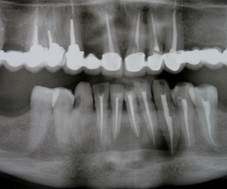 б
б 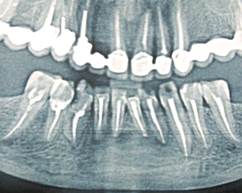 в
в
Рис. 1. Пац. С., 1960 г.р. Д-З: «Нагноившаяся радикулярная киста нижней челюсти в области 4.1,4.2,3.1, 3.2, 3.3, 3.4.». Фотоортопантомограмма: а - до, б - после лечения через 6 и в - 12 месяцев
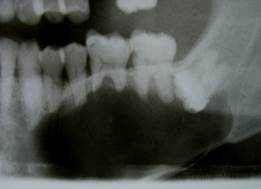
Клинический пример № 2. Пациент В., 1955 г.р., направлен на цистэктомию с диагнозом «Нагноившаяся фолликулярная киста нижней челюсти в области 3.3, 3.4, 3.5, 3.6, 3.7, 3.8». При объективном исследовании обнаружен умеренный отек тканей нижнего отдела левой щечной и околоушно-жевательной области, увеличение подчелюстных лимфатических узлов, болезненность при пальпации. В полости рта - гиперемия слизистой, болезненное выбухание по переходной складке в области указанных зубов. На ортопантомограмме (рис. 2а) выявлено просветление до 5,0 см, ретенированный в горизонтальном положении 3.8, все зубы интактны, подвижны – 20 баллов («Periotest C») - 2 степени, болезненны при перкуссии, ЭОД - более 100 мка. Проведено эндодонтическое лечение корневых каналов, удаление подвижного (III степени) 3.6, выделился гнойный экссудат через корневые каналы зубов и через лунку удаленного зуба; проведена антисептическая обработка каналов - промывание «Парканом», 3%-ным раствором перекиси водорода, фотодинамическая терапия с 0,1%-ным раствором метиленового синего по методике [4], проведено высушивание. При высушивании гнойный экссудат поступает в каналы зубов, что не позволяет проводить их окончательное пломбирование. Под проводниковой (мандибулярной) и инфильтрационной анестезией Sol. Ultracaini 4% - 1,8 мл выкроен слизисто-надкостнично-костный лоскут, выделилось до 4.0 мл опалесцирующего гнойного экссудата, удалена оболочка кисты и ретенированный 3.8, оставшиеся участки оболочки кисты и эпителий с верхушек корней зубов удален диодным лазером 970 нм в постоянном режиме с мощностью 3,0 Вт (Prometey, Parkell, USA). Введен тампон с 0,1%-ным раствором метиленового синего на 5 мин, промывание, высушивание, облучение диодным лазером в течение 30 секунд 640 нм, 0,5 Вт. Стенки полости кисты закрыты мембраной «Тахо-Комб», область верхушек корней зубов плотно закрыта мембраной «Пародонкол», поэтому при дополнительной антисептической обработке и повторном высушивании каналов зубов бумажными штифтами обеспечена полная сухость в каналах и их герметичное пломбирование Seal Apex и холодной гуттаперчей. Контрольная рентгенограмма показала равномерное пломбирование каналов на всем протяжении. Наложены редкие швы «Проленом», аппликация «Эпланом», гипотермия в установленном режиме в течение 1.5 часов. Назначена антибактериальная, противовоспалительная, десенсибилизирующая терапия продолжительностью 5 суток. Последующий осмотр показал уменьшение боли на следующие сутки, повышение температуры тела до 37,3 ºС, исчезновение отека на 7-е сутки. Сняты швы на 7-е сутки, заживление первичным натяжением. Сроки нетрудоспособности 4 суток. Данные объективного исследования выявили отсутствие подвижности зубов - показатели «Periotest C» 6,0 баллов, отсутствовала безболезненность при перкуссии, слизистая в области переходной на уровне 3.3 - 3.7 чистая, бледно-розовая, влажная, пальпируется тонкий эластичный безболезненный рубец. Регионарные лимфатические узлы безболезненны при пальпации, мягкоэластической консистенции, бобовидной консистенции, овальной формы, не спаяны с окружающими тканями. На контрольных ортопантомограммах через 6 месяцев (рис. 2б) и 12 месяцев (рис. 2в) - восстановление структуры костного дефекта на ½ его объема и полная репарация.
 а
а 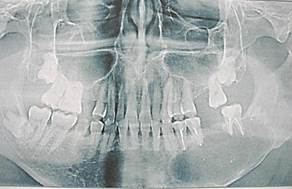 б
б 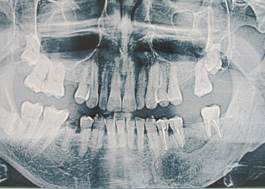 в
в
Рис. 2. Пациент В., 1955 г.р. Д-з: «Нагноившаяся фолликулярная киста нижней челюсти в области 3.3-3.8, ретенция 3.8». Фото ортопантомограмм: а – до, б – после лечения через 6 и в - 12 месяцев
Полученные результаты клинико-лабораторного исследования показали, что предлагаемый способ лечения позволяет повысить эффективность лечения радикулярных кист путем обеспечения сухости для герметичного пломбирования каналов «причинных» зубов, что позволяет устранить послеоперационные осложнения и рецидив кисты. Показано, что подвижность зубов II степени при нагноившихся одонтогенных кистах не является показанием к их удалению и не противоречит, а согласуется с результатами наблюдений российских и иностранных исследователей. Хотя данные другой группы отечественных, и особенно зарубежных, авторов свидетельствуют о необходимости экстракции практически всех многокорневых и даже однокорневых зубов, корни которых выступают в полость кисты, с последующим восстановлением структуры зубного ряда с помощью съемного протезирования или несъемного протезирования с применением дентальных имплантатов [7-9]. Можно предположить, что такой подход в отношении многокорневых зубов обусловлен сложностью лечения корневых каналов и неуверенностью в достижении благоприятных результатов. В отдельных случаях (3 пациента), когда перелечивание каналов не было рациональным (наличие внутриканальных шифтовых конструкций с массивными дорогостоящими реставрациями и др.), проводилось ретроградное пломбирование с лазерной и фотодинамической терапией и применением для пломбирования верхушечной части канала Pro-root. В наших случаях только подвижность зубов III степени в сочетании с потерей костной ткани в области корней «причинных» зубов более чем на 2/3 стали показанием к их удалению.
Заключение. Применение разработанной методики расширяет клинический диапазон лечения одонтогенных кист с применением современных материалов и средств разрушения оболочки кисты, обеспечения благоприятных условий качественного эндодонтического лечения корневых каналов зубов, являющихся источником развития радикулярных кист, профилактирует развитие воспалительных осложнений и рецидива кисты. Ее использование ограничивается высокой степенью разрушенности альвеолярной части, что приводит к подвижности зубов III степени, находящихся в полости кисты. Кроме того, методика противопоказана при невозможности лечения каналов зубов по различным причинам. В проведении лечения принимают участие высококвалифицированные стоматологи, являющиеся высококвалифицированными специалистами в области эндодонтического лечения и хирургической стоматологии, владеющие навыками работы с физиодиспенсером, пьезохирургическими, радиохирургическими и лазерными технологиями. Результаты ее практического применения позволяют характеризовать предложенную нами методику как безопасную и органосохраняющую за счет отсутствия необходимости полностью удалять оболочку кисты (оставшаяся часть ликвидируется с помощью фотодинамической терапии и лазерной коагуляции) в месте сращения ее с тканями сосудисто-нервного пучка канала нижнечелюстного нерва, в области дна верхнечелюстной пазухи и полости носа, избегая необходимости проведения ороназальной цистэктомии и разрыва слизистой дна полости носа с последующей возможностью развития таких осложнений, как хронический одонтогенный верхнечелюстной синуит с формированием свищевого хода или без него, в большинстве случаев сохраняются зубы, находящиеся в области кисты. Следовательно, методику можно использовать в условиях поликлиники, избежав госпитализации пациентов, и сократить таким образом сроки реабилитации, снизить материальные затраты на лечение. Поэтому разработанную методику можно охарактеризовать, как стационарозамещающую и ресурсосберегающую технологию.
Библиографическая ссылка
Семенникова Н.В., Тукенов Е.С., Семенников В.И. ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ НАГНОИВШИХСЯ ОДОНТОГЕННЫХ КИСТ С ИСПОЛЬЗОВАНИЕМ ЛАЗЕРНЫХ ТЕХНОЛОГИЙ // Современные проблемы науки и образования. 2017. № 6. ;URL: https://science-education.ru/en/article/view?id=27119 (дата обращения: 30.05.2026).
DOI: https://doi.org/10.17513/spno.27119



