Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
OPTIMIZATION OF ANESTHESIOLOGY ASSISTANCE IN SURGERY OF NOSE AND SPRAYINGS
Ринохирургия, активно развивающаяся в последнее время отрасль оториноларингологии, требует оптимизации периоперационного сопровождения пациентов. Изменение подходов к хирургической коррекции патологических процессов полости носа (ПН) и околоносовых пазух (ОНП) и совершенствование методов диагностики привело к увеличению количества оперативных вмешательств и расширению их объема, а применявшаяся ранее местная анестезия уже не может обеспечить адекватную антиноцицептивную защиту пациента от более травматичной и длительной хирургической агрессии. Для периоперационного сопровождения ринологических операций все чаще стали привлекаться врачи-анестезиологи, которым необходимо учитывать ряд особенностей операционного поля. К ним относятся ограничение доступа к лицу пациента, обильная васкуляризация, отсутствие надежных методов хирургического гемостаза, применение ЛОР-хирургами адреналина местно в попытке получить «сухое» операционное поле, высокий риск развития аспирации и послеоперационной тошноты, рвоты (ПОТР) [1,2]. Современное анестезиологическое пособие должно быть не только безопасным для пациента, но и обеспечивать адекватное обезболивание, как во время хирургического вмешательства, так и в послеоперационном периоде. Повышенный интерес к послеоперационному обезболиванию «малотравматичных» операций, к которым традиционно относят ринологические, объясняется как высокой интенсивностью боли, которое было выявлено в когортном исследовании 2013 года [3], так и повышенными требованиями к комфортности при таких вмешательствах.
Наиболее безопасным методом интраоперационной анестезии в современной ринологии по литературным данным является общая анестезия (ОА) с поддержанием проходимости дыхательных путей с помощью интубации трахеи (ИТ) [4,5] или установки ларингеальной маски (ЛМ) [5]. Вслед за общей хирургией [6] в схему анестезиологического пособия ринологических операций стали включать нестероидные противовоспалительные препараты (НПВП) [2,7]. Данная схема, являясь оптимальной интраоперационно [8], не предотвращает раннего развития болевого синдрома [2] и высоких значений его интенсивности по 10-балльной визуально-аналоговой шкале (ВАШ) в послеоперационном периоде [2,3]. На данный момент идет поиск наиболее оптимального метода периоперационного сопровождения ринологических операций. Одним из способов оптимизации послеоперационного обезболивания может стать замена НПВП на дексаметазон, оказывающего более выраженное противовоспалительное и противоотечное действие [9]. Другим методом может стать добавление к ЭТН более сложной в исполнении регионарной анестезии (РА).
Целью нашего исследования является проведение сравнительного анализа течения периоперационного периода у пациентов, оперированных по поводу патологии ПН и ОНП в условиях стандартной схемы анестезиологического пособия (ЭТН+НПВП), добавления к ЭТН дексаметазона и сочетанной анестезии (комбинации ЭТН и РА ветвей тройничного нерва).
Материалы и методы
В исследование включено 178 пациента, оперированных в ЛОР отделении Клиники ГБОУ ВПО ЮУГМУ МЗ г. Челябинска с апреля 2012 по февраль 2017 года (средний возраст: 36,1 ± 0,9 лет, мужчин – 121, женщин – 57. ASA I-II). Пациенты были рандомизированы на три группы, не имеющих различий по полу, возрасту и функциональному классу. В контрольной группе (Группа ОА+НПВП), состоящей из 35 пациентов, оперированных в условиях стандартной схемы анестезиологического пособия: общей анестезии (ОА) с интубацией трахеи (ИТ) в сочетании с превентивным назначением нестероидных противоспалительных препаратов (НПВП): за 30 минут до операции парентерально назначали кеторолак 30 мг, или кетопрофен 100 мг. Индукцию в анестезию проводили тиопенталом натрия или пропофолом 2 мг/кг, фентанилом 2-2,5 мкг/кг. Миоплегия – рокурония бромид или атракурия бизелат 0,6 мкг/кг. Далее выполняли интубацию трахеи, перевод на ИВЛ в режиме нормокапнии. Анестезию поддерживали газовым анестетиком севофлюраном, позволявшим безопасно использовать адреномиметики в растворе с местными анестетиками. Миорелаксант и фентанилвводили по потребности в стандартных дозировках. Во второй группе (75 человек), за 30 мин до операции вместо НПВП назначали дексаметазон 8 мг внутривенно, после чего анестезию проводили по методике контрольной группы (Группа ОА+Д). В третьей группе, в которой было 68 пациентов, анестезию проводили по методике ОА с ИТ с добавлением дексаметазона 8 мг внутривенно в комбинации с РА ветвей тройничного нерва, участвующих в иннервации ПН и ОНП (Группа ОА+Д+РА). При разработке дизайна исследования выбор был сделан в пользу более безопасной и более простой в исполнении дистальной регионарной блокады терминалей I и II ветвей тройничного нерва. РА надблокового, подблокового, надглазничного и подглазничного нервов 0,75 %-ным раствором ропивакаина в общем объеме 10 мл осуществляли в асептических условиях по стандартной методике [10,11] после индукции в анестезию и ИТ (рис. 1,2).
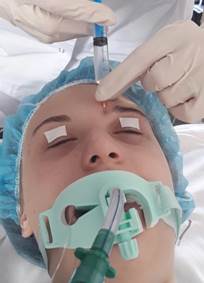
Рис. 1.
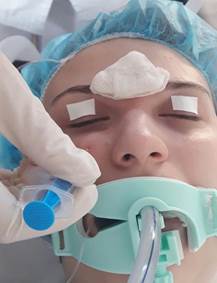
Рис. 2.
Блокада надблокового, подблокового Блокада подглазничного нерва и надглазничного нервов
Критериями исключения являлись: аллергическая реакция на местные анестетики амидного ряда, инфекции в месте инъекции, нарушения свертывающей системы (тромбоциты менее 150, прием антикоагулянтов), отказ пациента от проведения РА, патология сердечно-сосудистой системы (нарушения проводимости). Для профилактики неконтролируемого интраоперационного пробуждения пациентов в группе с РА во время освоения методики проводилось BIS-мониторирование с целевыми показателями 40–60. С целью снижения кровопотери в обеих группах применяли ингибиторы фибринолиза: транексамовую или аминокапроновую кислоты (в дозе 15 мг/кг и 5 г соответственно). В процессе операции оториноларингологами проводилась аппликационная анемизация полости носа и гидропрепаровка местным анестетиком с добавлением адреналина в соотношении 100:1. После операции пациентов переводили в палату пробуждения, далее в общую палату профильного отделения. Обученный персонал проводил мониторирование гемодинамических показателей, определял динамику интенсивности боли по ВАШ через 1, 2, 3, 6, 12, 22 часа после операции. Фиксировалось время возникновения болевого синдрома. При появлении показателя боли в покое 3 балла или достижении 4 балла по шкале ВАШ при нагрузке (мимические движения, прием пищи) проводилось обезболивание НПВП или трамадолом. Фиксировались жалобы (головная боль, послеоперационная тошнота и т.д.) в течение первых послеоперационных суток. Оценка эффективности анестезии проводилась путем мониторирования гемодинамических параметров (САД, ЧСС), дозы анестетиков, уровня глюкозы, кортизола, пролактина в крови перед операцией, на высоте операционной травмы, через 3 и 22 часа после операции. Данные обработаны методом вариационной статистики. Использован пакет прикладных программ SPSS Statistics 17.0 для Windows. Отличия считались достоверными при p < 0,05 (критерий Манна – Уитни).
Результаты исследования и их обсуждение
1. Пациенты во всех группах не отличались в исходных показателях: по возрасту, весу, уровню САД, ЧСС, глюкозы, кортизола, пролактина в крови в предоперационном периоде.
2. Не было достоверных отличий между группами в потребности в миорелаксантах и времени анестезии (от индукции до экстубации).
3. В зависимости от травматичности вмешательства (к малотравматичным операциям относится септопластика; к травматичным – ринопластика, полипэтмоидэктомия, микромаксиллотомия и сочетанные операции) пациенты в группах распределились следующим образом (рис. 3).
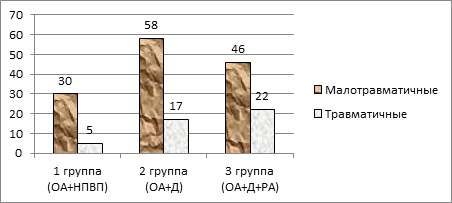
Рис. 3. Распределение пациентов в зависимости от травматичности вмешательства
4. Замена НПВП на дексаметазон не влияла на течение интраоперационного периода (нет достоверной разницы в показателях гемодинамики, потребности в препаратах для наркоза). В послеоперационном же периоде данная схема (ОА+Д) увеличивает сроки возникновения болевого синдрома, снижает его интенсивность, что снижает потребность в назначении НПВП. Также отмечено снижение количества осложнений (табл. 1).
Таблица 1
Течение послеоперационного периода в зависимости от добавления дексаметазона
|
1 группа ОА+НПВП |
2 группа ОА+Д |
|
|
Время возникновения послеоперационнойболи(часы) |
2,9±0,2 |
4,3±0,2** |
|
ВАШ среднее значение (баллы) |
3,03±0,09 |
2,71±0,03* |
|
Потребность во введении НПВП (ампул) |
1,63±0,11 |
1,33±0,06* |
|
Осложнения (головные боли, АГ, ПОТР) |
37 % |
18,6 %* |
Примечание:* – достоверное различие между группами p<0,05; ** – p<0,01.
Добавление к ОА системного дексаметазона приводит достоверному повышению уровня глюкозы по сравнению с контрольной группой на высоте операционной травмы и через 3 часа после операции. Уровень кортизола крови при применении стандартной схемы анестезиологического пособия (ОА+НПВП) интраоперационно не превышает верхнюю границу нормы, что свидетельствует об адекватном обезболивании, а через 3 часа после операции отмечается гиперкортизолемия. Во второй группе (ОА+Д) отмечается достоверное снижение уровня кортизола крови по сравнению с контрольной группой. Значения пролактина достоверно не отличались (табл. 2).
Таблица 2
Уровень глюкозы, пролактина и кортизола крови в зависимости от метода анестезии
|
Показатели |
Глюкозаммоль/л |
ПролактинмМЕ/мл |
Кортизолнмоль/л |
|||
|
1 группа ОА+НПВП |
2 группа ОА+Д |
1 группа ОА+НПВП |
2 группа ОА+Д |
1 группа ОА+НПВП |
2 группа ОА+Д |
|
|
До операции |
4,3±0,3 |
4,4±0,1 |
211±42,5 |
219±21,3 |
499±57,1 |
399,1±20,7 |
|
В момент травмы |
4,9±0,2 |
5,6±0,1* |
1669,5±268,2 |
1411,8±102,9 |
580±52,1 |
484,1±24,7 |
|
Через 3 часа |
4,4±0,3 |
6,4±0,2** |
498,5±105,1 |
596±106,6 |
819±104,5 |
474,3±44,1** |
|
Через 20 часов |
5,5±0,4 |
5,8±0,2 |
222,8±55,8 |
197,8±43,9 |
679±71,1 |
209,7±41,7** |
Примечание:* – достоверное различие между группами p<0,05; ** – p<0,01.
5. Добавление к ОА регионарной блокады терминалей ветвей тройничного нерва влияет на течение всего изучаемого периоперационного периода (табл. 3).
Таблица 3
Течение периоперационного периода в зависимости от добавления к общей анестезии регионарных блокад
|
2 группа ОА+Д |
3 группа ОА+Д+РА |
|
|
САД на высоте операционной травмы (мм рт.ст.) |
115,8±1,2 |
102,7±1,2** |
|
ЧСС на высоте операционной травмы (уд/мин) |
74,6±1,2 |
65,5±1,1** |
|
Фентанил(мкг/кг/час) |
3,2±0,2 |
2,2±0,1** |
|
Севофлюран (об %) |
2,2±0,1 |
1,3±0,04** |
|
Продолжительность анестезии (мин) |
77,1±2,4 |
82,1±3,5 |
|
Время возникновения послеоперационной боли (часы) |
4,3±0,2 |
13,3±0,7** |
|
ВАШ среднее значение (баллы) |
2,71±0,03 |
1,43±0,09** |
|
Потребность во введении НПВС (ампул) |
1,33±0,06 |
1,05±0,06** |
|
Осложнения (головные боли, АГ, ПОТР) |
18,6 % |
7 %* |
Примечание:* – достоверное различие между группами p<0,05; ** – p<0,01.
Интраоперационно отмечается достоверное снижение САД и ЧСС, уменьшается потребность в фентаниле и севофлюране. Отсутствие достоверной разницы в длительности анестезии объясняется нивелированием времени для проведения регионарных блокад более ранним пробуждением вследствие снижения доз препаратов для наркоза. В послеоперационном периоде при примени комбинированной анестезии (Группа ОА+Д+РА) увеличивается безболевой период, уменьшается интенсивность послеоперационной боли, снижается потребность в обезболивающих препаратах, что особенно значимо при нахождении пациента в профильном отделении, уменьшается количество осложнений.
При анализе уровня стресс-гормонов крови обнаружено повышение уровня глюкозы, пролактина и кортизола крови во время и после операции, но в группе с РА эта реакция достоверно ниже на высоте операционной травмы и через 3 часа после операции. Через 20 часов после операции нет достоверных отличий в показаниях в обеих группах (табл. 4).
Таблица 4
Уровень глюкозы, пролактина и кортизола крови
|
Показатели |
Глюкозаммоль/л |
ПролактинмМЕ/мл |
Кортизолнмоль/л |
|||
|
2 группа ОА+Д |
3группа ОА+Д+РА |
2 группа ОА+Д |
3группа ОА+Д+РА |
2 группа ОА+Д |
3группа ОА+Д+РА |
|
|
Дооперации |
4,4±0,1 |
4,4±0,1 |
219±21,3 |
179,2±15,9 |
399,1±20,7 |
408,1±31,2 |
|
В момент травмы |
5,6±0,1 |
5,1±0,1** |
1411,8±102,9 |
1078,7±90,7* |
484,1±24,7 |
402,7±33,5* |
|
Через 3 часа |
6,4±0,2 |
5,5±0,2** |
596±106,6 |
298±32,1* |
474,3±44,1 |
365,1±49,6* |
|
Через 20 часов |
5,8±0,2 |
5,6±0,2 |
197,8±43,9 |
140,5±16,2 |
209,7±41,7 |
147,3±38,3 |
Примечание:* – достоверное различие между группами p<0,05; ** – p<0,01.
6. При анализе показателей значений ВАШ в каждой точке мониторирования выявлено:
-добавление к ОА системного дексаметазона приводит к достоверному снижению интенсивности боли по ВАШ через 1, 2 и 3 часа после операции по сравнению с контрольной группой (ОА+НПВП);
- сочетание ОА с РА приводит к достоверному снижению интенсивности болевых ощущений в течение всего изучаемого послеоперационного периода (рис. 4).
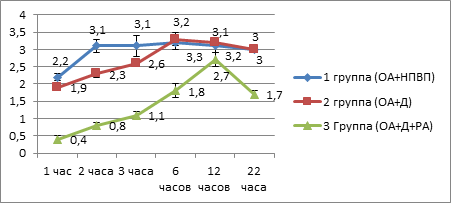
Рис.4. Значения ВАШ в течение первых суток после операции
Выводы
1. Традиционная схема анестезиологического сопровождения (ОА+НПВП) в хирургии ПН и ОНП не обеспечивает адекватного обезболивания в послеоперационном периоде.
2. Добавление к ОА дексаметазона достоверно увеличивает время возникновения послеоперационного болевого синдрома, уменьшает его интенсивность и снижает потребность в дополнительном назначении аналгетиков.
3. Комбинация ОА с регионарными блокадами терминалей I и II ветвей тройничного нерва способствует более гладкому течению анестезии, уменьшает фармакологическую нагрузку на организм пациента, улучшает качество послеоперационного обезболивания, несмотря на более травматичные (в нашем исследовании) вмешательства, и снижает количество осложнений.
Библиографическая ссылка
Карасева Р.С. ОПТИМИЗАЦИЯ АНЕСТЕЗИОЛОГИЧЕСКОГО ПОСОБИЯ В ХИРУРГИИ НОСА И ОКОЛОНОСОВЫХ ПАЗУХ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/en/article/view?id=26849 (дата обращения: 15.05.2026).



