Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
WAYS TO REDUCE THE FREQUENCY OF MAJOR AMPUTATIONS IN PATIENTS WITH DIABETES MELLITUS AND PROGNOSIS FOR DIABETIC FOOT AFTER MINOR AMPUTATION
Число больных сахарным диабетом (СД) в мире с 2006 по 2015 г. возросло более чем в 2 раза и составило 415 млн человек. Согласно прогнозам Международной диабетической федерации к 2040 году СД будет выявлен у 642 млн человек [1]. Среди стран, в которых число больных СД наиболее велико, Россия занимает пятое место.
Несмотря на успехи современной диабетологии, частота поздних осложнений СД продолжает оставаться высокой. Согласно базе данных Федерального регистра СД на 31.12.2016 года частота синдрома диабетической стопы (СДС) при СД 1 типа достигает 19,5%, а при СД 2 типа – 16,2%. Частота макроангиопатии при СД 1 типа возросла до 35,1%; при СД 2 типа – до 20,6% [2]. СД во всех своих клинических проявлениях, и особенно его нейроишемической форме, сопряжен с высоким риском ампутаций нижних конечностей, инвалидизацией и ухудшением качества жизни пациентов [3]. Кроме того, лечение, протезирование, ортопедическая коррекция и медико-социальная реабилитация пациентов, подвергшихся ампутации, требует серьезных экономических затрат [4]. На больных СД в мире из общего бюджета здравоохранения расходуется около 12%. Например, при СД 2 типа 50% этих средств тратится на лечение диабета, а половина – на лечение, реабилитацию пациентов с осложнениями диабета [5]. Выявлено, что стоимость лечения больных без осложнений СД втрое ниже, чем стоимость лечения его поздних осложнений [6].
Развитие хронической критической ишемии нижних конечностей (КИНК) у больных СД при невозможности или неэффективности реваскуляризации в течение 12 месяцев приводит к ампутации в 46%. Смертность при этом достигает 54% [3].
Распространенные гнойно-некротические поражения диабетической стопы (ДС), не связанные с КИНК, как правило, ассоциированы с осложненными нейропатическими язвами, пенетрирующими в глубокие слои тканей стопы – мышцы, сухожилия, кости. По данным Федерального регистра СД, в РФ на 31.12.2016 диабетическая нейропатия зарегистрирована у 33,6% пациентов с СД 1 типа и 18,6% пациентов с СД 2 типа [2].
Значительная частота ампутаций у пациентов обусловлена наличием хронического раневого процесса, микста вирулентной антибиотикорезистентной флоры, склонностью к прогрессированию гнойно-некротического процесса, сниженным регенераторным потенциалом раны. Использование элементов элективной, пластической и регенеративной хирургии, современного высокотехнологичного перевязочного материала, возможностей NPWT-терапии у таких пациентов может увеличить число вмешательств на стопе, сохраняющих конечность [7]. Патогенетически обоснованное расширение показаний к хирургической ортопедической коррекции ДС перспективно для достижения удовлетворительных результатов в отношении статико-динамических функций стопы после операций [8].
Современный уровень диагностики, медикаментозной терапии, реваскуляризации конечности, высокотехнологичных способов обработки, закрытия и стимуляции раны позволяет улучшить прогноз жизни пациентов с СД и снизить частоту высоких ампутаций, однако эти возможности могут быть реализованы в полной мере лишь при соблюдении принципа междисциплинарного взаимодействия между специалистами терапевтического и хирургического профиля [3]. Показателен в этом аспекте опыт Великобритании: междисциплинарный подход и регулярный анализ показателей качества лечения СДС за 11 лет позволил значительно снизить частоту ампутаций [9].
Наряду с этим больные с сохраненной стопой находятся в группе риска повторного возникновения гнойно-некротического заболевания в результате уменьшения площади опорной поверхности, возникновения деформаций стопы и увеличения нагрузки на вторую ногу. Также остаются в наличии факторы, способствовавшие развитию гнойно-некротического или язвенного поражения – нейропатия и макроангиопатия. В связи с этим профилактика рецидивов синдрома диабетической стопы у таких пациентов представляется не менее актуальной проблемой.
Цель исследования. Изучение динамики частоты высоких ампутаций у больных СДС по мере совершенствования междисциплинарного и инновационного подходов к диагностике и лечению и оценка риска повторных госпитализаций пациентов с СДС, которым произведены первичные органосохраняющие локальные вмешательства на стопе.
Материалы и методы. Проведен ретроспективный анализ 1396 историй болезни пациентов с диагнозом «синдром диабетической стопы», находившихся на стационарном лечении в центре «Диабетическая стопа» на базе НУЗ «Дорожная клиническая больница на ст. Челябинск» в период с 2005 по 2015 г. и включенных в исследование методом сплошной выборки. Для изучения динамики последующих госпитализаций и структуры повторных вмешательств у пациентов с рецидивом СДС из общей выборки исследования была сформирована подгруппа из 280 историй болезни пациентов с СДС, госпитализированных повторно в период с 2005 по 2015 г. Критерии включения: 1) повторное поступление в стационар более чем через 2 месяца после выписки; 2) оперативное вмешательство во время повторной госпитализации. Из анализа исключены пациенты, поступавшие для консервативной терапии, а также пациенты с гнойно-некротическими процессами за пределами нижней конечности. Статистическая обработка данных производилась с помощью программного обеспечения StatSoft Statistica 10.0, Microsoft Office Excel 2007.
Результаты. В проанализированной нами выборке подавляющее большинство составляли пациенты с нейроишемической формой СДС - 1294 человека (92,7%), с нейропатической формой СДС было 102 человека (7,3%).
Из 1396 пролеченных случаев СДС одно или несколько оперативных вмешательств за время госпитализации было выполнено 745 пациентам (53,37%), для проведения только консервативной терапии был госпитализирован 651 пациент (46,3%). Общие принципы терапии нейропатической формы СДС без наличия язвенных дефектов соответствовали стандартной схеме, рекомендованной при данной форме (компенсация гликемии, тиоктовая кислота, прегабалин, витамины группы В). Терапия нейроишемической формы СДС включала в себя вазоактивные препараты (алпростан, вазопростан), препараты, улучшающие реологию крови (сулодексид, реополиглюкин).
При анализе динамики госпитализаций за исследованный период отмечается значительное нарастание потока пациентов с СДС с 52 пролеченных случаев в 2005 году до 311 случаев в год в 2015 году (рис. 1).
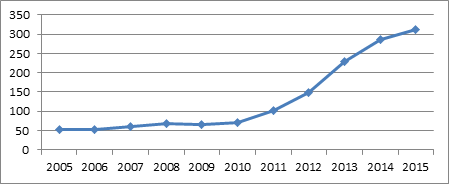
Рис. 1. Число пролеченных случаев СДС в год в период с 2005 по 2015 г.
В рамках реализации мультидисциплинарного подхода и применения высокотехнологичного лечения все пациенты с нейроишемической формой СДС осматривались ангиохирургом. При планировании реконструктивных операций на сосудах проводились рентгенконтрастные исследования. Ангиография аортоподвздошной зоны выполнена 113 пациентам (15,17%). По результатам ангиографии оперировано 65 пациентов (8,72%): транслюминальная баллонная ангиопластика бедренных и берцовых артерий 45 пациентам (6,04%) и/или стентирование артерий голени 15 пациентам (2,01%). У 5 пациентов (0,8%) с КИНК и полисегментарным поражением артерий (2 и более сегментов) произведены гибридные операции: бедренно-подколенное шунтирование или протезирование с последующей транслюминальной баллонной ангиопластикой.
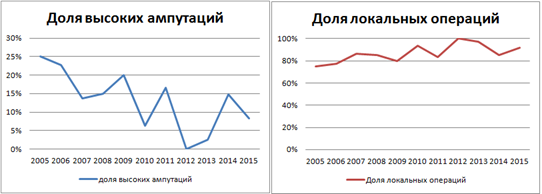
Первичные высокие ампутации были проведены у 95 чел. (12,75%), из них на уровне бедра у 44 чел. (5,9%), голени - у 51 чел. (6,8%). Такие ампутации считаем вынужденной мерой, производим по строгим показаниям. При анализе динамики частоты высоких ампутаций отмечается ее устойчивое снижение за исследуемый период с нарастанием доли локальных операций, используемых для спасения конечности (рис. 2).
Среди локальных операций вскрытие флегмоны стопы с некрэктомией, в том числе с резекцией костей, выполнено у 288 больных (38,6%). Другие локальные операции на стопе (резекции пяточной, таранной и других костей предплюсны, резекции головок плюсневых костей, трансметатарзальная ампутация стопы, ампутация по Лисфранку, ампутация и экзартикуляция «по лучам» стопы) выполнены у 223 пациентов (29,93%). Ампутации и экзартикуляции пальцев произведены у 86 пациентов (11,54%). При подготовке раны к пластическому закрытию использовалась терапия низким давлением (NPWT-терапия) у 180 чел. (24,1%) и обработка раневой поверхности диодным лазером «Sharplan 6020» (длина волны 805 нм) как в режиме коагуляции (этапная некрэктомия), так и в терапевтическом диапазоне. Оптимальные параметры терапии были определены нами в предыдущих исследованиях [10].
А Б
Рис. 2. Доля высоких ампутаций (А) и локальных операций (Б) при синдроме диабетической стопы в период с 2005 по 2015 г. среди всех оперированных пациентов
Хирургическая коррекция деформаций переднего отдела стопы производилась на базе ортопедического отделения 10 (1,3%) пациентам (17 стоп) с нейропатической формой СДС. Имелась сочетанная патология - Hallux valgus и молоткообразная деформация средних пальцев. Производилась резекционная артропластика Brandes-Keller либо угловая дистальная подголовчатая остеотомия первой плюсневой кости по Stoffella. Одновременно с ликвидацией деформации первых пальцев производилась коррекция молоткообразной деформации средних пальцев (6 пациентов, 12 стоп). Выполнялась резекция дистальной головки основной фаланги.
В послеоперационном периоде применялись высокотехнологичные повязки (Fibroclean ag, Fibrosorb, Fibrotul ag; атравматичные повязки Grassolind). При СДС мы придерживаемся принципа как можно более раннего пластического закрытия раны после ее активного очищения. Пластика местными тканями (вторичные швы, ротированные полнослойные лоскуты) выполнена у 127 пациентов (17,05%). Пластика расщепленными и полнослойными аутодермальными трансплантатами - 239 пациентов (32,08%). Закрытие ран лоскутом с осевым кровоснабжением - 2 пациента (0,26%). Методы регенеративной хирургии использованы у 54 чел. (7,2%). С целью стимуляции регенерации при нейропатических язвах у 24 пациентов (3,22%) выполнялся липографтинг аутологичной жировой тканью после хирургической некрэктомии при ране менее 5 см2. Графты вводились в ткани язвы [11-13]. У 30 пациентов (4,03%) с целью стимуляции эпителизации мы применяли терапию плазмой, обогащенной тромбоцитами (PRP-терапия), путем аппликации сгустка и/или инфильтрации тканей [14].
Важную роль в достижении успешного результата оперативного лечения играет реабилитация пациентов после хирургического лечения СДС. Разгрузку стопы мы считаем основой реабилитационных мероприятий. Рекомендуем ортопедическую обувь с передним или задним перекатом. Применяем иммобилизирующую разгрузочную повязку Total Contact Cast. В стационаре пациенты передвигаются на колясках.
Как было показано нами ранее в предварительном исследовании, больные с сохраненной конечностью относятся к группе высокого риска в отношении повторного возникновения гнойно-некротического процесса [15]. При анализе повторных госпитализаций пациентов с оперированной стопой обнаружены следующие результаты. У 280 пациентов (37,58%) из 745 первично оперированных в последующем регистрировались одна и более повторные госпитализации, сопряженные с повторным возникновением гнойно-некротического процесса, потребовавшим выполнения хирургического вмешательства на нижней конечности. При этом одна повторная госпитализация была у 152 пациентов, две – у 54, три – у 42, и более трех - у 32. Максимальное количество госпитализаций у 1 пациента – 6 раз. У трети больных гнойно-некротический процесс возник на противоположной конечности, у двух третей – на оперированной стопе.
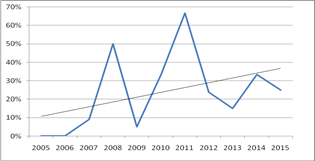
Рис. 3. Доля больных, госпитализированных в период с 2005 по 2015 г. по поводу повторного гнойного процесса на стопе среди всех оперированных больных с СДС
Усредненная доля больных, оперированных по поводу повторного возникновения гнойно-некротического процесса на оперированной ранее стопе за период 2005-2015 г., составила 37,58%, при этом в динамике наблюдалась отчетливая тенденция к увеличению доли таких больных среди пациентов гнойного хирургического отделения (рис. 3). При построении линии тренда на ближайшие пять лет мы обнаружили, что к 2020 году больные с рецидивом будут составлять более половины больных с СДС. Это, несомненно, связано с прогрессивным уменьшением количества высоких ампутаций по мере внедрения новых технологий лечения (рис. 2) и накоплением в популяции пациентов с СД и оперированной стопой.
При анализе времени возникновения повторного гнойно-некротического процесса на оперированной стопе обнаружено, что наиболее часто таковой возникает в ближайшие 12 мес. с момента выписки (13% пациентов). В течение первых пяти лет рецидив возникает у 21% оперированных пациентов. Пятилетняя безрецидивная выживаемость у больных с сохраненной конечностью составила 79% (рис. 4).
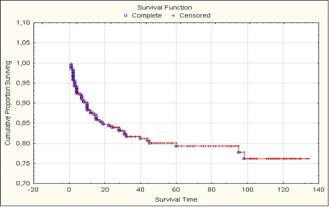
Рис. 4. Безрецидивная выживаемость больных с синдромом диабетической стопы после проведенного оперативного лечения
При анализе частоты ампутации нижней конечности на уровне бедра или голени у больных с повторным возникновением гнойно-некротического процесса на оперированной стопе мы обнаружили, что риск таковой у данной категории пациентов значительно выше, чем при первичном поступлении больного в стационар (35% при повторной госпитализации по сравнению с 12,75% у первичных пациентов соответственно, р<0,001).
При анализе половозрастных характеристик пациентов и особенностей заболевания мы обнаружили, что риск повторного возникновения гнойно-некротического заболевания на оперированной стопе несколько выше у пациентов женского пола, у лиц с СД первого типа и при нейроишемической форме СДС, однако различия не достигают статистически значимого уровня.
Обсуждение результатов. Сокращение числа высоких ампутаций (выше щели голеностопного сустава) при СДС – это безусловная цель любого отделения гнойной хирургии как многопрофильного ЛПУ, так и ЦРБ. Эта цель достижима при действенном мультидисциплинарном подходе, который регламентируется в целевых программах «Сахарный диабет», Отраслевых стандартах и рекомендованных алгоритмах помощи больным СД [1]. Широкое применение пластического закрытия ран стопы, методик регенеративной хирургии, стандартных техник оперативной ортопедической коррекции костных деформаций стопы помогает хирургам при гнойно-некротическом поражении ДС все чаще отказываться от высоких ампутаций конечности в пользу локальных операций, и их количество, как нами продемонстрировано выше, из года в год возрастает.
При гнойно-некротических поражениях ДС локальное оперативное вмешательство обязательно сопровождается некрэктомией. Вследствие этого возникают дефекты кожи, мышц, фасций, сухожилий, костей. Разрушение конгруэнтных суставных поверхностей, изменение точек опоры нарушает статико-динамическую функцию стопы. Деформация продольных и поперечных сводов приводит к перераспределению нагрузки, образованию экзостозов, а также участков гиперкератоза на плантарной поверхности, с кровоизлияниями в них. Вновь запускается механизм образования язвы, чаще нейропатической с последующим инфицированием и возникают условия для повторной госпитализации с необходимостью хирургического вмешательства.
Накопление в популяции пациентов с СД и оперированной стопой, имеющих повышенный риск рецидива гнойно-некротического процесса, наряду с общими тенденциями к увеличению заболеваемости СД в популяции, ранним выявлением больных с СД, увеличением доли консервативного и малоинвазивного лечения, внедрением плановых оперативных ортопедических методик, а также перераспределением потока пациентов с преимущественным их направлением в специализированные центры приводит к значительному повышению числа больных, требующих госпитализации для проведения оперативного или консервативного лечения.
Выводы
1. Применение комплексного мультидисциплинарного подхода к лечению синдрома диабетической стопы позволяет снизить количество высоких ампутаций.
2. Пятилетняя безрецидивная выживаемость у больных с сохраненной конечностью составляет 79%, в течение первого года после выписки возникает 13% рецидивов.
3. Доля больных, оперирующихся по поводу рецидива гнойно-некротических поражений на сохраненной стопе, составляет 37,5% по отношению ко всем оперированным больным и имеет тенденцию к увеличению.
Библиографическая ссылка
Грекова Н.М., Лебедева Ю.В., Шишменцев Н.Б., Динерман Г.В. ПУТИ СНИЖЕНИЯ ЧАСТОТЫ ВЫСОКИХ АМПУТАЦИЙ ПРИ САХАРНОМ ДИАБЕТЕ И ПРОГНОЗ ДЛЯ ОПЕРИРОВАННОЙ ДИАБЕТИЧЕСКОЙ СТОПЫ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/en/article/view?id=26714 (дата обращения: 15.05.2026).



