Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
USING THE INDIVIDUAL MODEL OF RADIAL HEAD PROTHESIS IN EMERGENCY SURGERY
Актуальность проблемы
Повреждения головки лучевой кости составляют примерно 4% всех переломов, более 50% всех переломов проксимального отдела предплечья и более 30% из них встречаются в комбинации с переломами локтевой кости [3-5]. Эпидемиология переломов головки и шейки лучевой кости колеблется между 25 и 39 на 100 000 взрослого населения в год, с примерно равным распределением между полами и средним возрастом пациентов 40 лет [3,5]. Около 10% этих травм сопровождаются вывихами, нестабильностью предплечья или другими переломами [5]. Около половины от общего числа составляют переломы шейки лучевой кости, заболеваемость увеличивается с возрастом и снижается частота сложных переломов [3,5].
В лечении переломов головки лучевой кости существует ряд проблем, таких как определение показаний и выбора метода внутренней фиксации или первичного эндопротезирования, диагностики и способа восстановления связочного аппарата, выбора между первичной тотальной резекцией, либо удалением фрагмента головки лучевой кости, а также проблема выбора дизайна эндопротеза в случае первичной артропластики [1]. Как правило, основной целью оперативного лечения нестабильных переломов является восстановление вальгусной стабильности в локтевом суставе, что обеспечение возможности ранней функциональной нагрузки на локтевой сустав [2].
Цель исследования – улучшение результатов лечения больных с повреждениями проксимального отдела лучевой кости.
В задачу исследования входила разработка индивидуальной модели эндопротеза головки лучевой кости для практической травматологии и ортопедии.
Материалы и методы исследования. Для восстановления вальгусной стабильности при сложных повреждениях локтевого сустава, требующих экстренного оперативного вмешательства в первые сутки с момента травмы, нами была предложена индивидуальная модель эндопротеза головки лучевой кости [патент РФ № 140147 от 27.04.2014 Бюл. № 12]. Кроме того, важнейшим критерием, определявшим показания к ее имплантации, был возраст пациентов – более 70 лет, что обусловлено невысоким уровнем физической активности пожилых людей и малой нагрузкой на плечелучевое сочленение.
Индивидуальная модель эндопротеза головки лучевой кости представляет собой монолитную конструкцию, выполненную из костного цемента на основе полиметилметакрилата. Имплантат содержит цилиндрическую шляпку с углублением в торце, обеспечивающую оптимальный контакт в зоне плечелучевого сочленения, а коническая ножка для усиления прочности армирована спицей типа Киршнера со спиралевидным окончанием, помещенном в шляпку. На ножке в продольном направлении расположены ребра жесткости, обеспечивающие первичную ротационную стабильность ножки эндопротеза в костномозговом канале. Эндопротез изготавливали интраоперационно индивидуально в формообразующих, в которых учитывалась протяженность дефекта, а также диаметр костномозгового канала лучевой кости.

Рис.1. Фотография индивидуальной модели эндопротеза головки лучевой кости
В нашей работе сравнивались отдаленные результаты первичной артропластики у 23 пациентов с переломами головки лучевой кости Mason-Johnston III и IV, прооперированных в отделении травматологии №1 БУЗОО «КМХЦ» за период 2007–2014 гг. Первичное эндопротезирование головки лучевой кости стандартной моделью выполнялось 13 пациентам из группы Mason-Johnston III, 3 пациентам группы Mason-Johnston IV. 7 больным с многооскольчатыми повреждениями Mason-Johnston III и IV типа в комбинации с переломами проксимального отдела локтевой кости для восстановления вальгусной стабильности в локтевом суставе помимо остеосинтеза локтевой выполнялось первичное индивидуальное эндопротезирование головки лучевой кости (рис. 2).
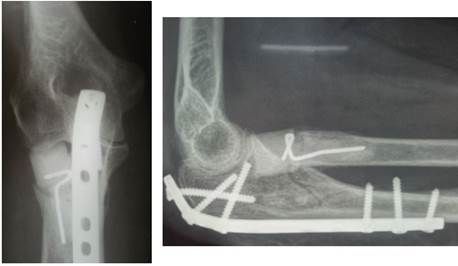
Рис.2. Р-граммы больной М., 73 лет. Выполнен остеосинтез проксимального диафиза локтевой кости, артропластика головки лучевой кости индивидуальной моделью эндопротеза
Клинический анализ отдаленных результатов оперативного лечения выполнялся по истечении 12 месяцев с момента операции в соответствии с оценочной шкалой MEPI (Mayo Elbow Perfomance Index), а также данные о ротационных движениях в плечелучевом суставе.
Для описания результатов использована описательная статистика, ее непараметрические показатели. В качестве среднего значения использована медиана (P 50). Для границ статистической нормы отобраны квартили P 25 и P 75. Указывались также минимальные и максимальные значения. Для сравнения групп использовались непараметрические критерии. В случае сравнения 2-х групп – Манна – Уитни, 3-х и более – Краскела – Уоллиса. Расчеты и построения графиков проводились в программе «Statistica 10,0». Во всех процедурах статистического анализа критический уровень значимости р принимался равным 0,05.
Результаты исследования. Сравнение отдаленных результатов оперативного лечения в группах больных с имплантированным индивидуальным эндопротезом головки лучевой кости и с применением стандартного моноблокового металлического имплантата показало схожие данные. Так, в группе пациентов, пролеченных с использованием индивидуальной модели, угол сгибания в локтевом суставе в 85,7 % случаев составил более 120º. Группа больных, прооперированная с применением стандартного эндопротеза головки лучевой кости, в отдаленном послеоперационном периоде в 75 % случаев показала угол сгибания более 125º. В остальных случаях в обеих группах больных угол сгибания составил 85–95º (рис. 3).
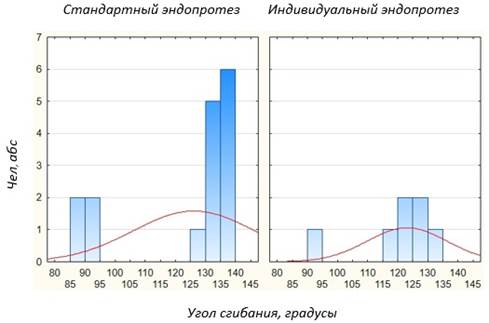
Рис.3. Сравнение угла сгибания в локтевом суставе у пациентов с применением индивидуальной и стандартной модели эндопротеза головки лучевой кости (p = 0,00…)
Сравнение отдаленных результатов эндопротезирования головки лучевой кости с применением индивидуальной и стандартной модели эндопротеза по объему ротационных движений в локтевом суставе показало одинаковые значения. В обоих случаях объем пронации составляет> 60º, а супинации >65º (Рис. 4).
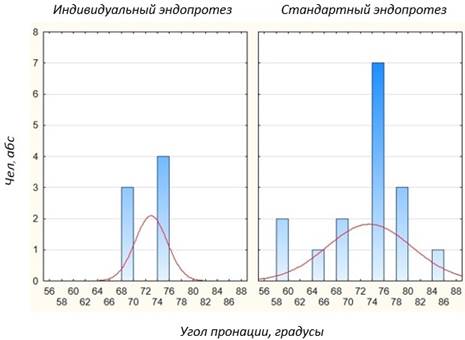
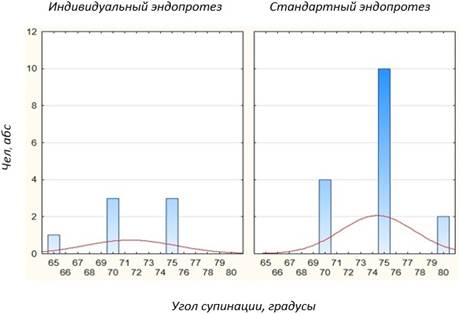
Рис. 4. Сравнение объема ротационных движений в локтевом суставе у пациентов с применением индивидуальной и стандартной модели эндопротеза головки лучевой кости (p = 0,00…)
Во всех 7 случаях первичной артропластики головки лучевой кости индивидуальной моделью в сравнении со стандартными эндопротезами анализ итогового индекса оценки качества локтевого сустава (MEPI) показывает схожие результаты. Получены «отличные» (4 пациента с индексом MEPI 90–100 баллов) и «хорошие» отдаленные результаты оперативного лечения (рис. 5).
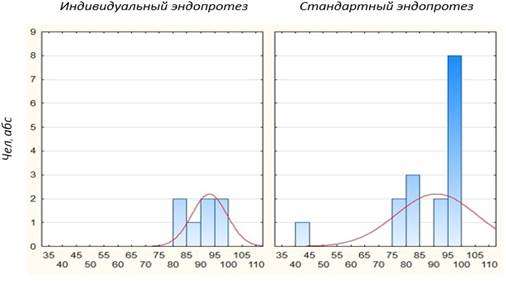
Индекс MEPI, баллы
Рис. 5. Сравнение отдаленных результатов (баллы MEPI) эндопротезирования головки лучевой кости с применением индивидуальной и стандартной модели (p = 0,00…)
Заключение. Предложенная модель эндопротеза головки лучевой кости позволила решить проблему восстановления вальгусной стабильности в локтевом суставе при сложных переломах проксимального отдела лучевой и локтевой кости и избежать первичной резекции головки лучевой кости. Применение разработанного нами имплантата при повреждениях Mason-Johnston III и IV типа в комбинации с переломами проксимального отдела локтевой кости показало «отличные» и «хорошие» (85–100 баллов по MEPI) отдаленные результаты оперативного лечения, которые были достигнуты у 95 % больных, что в свою лучше результатов применения моноблоковых эндопротезов (85–95 баллов по MEPI у 81,25 %). Однако следует отметить, что имплантация предложенной модели осуществлялась лицам с низким уровнем физической активности с возрастом более 70 лет.
На протяжении 4-х лет наблюдений нами не было отмечено ни одного случая септической либо асептической нестабильности ножки эндопротеза. Анализ отдаленных результатов артропластики с использованием индивидуальной модели эндопротеза головки лучевой кости показал эффективность его применения в неотложной оперативной травматологии. Мы полагаем, что данный имплантат возможно использовать для восстановления вальгусной стабильности локтевого сустава как альтернативу стандартным эндопротезам у пожилых пациентов с невысоким уровнем физической активности.
Библиографическая ссылка
Тютюнников А.В., Резник Л.Б., Гегер М.Э. ПРИМЕНЕНИЕ ИНДИВИДУАЛЬНОЙ МОДЕЛИ ЭНДОПРОТЕЗА ГОЛОВКИ ЛУЧЕВОЙ КОСТИ В ЭКСТРЕННОЙ ХИРУРГИИ // Современные проблемы науки и образования. 2016. № 5. ;URL: https://science-education.ru/en/article/view?id=25120 (дата обращения: 15.05.2026).



