С учетом демографических показателей можно констатировать, что в России не менее 5 млн. человек страдают трофическими язвами нижних конечностей, резистентными к консервативной терапии, которые у 1-2% больных впоследствии малигнизируются. В индустриально развитых странах длительно незаживающие раны (трофические язвы) нижних конечностей встречаются у 2 % трудоспособного населения. В пожилом возрасте их частота достигает 4 – 6 % [1, 3].
В среднем, по данным различных источников, трофические язвы венозной этиологии составляют более 70% от всех хронических нижних конечностей [2, 4, 9].
Большое количество предложенных методов лечения трофических язв до сих пор не позволило полностью решить эту сложную проблему. В течение длительного периода основным методом лечения длительно незаживающих ран венозной этиологии являлась широкая хирургическая обработка с широким иссечением нежизнеспособных участков. В последние годы в связи с внедрением в повседневную клиническую практику новых технологий, большое распространение получают щадящие методы, позволяющие сохранить жизнеспособные ткани, способствующие скорейшей регенерации - эпителизации и рубцеванию длительно незаживающих ран. На сегодняшний день аутотрансплантация жировой ткани (липофиллинг) является самой популярной темой научных исследований в области пластической хирургии и регенеративной медицины [5, 6].
Материалы и методы
Под нашим наблюдением находилось 62 пациента с трофическими язвами нижних конечностей венозной этиологии, получающих стационарное лечение в условиях хирургического отделения № 2 в МБУЗ "Городская клиническая больница №7" и хирургического отделения № 2 в НУЗ "Дорожная клиническая больница на ст. Красноярск ОАО "РЖД". Средний возраст больных составил 53 года, в исследование включено 35 женщин, 27 мужчин.
Для оценки эффективности лечения трофических язв нижних конечностей венозной этиологии сформированы две клинические группы больных. Первая группа включала в себя 30 больных, которые получали стандартное лечение. Во вторую группу вошло 32 пациента, которым на фоне стандартного лечения во второй или в третьей фазе раневого процесса (после очищения язвы от некротических тканей) проводили аутотрансплантацию жировой ткани. Группы больных были сопоставимы по полу и возрасту.
Стандартное лечение больных с трофическими язвами нижних конечностей для обеих групп было аналогичным и включало в себя по показаниям следующие элементы: преимущественно постельный режим с возвышенным положением нижних конечностей, компрессионную терапию нижних конечностей (ношение лечебного компрессионного трикотажа 2 класса компрессии), венотоники, антибактериальную терапию, нестероидные противовоспалительные средства, диуретические, противоотечные средства, спазмолитические и сосудорасширяющие средства, витамотерапию и антикоагулянты. Местное лечение трофических язв первой группы больных включало в себя хирургическую обработку ран и медикаментозное лечение в зависимости от фазы раневого процесса.
Больным второй группы на фоне стандартной терапии включали аутотрансплантацию жировой ткани. Методика выполнялась следующим образом: после обработки операционного поля, под местной инфильтрационной анестезией 0,1 % раствором лидокаина с добавлением раствора адреналина (1:200000), проводили проколы кожи до 1,5 мм, отступив 3–5 см от границы донорской зоны, которая находилась на передней брюшной стенке. Проводили инфильтрацию донорской зоны раствором Кляйна без добавления бикарбоната натрия. Между инфильтрацией и липоаспирацией была 15-минутная экспозиция для реализации сосудосуживающего эффекта адреналина. Затем при помощи липоаспирационной канюли до 1,2 мм в диаметре осуществляли туннелизацию с минимальным усилием. Предшествующая инфильтрация способствовала беспрепятственному и легкому проникновению липоаспирационной канюли в ткани донорской зоны. Липоаспирацию проводили шприцем в объеме не более 20 мл, с минимальным отрицательным давлением. Первичный аспират подвергали отмыванию с помощью 5 % раствора глюкозы. Далее пункционную канюлю до 1,2 мм в диаметре с тупым концом проводили до конца каждого маркированного луча (которые были расположены вокруг и под дном трофической язвы) и вводили отмытую жировую ткань «на выходе», постепенно извлекая канюлю путем одновременного и осторожного надавливания на поршень шприца. Веерообразно проводили до 5 введений жировой ткани с одного прокола в мягкие ткани вокруг язвы, создавая перифокальный валик до 0,7 см толщиной. Расстояние между лучами-каналами не превышало 3–4 мм (рис. 1). Так же вводили веерообразно взвесь и непосредственно под язвенный дефект. После извлечения канюли луч-трассу канала мягко массировали через кожу. Затем накладывали асептическую раневую повязку.
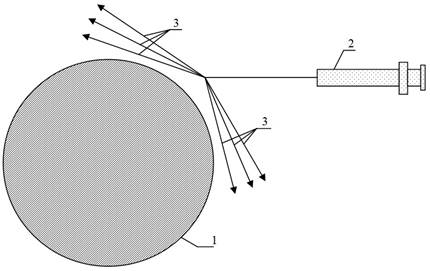
Рис. 1. Направления введения жировой ткани в мягкие ткани вокруг трофической язвы.
(1 - трофическая язва; 2 - инъекционная канюля до 1,2 мм в диаметре с тупым концом; 3 - лучи-трассы введения жировой ткани с одного прокола в мягкие ткани вокруг трофической язвы.)
Математическую обработку результатов исследований проводили с помощью пакета прикладных программ IBM SPSS 20.0 на персональном компьютере.
Для оценки статистической значимости различий учитывали отсутствие нормального распределения переменных в исследуемых группах, применяли непараметрический критерий Манна-Уитни.
Различия во всех случаях оценивали, как статистически значимые при р<0,05.
Результаты и обсуждения:
Основным показателем эффективности проводимого лечения трофических язв нижних конечностей венозной этиологии, служило тщательное планиметрическое исследование раневых дефектов. Динамика площади трофических язв у больных первой и второй групп на фоне лечения существенно отличалась и была связана с ускорением краевой эпителизации и формирования рубцовой ткани у пациентов второй группы (табл. 1)
Таблица 1
Показатели уменьшения площади трофических язв в зависимости от способа лечения (относительно начальной площади)
|
|
До лечения |
1-я нед. |
2-я нед. |
3-я нед. |
4-я нед. |
5-я нед. |
|
1 группа |
100% |
92% |
79% |
67% |
60% |
52% |
|
2 группа |
100% |
78% |
53% |
38% |
26% |
13% |
Как видно из представленной таблицы уменьшение площади трофических язв у больных второй группы по сравнению с пациентами первой группы происходит значительно быстрее, начиная с первой недели лечения. К концу 5-ой недели лечения площадь раневого дефекта уменьшалась практически в 7,7 раз по сравнению с исходными показателями за счет краевой эпителизации и рубцевания, в то время как у пациентов первой группы площадь раны уменьшалась только в 2 раза. Окончательное рубцевание и эпителизацию трофических язв нижних конечностей венозной этиологии у больных первой группы отмечали на 65 ± 16 сутки амбулаторного лечения, а у пациентов второй группы – на 34 ± 4 сутки.
Так же проводили исследование состояния микроциркуляции патологического очага методом лазерной доплеровской флоуметрии (ЛДФ) в красном спектре излучения с использованием лазерного анализатора капиллярного кровотока BLF-21. Запись ЛДФ-грамм производилась один раз в 3 дня, начиная с 9 суток после аутотрансплантации жировой ткани, непосредственно у края трофической язвы и в симметричных точках здоровой конечности (табл. 2).
Таблица 2
Изменение тканевой перфузии в ране у больных 1-й и 2-й группы
|
Точка измерения |
Перфузия (перф. ед.) |
||||
|
Группы |
до лечения |
9 сутки |
12 сутки |
15 сутки |
|
|
Край раны |
1 группа
2 группа |
1,79±0,13
1,72±0,11 |
1,81±0,15
1,87±0,16 |
1,84±0,11
2,04±0,18 |
1,93±0,14
2,32±0,2 |
|
Здоровая |
1 группа
2 группа |
3,1±0,47
3,2±0,43 |
3,6±0,46
3,6±0,4 |
3,7±0,45
3,8±0,42 |
3,7±0,43
3,7±0,45 |
Через 9 дней после проведения аутотрансплантации жировой ткани в мягкие ткани вокруг трофической язвы и под язвенный дефект у больных второй группы отмечали увеличение показателя микроциркуляции на 8,7 % по сравнению с исходными значениями.
На протяжении 2-х недельного контроля показателей микроциркуляции у больных первой группы не происходило достоверного увеличения перфузии края патологического очага, в то время как у пациентов второй группы к 15 суткам наблюдения этот показатель возрос на 35% (с 1,72 перф.ед. до 2,32 перф.ед.) от исходного значения.
Таким образом, использование аутотрансплантации жировой ткани в комплексном лечении трофических язв нижних конечностей венозной этиологии, позволяет улучшить микроциркуляцию патологического очага, что способствует увеличению грануляций, краевой эпителизации и рубцеванию.
Выводы:
Предлагаемый способ лечения трофических язв нижних конечностей венозной этиологии повышает эффективность лечения, сокращает сроки эпителизации длительно незаживающих ран, улучшает условия регионарной микроциркуляции. Способ прост, эффективен, доступен, четко выполняет поставленную задачу, не требует дорогостоящего специального оборудования и может широко применяться не только в крупных медицинских учреждениях, но и в районных центрах и поликлиниках.
Рецензенты:
Черданцев Д.В., д.м.н., профессор, Заведующий кафедрой и клиникой хирургических болезней им. проф. Дыхно с курсом эндоскопии и эндохирургии, ГБОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск;
Здзитовецкий Д.Э., д.м.н., профессор, Заведующий кафедрой и клиникой хирургических болезней им. проф. Ю.М. Лубенского, ГБОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск.



