Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
NOVOSIBIRSK NRIITO EXPERIENCE IN THE TREATMENT OF HIP INSTABILITY USING ATSETOBULOPLASTIKI IN CHILDREN WITH CEREBRAL PALSY
К основным причинам формирования спастической нестабильности тазобедренного сустава и формирование «борозды скольжения» относятся: сохранение вальгусной девиации шейки бедренной кости новорожденного на фоне задержки физического развития, флексионно-аддукционная контрактура тазобедренных суставов и нарушение созревания суставов на фоне задержки статической нагрузки нижних конечностей. У ребенка происходит постепенная потеря навыков и опороспособности нижних конечностей, при клиническом осмотре пациента обнаруживается разная длина конечностей, избыточная внутренняя ротация и дефицит отведения бедер.
Существуют следующие основные требования при оперативном лечении нестабильности тазобедренного сустава: применение щадящих доступов к тазобедренному суставу, бережное отношение к параартикулярным тканям, сосудистым и нервным стволам, необходимость устранения компрессии головки бедренной кости после вправления её в вертлужную впадину, применение при показаниях комбинированных оперативных вмешательств, включающих в себя одномоментное вправление вывиха, устранение недостаточности тазового компонента сустава с коррекцией патологических величин шеечно-диафизарного угла и торсии шейки деторсионно-варизирующей остеотомией [1, 3].
С целью повышения степени стабильности тазобедренного сустава применяют различные реконструктивные операции с восстановлением крыши вертлужной впадины – ацетабулопластики, остеотомии таза в различных модификациях. В зависимости от типа проведенной операции у детей с ДЦП восстановление опороспособности происходит в разные сроки и с разной степенью выраженности контрактур тазобедренного сустава. Большое значение имеет возникновение функционального перекоса таза, затрудняющего постановку ребенка в правильную позу. Учитывая отсутствие изменения натяжения внутритазовых связок и мышц после ацетабулопластики, меньшую травматичность, проведение данного вида вмешательств кажется предпочтительнее на фоне более широко применяющихся периацетабулярных остеотомий таза. Впервые методику остеотомии таза предложил K.Chiari (1955), пересекая подвздошную кость горизонтально на уровне верхнего края вертлужной впадины и сдвигая вертлужную впадину медиально. В настоящее время операцию чаще производят у подростков и взрослых, которым по той или иной причине невозможно выполнить реконструкцию сустава в ином виде, но требуется создание прочного «упора» для головки бедренной кости. Модифицировал операцию Н.Я.Фищенко (1967). R.Salter (1961) предложил остеотомию в области перешейка тазовой кости с последующим отклонением дистального фрагмента латерально кпереди и книзу. В расщеп между фрагментами вставлялся аутотрансплантант с фиксацией спицами Киршнера. Операция применяется у детей дошкольного возраста при ацетабулярном индексе (АИ) до 30-35°. У детей старшего и подросткового возраста выполняют операцию Солтера, двойную или тройную остеотомию таза с пересечением подвздошной, лобковой и седалищной костей. Одним из методов создания прочного упора для головки бедренной кости являются остеотомии наружного кортикального слоя подвздошной кости без нарушения целостности тазового кольца, например создание «навеса» из костно-подкостничного лоскута по F.Conig (1891). Различные модификации этой операции были предложены H.Spitzy (1923) и М.Zance (1925), которые отгибали навес книзу, вставляя аутотрансплантанты. М.И.Ситенко (1927) модифицировал операцию М.Zance, вводя консервированную кость. Перикапсулярную косую остеотомию свода вертлужной впадины до У-образного хряща с введением трансплантанта разработал Р.Pemberton (1958). А.А.Корж (1965-1973) разработал оригинальные методики формирования крыши вертлужной впадины путем отгибания коркового слоя подвертлужной области с введением аллотрансплантантов. G.Tomas (1966) и П.А.Баубинас (1968), независимо друг от друга разработали методику, заключающуюся в продольном рассечении подвздошной кости, отодвигая «отщеп» кнаружи, в который вставляли аутотрансплантант. В 1983 г. С.Е.Тихоненковым и В.П.Мельниковым была внедрена полукружная ацетабулопластика [2, 10].
В Новосибирском НИИТО им. Я.Л.Цивьяна применяется ацетабулопластика по Dega (1969). Операция относится к группе остеотомий направленных на восстановление сферической формы вертлужной впадины без нарушения целостности тазового кольца. При ее выполнении производят периацетабулярное сечение подвздошной кости, Y-образный хрящ используют в качестве центра ротации. Ацетабулопластика типа Dega относится к шарнирным, однако ее особенностью является создание запаса задне-латерального покрытия ВП, поэтому основным показанием служит коррекция тяжелой ацетабулярной дисплазии у детей с церебральным параличом на фоне всегда присутствующего дефицита задне-латерального края вертлужной впадины [7-10].
Цель исследования. Изучить эффективность ацетабулопластики в восстановлении опороспособности тазобедренного сустава у детей с детским церебральным параличом в сравнении с периацетабулярными остеотомиями таза и транспозицией вертлужной впадины.
Материалы и методы. В исследование включены 40 пациентов из 378, оперированных по поводу спастической нестабильности тазобедренного сустава в отделении детской ортопедии Новосибирского НИИТО им. Я.Л.Цивьяна в период с 2007-2013 годы, разделенных на 2 группы по 20 человек в зависимости от типа выполненных операций. Первая группа – с применением ацетабулопластики по Дега и вторая – с применением остеотомии таза по Солтеру, либо двойной остеотомии таза в сочетании с корригирующей остеотомией бедренной кости. Всего было прооперировано 76 суставов. Пациентов со спастической диплегией было 32, право-левосторонней гемиплегией – 2, двойной гемиплегией – 6. Возраст от 3 лет до 17 лет. Таким образом, группы сравнимы по нозологии, возрасту и виду оперативного вмешательства. Распределение пациентов по нозологическим формам и видам оперативных вмешательств представлено в таблицах 1-3.
Таблица 1
Распределение пациентов по нозологическим формам в группах
|
Нозология |
1 группа (количество пациентов) |
2 группа (количество пациентов) |
|
Двусторонний вывих бедра |
2 |
3 |
|
Двусторонний подвывих бедра |
11 |
7 |
|
Сочетание вывиха с одной стороны и подвывиха (децентрации) с другой |
7 |
8 |
|
Односторонний подвывих ( вывих) бедра |
0 |
2 |
|
Всего |
20 |
20 |
Таблица 2
Распределение оперированных суставов по видам хирургического вмешательства в первой группе
|
Варианты хирургических вмешательств |
количество операций |
|
Ацетабулопластика по Дега |
12 |
|
Ацетабулопластика по Дега в сочетании с корригирующей остеотомией бедра |
28 |
|
Всего |
40 |
Таблица 3
Распределение оперированных суставов по видам хирургического вмешательства во второй группе
|
Варианты хирургических вмешательств |
количество операций |
|
Операция Солтера или двойная остеотомия таза |
2 |
|
Двойная остеотомия таза или операцией Солтера в сочетании с корригирующей остеотомией бедренной кости. |
34 |
|
Всего |
36 |
В подходах к лечению пациентов этой группы в зависимости от возраста, степени нестабильности и имеющихся двигательных навыков в Новосибирском НИИТО им. Я.Л.Цивьяна принята следующая тактика. При имеющейся рентгенологической картине – децентрация головки бедренной кости (вальгусная деформация шейки бедра, центрация на наружную часть крыши впадины) – в возрасте до первого гормонального спурта возможны следующие варианты: 1) пациент не ходит – проводится устранение аддукционной двигательной установки (ботулотоксинотерапия, отводящая гимнастика, клиновидная подушка) или контрактуры (аддуктотомия, отводящая гимнастика, шинирование); контроль за динамикой развития суставов раз в 6-12 мес.; 2) пациент самостоятельно ходит – применим идентичный подход с применением функциональных отводящих шин.
При имеющейся аналогичной первой рентгенологической картине у детей в возрасте старше первого гормонального спурта, с выраженной аддукционной контрактурой тазобедренных суставов применимы следующие варианты: 1) контрактуры без артрогенного компонента – выполняется аддуктотомия после стандартной листеноновой пробы в полузакрытом либо открытом исполнении; 2) с имеющимся артрогенным компонентом контрактуры – выполняются блокады, резекции запирательных нервов на стороне поражения; возможно проведение блокад в эндоскопическом исполнении.
Тактика оперативного лечения при подвывихе, вывихе бедра без выраженной деформации вертлужного компонента, неэффективности консервативных методов лечения децентрации и угрозе развития подвывиха – вне зависимости от возраста выполняется следующий комплекс оперативных вмешательств: аддуктотомия, симультанная деторсионно-варьезирующая (ДВО) остеотомия бедренных костей.
При подвывихе, вывихе бедра с выраженной деформацией вертлужного компонента выполняются: аддуктотомия, укорачивающая ДВО бедренных костей, коррекция вертлужного компонента с применением ацетабулопластики или транспозицией вертлужной впадины (выбор определяется возрастным критерием и степенью деформации вертлужной впадины). Операции проводятся с двух сторон одномоментно, включая гемиформы детского церебрального паралича. Остеотомии таза проводятся по общепринятым методикам. Ацетабулопластика осуществляется из переднего доступа с частичной отслойкой средней ягодичной мышцы для четкой визуализации верхнего края вертлужной впадины и «борозды скольжения». Под контролем ЭОП проводится спица-метка, кортикотомия наружного кортикального слоя по направлению к Y-образному хрящу, не доходя до него примерно 5 мм. Далее с помощью заведенного в отщеп дистрактора (собственной разработки) постепенно формируется сферичная «крыша» вертлужной впадины также под контролем ЭОП. В образованный дефект устанавливаем ауто- или аллокостный трансплантант треугольной формы, который при необходимости фиксируется спицей или биодеградируемым винтом «Биоритек». Иммобилизация осуществляется, как правило, гипсовой повязкой: высокие гипсовые «сапожки» с распоркой с учетом имевшихся контрактур. При двусторонней нестабильности оперативное вмешательство, как правило, выполнялось симультанно.
Клинический пример. Пациент Р., 9 лет. В возрасте 5 лет начал терять приобретенные навыки, перестал стоять в вертикализаторе, сформировалась порочная поза с выраженным перекрестом нижних конечностей и относительным укорочение левой нижней конечности до 3 см (рис. 1). Наблюдался болевой синдром при переворотах ребенка и попытке усаживания. Оперативное лечение не предлагалось. Обратился за консультацией в Новосибирский НИИТО им. Я.Л.Цивьяна, после чего был госпитализирован в институт, где ему было выполнено симультанное хирургическое вмешательство: 1) открытое вправление левого бедра, корригирующая остеотомия левой бедренной кости, ацетабулопластика слева по Dega; 2) корригирующая остеотомия правой бедренной кости, миотомия аддукторов с обеих сторон. Рентгенограммы до операции, после операции и через 6 месяцев с момента операции представлены на рис. 1. Вертикализация пациента – через 4 месяца с момента операции. В послеоперационном периоде использована шина типа Денис-Браун в импровизационной модификации.


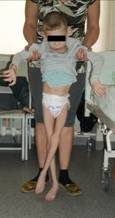
а б в
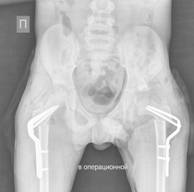
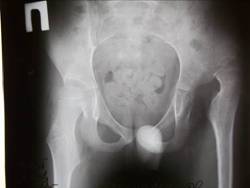
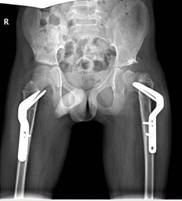
г д е
Рис. 1 Пациент Р., 9 лет. Диагноз: ДЦП. Спастическая диплегия; спастическая нестабильность тазобедренных суставов, подвздошный вывих слева, децентрация, вальгусная деформация шейки бедренной кости справа. Внешний вид до операции – а, б; после операции – в. Рентгенограммы тазобедренных суставов до операции – г, после операции – д, через 6 мес. после операции – е)
Результаты и обсуждение. Критериями для оценки результатов лечения являлись рентгенологические и клинические показатели (представлены в таблицах 4-7). Из рентгенологических индексов стабильности тазобедренного сустава выбраны: ацетабулярный угол (АИ), шеечно-диафизарный угол (ШДУ), угол Виберга и угол Шарпа. Клинически оценивался объем движений в тазобедренных суставах, наличие болевой контрактуры и функционального перекоса таза. Одним из клинических критериев стала исходная выраженная порочная поза пациента, крайне затрудняющая постановку ребенка в правильную позу даже в вертикализаторе.
Таблица 4
Результаты сравнения рентгенологических показателей стабильности тазобедренного сустава до и через 6 месяцев после оперативного вмешательства в первой группе
|
Параметры |
До операции (градусы) |
После операции (градусы) |
|
АИ |
50 (±7) |
14 (±4) |
|
ШДУ |
164 (±4) |
142 (±5) |
|
Угол Шарпа |
74 (±6) |
45 (±4) |
|
Угол Виберга |
3 (±9) |
41 (±5) |
Таблица 5
Результаты сравнения рентгенологических показателей стабильности тазобедренного сустава до и через 6 месяцев после оперативного вмешательства во второй группе
|
Параметры |
До операции (градусы) |
После операции (градусы) |
|
АИ |
44 (±9) |
15 (±6) |
|
ШДУ |
167 (±7) |
141 (±4) |
|
Угол Виберга |
5 (±3) |
47 (±6) |
|
Угол Шарпа |
68 (±5) |
43 (±3) |
Таблица 6
Результаты сравнения объема движений в оперированных суставах через 6 месяцев после оперативного вмешательства в первой группе
|
Параметры |
До операции (градусы) |
После операции (градусы) |
|
Отведение |
34 (±15) |
56 (±7) |
|
сгибание |
95 (±4) |
100 (±3) |
|
разгибание |
1 (±8) |
5 (±7) |
|
Внутренняя ротация |
34 (±11) |
37 (±9) |
|
Наружная ротация |
62 (±6) |
30 (±8) |
|
Болевая контрактура |
1 пациент |
1пациент |
|
Порочная поза с фиксированными контрактурами |
7 |
1 |
|
Функциональный перекос таза |
4 пациента |
6 пациента |
Таблица 7
Результаты сравнения объема движений в оперированных суставах через 6 месяцев после оперативного вмешательства во второй группе
|
Параметры |
(градусы) |
(градусы) |
|
Отведение |
37 (±13) |
58 (±5) |
|
сгибание |
98 (±6) |
105 (±4) |
|
разгибание |
5 (±7) |
7 (±5) |
|
Внутренняя ротация |
37 (±8) |
43 (±4) |
|
Наружная ротация |
84 (±10) |
38 (±11) |
|
Болевая контрактура |
0 пациентов |
2 пациента |
|
Порочная поза с фиксированными контрактурами |
9 |
2 |
|
Функциональный перекос таза |
2 пациента |
8 пациентов |
Анализируя сроки начала вертикализации, было выяснено, что в среднем сроки постельного режима у пациентов с выполненной ацетабулопластикой составляют 3 месяца от момента операции. Средние сроки до начала вертикальной нагрузки у пациентов с выполненной остеотомией таза и транспозицией вертлужной впадины составляют 5-6 месяцев от момента операции. Критерием для начала нагрузки служила консолидация линий остеотомий бедренной кости и таза. Контрактуры тазобедренных суставов были менее выражены у пациентов перенесших ацетабулопластику. Встреченные в нашей клинике осложнения: миграция трансплантанта – у 1 пациента, потеря коррекции в связи с ранней нагрузкой и незаконченной перестройкой «крыши» впадины – у 1 пациента, релюксация вывиха – у 1 пациента (во всех случаях были выполнены реоперации с последующим хорошим исходом).
Осложнений типичных для данного вида операций описанных в литературе (повреждение ростковой зоны, перелома края вертлужной впадины) не встретили (период наблюдения пациентов этой группы более 3 лет).
Учитывая то, что транспозиции вертлужной впадины особенно, в одностороннем варианте, сопровождаются неравномерным напряжением внутритазовых мышц и в случае спастических форм ДЦП (т.е. на фоне исходного высокого тонуса скелетных мышц может провоцировать ухудшение походки на фоне перекоса таза), то ацетабулопластика является более предпочтительным методом. На фоне меньшей операционной травмы, ацетабулопластика в возрастном сегменте 3-12 лет позволяет восстановить стабильность, улучшить сферичность впадины или локально убрать «борозду скольжения».
Увеличивается возможность применения симультанной хирургии при отказе от традиционно более травматичных методов восстановления опороспособности бедра (периацетабулярных остеотомий таза с транспозицией вертлужной впадины).
Применение визуализации этапов оперативного вмешательства под ЭОП позволяет избежать типичных в прошлом осложнений: перелома наружного края вертлужной впадины, повреждения ростковой зоны. Использование дистрактора позволяет дозировано, с четкой градацией степени воздействия изменить форму вертлужной впадины.
Заключение:
1. Ацетабулопластика в настоящее время не потеряла своей актуальности и эффективности на фоне широко применяющихся в настоящее время периацетабулярных остеотомий таза с транспозицией вертлужной впадины.
2. Отсутствие неравномерного натяжения внутритазовых мышц и связок позволяет уменьшить частоту функциональных перекосов таза в послеоперационном периоде.
3. Малая травматичность выполнения операции ацетабулопластики по сравнению с традиционными остеотомиями таза позволяет шире использовать симультанный подход к лечению пациентов, что является более предпочтительным по сравнению с этапным хирургическим лечением.
Рецензенты:Прохоренко В.М., д.м.н., профессор, заместитель директора по научно-лечебной работе, руководитель отдела эндопротезирования и эндоскопической хирургии суставов, ФГБУ «ННИИТО им. Я.Л.Цивьяна» Минздрава России, заведующий кафедрой травматологии и ортопедии ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздрава России г. Новосибирск;
Павлов В.В., д.м.н., главный научный сотрудник, руководитель отделения эндопротезирования тазобедренного сустава и осложнений ФГБУ «Новосибирский научно-исследовательский институт травматологии и ортопедии им. Я.Л.Цивьяна» Министерства здравоохранения Российской Федерации, г.Новосибирск.
Библиографическая ссылка
Семенов А.Л., Рыжиков Д.В., Губина Е.В., Ревкович А.С. ОПЫТ НОВОСИБИРСКОГО НИИТО В ЛЕЧЕНИИ НЕСТАБИЛЬНОСТИ ТАЗОБЕДРЕННЫХ СУСТАВОВ С ПРИМЕНЕНИЕМ АЦЕТОБУЛОПЛАСТИКИ У ДЕТЕЙ С ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ // Современные проблемы науки и образования. 2015. № 6. ;URL: https://science-education.ru/en/article/view?id=23241 (дата обращения: 19.05.2026).



