Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE ROLE OF DATE OF DECOMPRESSION IN RESULTS OF SPINAL TRAUMA IN EXPERIMENT AND CLINIC (FOREING LITERATURE REWIEV)
Позвоночно-спинномозговая травма (ПСМТ) составляет 3-5% в структуре повреждений опорно-двигательного аппарата [1]. Лечение травмы позвоночника, осложненной повреждением спинного мозга в условиях сочетанной травмы, остается актуальной проблемой современной медицины. Наиболее изученным вопросом при сочетанной ПСМТ является ранняя стабилизация поврежденного позвоночно-двигательного сегмента малоинвазивными методиками транспедикулярной фиксации [2,3]. Однако на данный момент нет единого алгоритма хирургического подхода к повреждениям позвоночника в условиях сочетанной травмы. Уменьшение кровопотери и сокращение времени операции являются важными условиями лечения пациентов с сочетанной травмой [2,3,4]. Задачи лечения, такие как, хирургические и реанимационные мероприятия по стабилизации гемодинамики, ранняя хирургическая обработка ран, стабилизация переломов длинных трубчатых костей и таза являются приоритетными. При этих состояниях мало внимания уделяется непосредственно травме спинного мозга и дальнейшим последствиям. Традиционные подходы по декомпрессии спинного мозга связаны с высоким риском кровопотери и инфицирования послеоперационных ран у пациентов с сочетанными повреждениями[3,4,5]. Нами разработана методика и инструментарии для выполнения декомпрессии спинного мозга при переломах нижнегрудных и поясничных позвонков, позволяющая минимизировать риски традиционных подходов. Данная методика позволяет выполнить адекватную декомпрессию спинного мозга у пациентов с сочетанными травмами в первые 24 часа, при этом данная методика соответствует современному пониманию концепции Damagecontrol.
Результаты и обсуждение. Пациентка В., 24 лет, была доставлена в приемный покой 23 ГКБ через 1 час после падения с 4 этажа. После первичной диагностики и реанимационных мероприятий пациенту выставлен диагноз – тяжелая сочетанная травма: позвоночно-спинномозговая травма, оскольчатый нестабильный перлом L1 тип С по AO\ ASIF ВМК 3степени. Нарушение проводящих функций спинного мозга тип В по ASIA\IMSOP. Вертикально-нестабильное повреждение тазового кольца: перелом лонной и седалищной кости справа. Перелом боковой массы крестца справа. Тупая травма грудной клетки: перелом 3 и 7 ребер слева. Шок 2 степени.
По результатам компьютерной томографии поясничного отдела, выполненной при поступлении пациента, определяеться нестабильный перелом L1 позвонка с вертебромедулярным конфликтом 3 степени и выраженной кифотической деформацией. (рис. 1,2). На основании рентгенограмм таза визуализировано вертикально нестабильное повреждение (рис. 3).
Нами было принято решение о выполнении экстренной декомпрессивно-стабилизирующей операции после стабилизации гемодинамики пациента. Для достижения положительных результатов в неврологическом восстановлении необходимо выполнение декомпрессии в течение первых 24 часов, для достижения лучших результатов – в течение первых 6 часов. Оперативное вмешательство выполнено через 2 часа от момента поступления в объеме – малоинвазивная видео-ассоциированная декомпрессия спинного мозга на уровне L1 позвонка, малоинвазивная транспедикулярная фиксация Th12-L2. Время оперативного вмешательства составило 1 час 15 мин, кровопотеря в объеме 100 мл.
Данное оперативное вмешательство позволило решить основные задачи при ПСМТ, а именно выполнить адекватную декомпрессию сосудисто-невральных структур и устранить кифотическую деформацию. При этом данный объем вмешательства не утяжеляет состояние пациента, в виду малотравматичности.
Техника оперативного вмешательства
В положении пациента на животе нами выполняется парамединный межмышечный доступ 3-5 см, который позволяет уменьшить кровопотерю и минимизировать травму дорсального-мышечного комплекса. Далее проводится резекция межпозвонкового сустава, с частичной аркотомией и резекцией ножки позвонка (рис. 4). Цель доступа освободить боковую поверхность твердой мозговой оболочки и спинномозговой корешок. В данной технике принципиально добиться визуализации корешка, так как риск его повреждения достаточно высок. Далее, с использованием видеоассистенции, визуализируется конкремирующий отломок кости и передняя поверхность твердой мозговой оболочки (рис.5). Следующим шагом является формирование полости под конкремирующим отломком, с использованием разверток, из латерального миниинвазивного доступа, сформированного тубусами-ретракторами (рис. 6).
Данный этап проводится под контролем видеоассистенции и электронно-оптического преобразователя (ЭОП).
Используя крючок-пальпатор (разработанный нами для данной операции), производиться репозиция отломка в сформированную полость и уплотнение тела сломанного позвонка (рис. 7, 8).
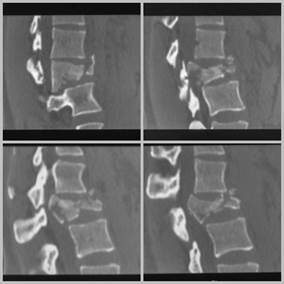
Рис.1. Сагиттальные КТ сканы при поступлении: визуализируется нестабильный перелом L1 позвонка с формированием кифотической деформации
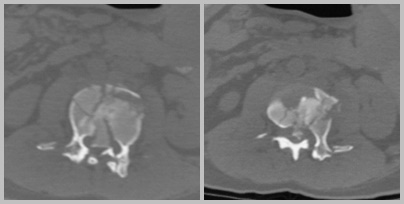
Рис.2. Аксиальные КТ сканы при поступлении: визуализируется перекрытие канала костными фрагментами, вертебро-медуллярный конфликт 3 степени
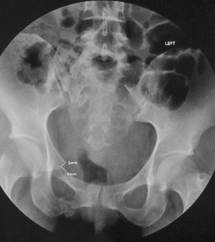
Рис.3 Рентгенограмма тазового кольца при поступлении пациента: на снимке визуализировано вертикально нестабильное повреждение тазового кольца, перелом лонной и седалищной костей справа, перелом боковой массы крестца
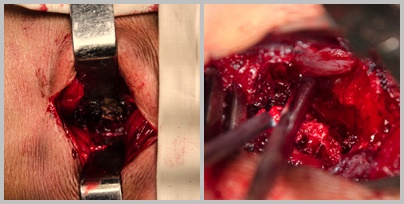
Рис.4. Межмышечный доступ, визуализация боковой поверхности твердой мозговой оболочки после резекции сустава и ножки позвонка
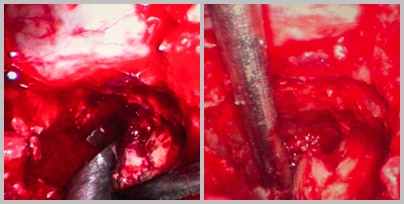
Рис.5. Вид через эндоскоп, визуализирован конкремирующий отломок позвонка, сдавливающий сосудисто-невральные структуры
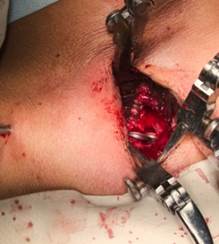
Рис.6. Вид с установленной разверткой: развертка проведена через дополнительный латеральный доступ для формирования полости под конкремирующим отломком позвонка, контроль установки осуществляется с помощью видео ассистента
Благодаря использованию данного инструмента минимизируется кровопотеря, так как установка производиться над задней продольной связкой, что позволяет выполнить манипуляции в канале без дополнительной травмы венозных сплетений. После осуществляется видеоконтроль декомпрессии и целостности твердой мозговой оболочки. (рис. 9) Следующим этапом выполняется малоинвазивная транспедикулярная фиксация смежных с поврежденным позвонков с формированием правильной оси позвоночника.
Результаты оперативного лечения
Пациентка находилась в отделении реанимации в течение 2-х суток, после стабилизации состояния переведена в отделение. По результатам контрольной компьютерной томографии восстановлена ось позвоночника, полностью устранена кифотическая деформация, вертебро-медуллярный конфликт уменьшен с третей степени до первой. Также произведен контроль установки транспедикулярных винтов (рис.10).
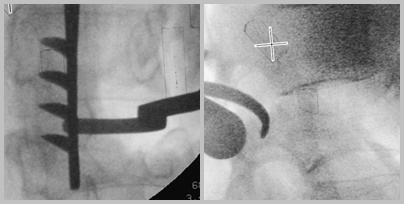
Рис.7. Установка крючка-пальпатора: при правильной установки крючка инструмент проводиться на всю ширину позвоночного канала, данная процедура контролируется видео ассистентом и 2х проекционным ЭОП контролем
При неврологическом осмотре статус пациентки соответствует типу С по ASIA\IMSOP. Начата ранняя двигательная реабилитация с ограничениями из-за повреждения тазового кольца и восстановление тазовых функции.
На 14-ые сутки пребывание в стационаре пациентке выполнен второй этап оперативного вмешательства из торакотомического доступа, с целью реконструкции передней колонны. Выполнен опорный комбинированный металло-аутокостный спондилодез с резекцией тела L1 позвонка. На рентгенограммах после операции удовлетворительное стояние имплантов, ось позвоночника практически полностью восстановлена (рис.11). Пациентка выписана из отделения на 30 сутки, и была передана на реабилитационный этап. Контрольная явка была на 2 месяца от травмы. Неврологическое восстановление до уровня Dпо ASIA\IMSOP (рис. 12). Полное клиническое восстановление неврологических функций у пациента было зафиксировано через три месяца.
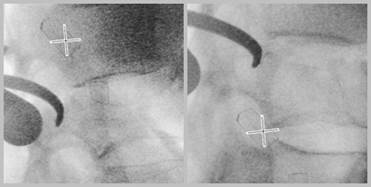
Рис.8. Этап репозиции отломка с помощью крючка-пальпатора, контроль в боковой проекции до и после репозиции
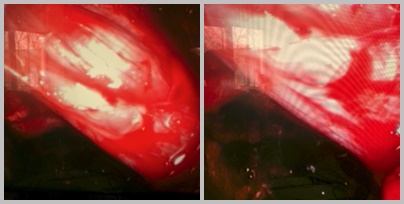
Рис.9.Контроль декомпрессии видео ассистентом после репозиции отломка, визуализируется освобожденная передняя поверхность твердой мозговой оболочки, также визуально определяется появление пульсации ТМО
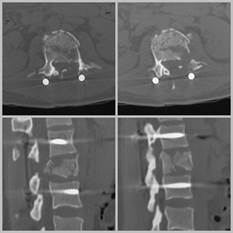
Рис.10 КТ сканы контроля после операции, восстановлена ось позвоночника, вертебро-медуллярный конфликт уменьшен с третей до первой степени
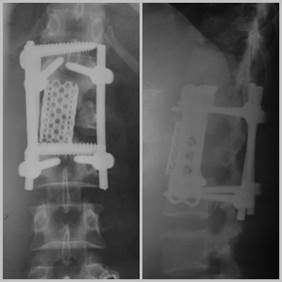
Рис.11.Рентгенограммы поясничного отдела позвоночника после второго этапа оперативного вмешательства, ось позвоночника восстановлена, состояние конструкций удовлетворительное
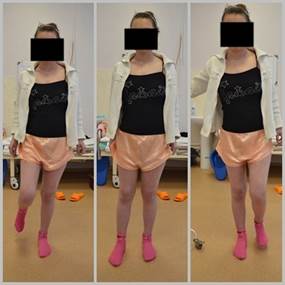
Рис.12. Клинический результат через 2 месяца, пациент самостоятельно ходит
Вывод. Использование малоинвазивных методик оперативного вмешательства в первые 24 часа от момента травмы при осложненных переломах нижнегрудных и поясничных позвонков создает благоприятные условия для восстановления неврологического дефицита, за счет профилактики вторичных повреждений спинного мозга. Использование данной методики не утяжеляет состояние пациентов в условии сочетанных повреждений.
Рецензенты:
Щеколова Н.Б., д.м.н., профессор, профессор кафедры травматологии, ортопедии и ВПХ ГБОУ ВПО ПГМА им. Е.А. Вагнера Минздрава РФ, г. Пермь;
Борзунов И.В., д.м.н., ученый секретарь Ученого совета ГБОУ ВПО «Уральская государственная медицинская академия Минздрава РФ», г. Екатеринбург.
Библиографическая ссылка
Бердюгин К.А., Штадлер Д.И., Гусев Д.А., Штадлер В.Д. КЛИНИЧЕСКИЙ СЛУЧАЙ ПРИМЕНЕНИЯ МАЛОИНВАЗИВНОЙ ДЕКОМПРЕССИИ ПОЗВОНОЧНОГО КАНАЛА ПРИ СОЧЕТАННОЙ ПОЗВОНОЧНО-СПИННОМОЗГОВОЙ ТРАВМЕ // Современные проблемы науки и образования. 2015. № 5. ;URL: https://science-education.ru/en/article/view?id=22496 (дата обращения: 12.05.2026).



