Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COMLEX TREATMENT OF POSTOPERATIVE NEUROPATHY OF LINGUAL NERVE
Нейропатия язычного нерва характеризуется разнообразным симптомокомплексом, в основе которого лежит ишемия нервной ткани, вызванная отеком и воспалением послеоперационной раны. Посттравматическая нейропатия язычного нерва, после сложных удалений ретенированных и дистопированных третьих моляров нижней челюсти, сопровождающихся осложнением, встречается в 2-7% клинических случаев. Данная патология наблюдается достаточно редко, но, по опыту наблюдений, именно эта разновидность нейропатии в большей степени снижает качество жизни пациента, так как сопровождается разнообразным симптомокомплексом. Больные жалуются одновременно на онемение и жгучие боли в пораженной области, потерю ориентации языка в полости рта, что приводит к частым травмам при акте жевания и, как следствие, особенно мучительной и длительной боли при надкусывании, а также нарушения приема пищи [4].
Этиология данного явления лежит в особенностях топографического расположения язычного нерва и его прилегания к операционной области, а также чувствительности нервной ткани к ишемии [4; 7].

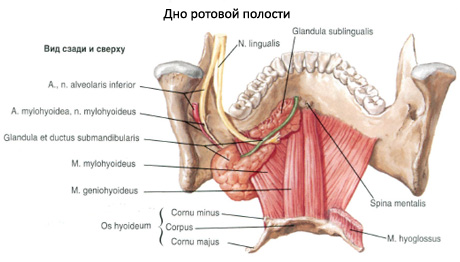
Рис.1. Топографическая анатомия язычного нерва по отношению к удаляемому третьему моляру нижней челюсти
Нарушение техники проведения анестезии при операции по удалению зуба мудрости, а именно введение большого объема анестетика с высокой концентрацией вазоконстриктора и дислокация его депо, может явиться первичным фактором развития нейропатии язычного нерва. В случае с полной ретенцией и дистопией, хирургу требуется произвести разрез и скелетировать ретромолярную область. Чрезмерная мобилизация мягких тканей и сильное, длительное отведение последних хирургическим крючком может явиться вторым фактором развития данного осложнения. Создание доступа к зубу через компактную пластинку и травматичность его экстрации также является условием для развития осложнения.
В литературе приводится односторонний подход к лечению нейропатии язычного нерва, который сводится к направлению больного под наблюдение и лечение невролога, с последующей медикаментозной терапией [4; 9]. Необходимо помнить, что причина описываемой патологии не носит центральный генез, и требуется в первую очередь местное комплексное лечение, направленное на купирование болевого синдрома, восстановление нормальной проводимости нервного волокна, устранение ишемии нерва и восстановления механической функции языка[4; 6]. В связи с этим в лечебно-диагностический алгоритм целесообразно ввести методы сосудистой диагностической визуализации для исследования состояния локальной микроциркуляции [1], а также разработать комплексный дифференцированный реабилитационный план [5].
В данной статье описан опыт применения комплексного лечения нейропатии язычного нерва, включающий в себя различные методы реабилитации.
Цель работы: разработать комплексный подход к лечению нейропатии язычного нерва.
Материалы и методы
1. Группа больных из 12 человек, перенесших травматическое удаление третьих моляров нижней челюсти, с характерными жалобами.
2. Нейростимулятор «Электроника ЭПБ-50-01» для проведения чрескожной элекро-нейростимуляции (ЧЭНС).
3. Гипербарическая оксигенация (ГБО).
4. Комплекс витаминов группы В (Нейромультивит).
5. Противовоспалительная терапия (Диклофенак).
6. Противоотечная терапия (Дексометазон).
7. Десенсибилизирующая терапия (Тавегил).
8. Профилактика заболеваний ЖКТ (Омеразол).
9. Антиоксиданты [8; 9].
10. Дифференцированные физические упражнения.
11. Визуально-аналоговая шкала оценки боли (ВАШ).
Ход работы
Перед началом лечения выяснялась степень выраженности боли при помощи ВАШ и фиксировалась на протяжении всего периода лечения с составлением графика. В первую очередь устранялся болевой синдром, который купировался проведением противовоспалительной терапии (Диклофенак 3.0 в/м на 5 дней) и ЧЭНС N10 по 35 минут в день c фиксацией активного электрода в области ментального отверстия, настройкой работы прибора с ультракороткой длительностью импульса и высокой частотой тока.
Следующим этапом для устранения отека местных тканей пациенты получали в течение 5 дней Дексометазон 8 мг и Тавегил 2.0 внутримышечно, что назначалось через 2-3 часа после проведения обезболивания.
После снятия отека и нарушения тканевого метаболизма, вызванного ишемией, на следующие сутки начиналось проведение гипербарической оксигенации N5-7 и назначение витаминов группы В препарата Нейромультивит в течение 30 дней.
Для профилактики заболеваний ЖКТ при приеме НПВС больные получали Омепразол по 1 таблетке за 20 минут до еды утром 7 дней. Также всем пациентом проводилась терапия антиоксидантами [3]
Завершающим этапом, в качестве физической реабилитации для нормализации кровообращения и восстановления чувствительности, а также ориентации языка в полости рта, пациенты выполняли комплекс дифференцированных физических упражнений. Ниже приведены упражнения и их последовательность.
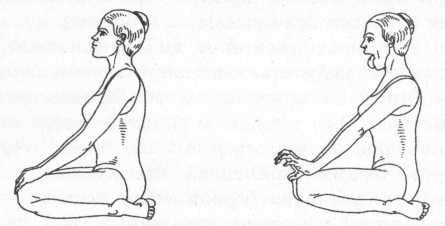
Рис. 2. Упражнение № 1
Вытягивание языка с усилием, напряжением мышц шеи на несколько секунд, расслаблением и последующим повторением 3, 9 или 21 раз.
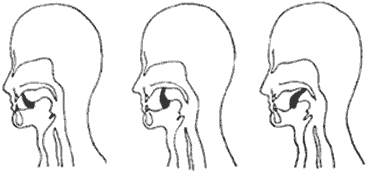
Рис. 3. Упражнение № 2
Смещение языка в сторону мягкого неба с усилием и фиксацией в таком положении несколько секунд, с последующим расслаблением и повторением 3, 9 или 21 раз.
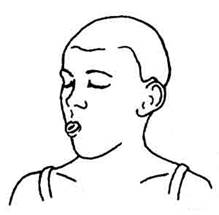
Рис. 4. Упражнение № 3.
Вытягивание и складывание языка вдоль с последующим дыханием через рот 20 секунд.
Описанный комплекс упражнений легко осваивался пациентами, который они повторяли на протяжении 5-7 дней по 2-3 раза в день с ведением дневника самонаблюдений.
Результаты
По завершении курса лечения все больные отметили значительное улучшение своего состояния и качества жизни. В отдалённые сроки пациенты не отмечали рецидивов заболевания на протяжении более чем 1,5 лет наблюдений.
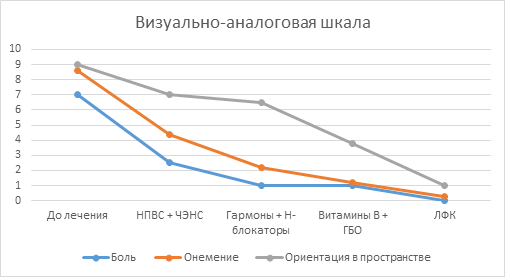
Рис. 5. Таблица полученных результатов в исследуемой группе
На данном графике представлена положительная динамика по основным жалобам.
Обсуждение
По сравнению с однонаправленными тактиками лечения предложенная методика показывает наиболее эффективный результат за счет последовательности и специально подобранных для данной области упражнений. Пациенты, не получавшие предложенной схемы лечения, значительно дольше достигали выздоровления, а в некоторых случаях онемение языка сохранялось в отдаленные сроки наблюдения, свыше двух лет.
Заключение
Предоставленная схема лечения нейропатии язычного нерва продемонстрировала убедительные результаты как в непосредственные, так и в отдаленные сроки после лечения. Данная тактика заключается в устранении всех факторов, которые провоцируют развитие столь сложного симптомокомплекса. Именно комплексный и междисциплинарный подход к данной проблеме позволит быстро разрешать возникшую патологию язычного нерва, сокращать сроки пребывания пациента в стационаре, не допускать хронизации процесса, а также добиваться длительной ремиссии.
Рецензенты:
Хан М.А., д.м.н. профессор, заведующий ЦМР «ДГКБ № 13 им. Филатова», г. Москва;
Молочков В.А., д.м.н., профессор, руководитель клиники дерматовенерологии, дерматоонкологии ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского», г. Москва.
Библиографическая ссылка
Никитин А.А., Секирин А.Б., Прикулс В.Ф., Чукумов Р.М., Юдин Д.К. КОМПЛЕКСНОЕ ЛЕЧЕНИЕ ПОСЛЕОПЕРАЦИОННОЙ НЕЙРОПАТИИ ЯЗЫЧНОГО НЕРВА // Современные проблемы науки и образования. 2015. № 5. ;URL: https://science-education.ru/en/article/view?id=21940 (дата обращения: 14.05.2026).



