Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL AND FUNCTIONAL CHARACTERISTICS OF THE PATIENTS WITH ACUTE ODONTOGENIC INFLAMMATORY DISEASES
В этой связи исследование клинико-функционального состояния пациентовс острыми одонтогенными воспалительными заболеваниями позволяет выбрать оптимальную терапию для пациентов с данной патологией, где основу будет составлять предупреждение косметических дефектов мягких тканей лица и функционального состояния мимической мускулатуры, а также для успешного результата полноценного функционирования всех трофотропных систем и механизмов.
Цель исследования:изучить клинико-функциональную характеристику пациентовс острыми одонтогенными воспалительными заболеваниями.
Материалы и методы.Обследован91больной с OOBЗ. Клиническое и инструментальное обследование проводилось на базе отделения челюстно-лицевой хирургии больницы скорой медицинской помощи г. Ставрополя МЗ CK. Группу контроля составили 30 практически здоровых лиц.Из исследования были исключены пациенты с нейропатией лицевого и тройничного нервов.
Диагностика ООВЗ основывалась на предварительном клинико- рентгенологическом обследовании, где в зависимости от степени тяжести вовлечения в воспалительный процесс костных и окружающих мягких тканей лица все пациенты были разделены на базовые 3 группы. Первую группу составили пациенты, у которых был диагностирован острыйодонтогенный периостит (n=25 человек); вторую группу составили пациенты с остеомиелитом (n=30 человек); третью - пациенты, где остеомиелит был осложнен флегмоной челюстно-лицевой области (n=36 человек).Средний возраст пациентов с периоститом составил 30,5±1,43 года, с остеомиелитом – 26,2±1,76 года, с флегмоной – 41,3±2,02 года, контрольной группы – 36,2±1,87 года.Среди обследованных больных с периоститом превалировали женщины – 64%, с остеомиелитом и флегмоной – мужчины (соответственно 56,7% и 58,3%).
Результаты и их обсуждения. При поступлении в стационар,основными жалобами пациентов были назначительные болевые ощущении в области зуба или зубов, затруднение акта жевания, а также отечности нижней части лица. Интенсивность болевых ощущений, распространенность,иррадиация,локализация, а также общие и местные симптомы,сопровождавшие инфекционно-воспалительный процесс, зависели от степени и локализации выраженности ООВЗ.
Наиболее частой локализацией боли при периостите (у 60,0%)была верхняя челюсть (ВЧ), при остеомиелите (О)– нижняя челюсть (у 63,3%).В тоже время при флегмоне клетчаточного пространства, прилегающего к нижней челюсти (НЧ),наибольшая болезненность была отмечена в поднижнечелюстном пространстве у 47,2%.
Таблица 1
Локализация болевых ощущений при различных вариантах ООВЗ
|
Локализация боли |
Число пациентов в группах (больные / %) |
||
|
Периостит (n=25) |
Остеомиелит(n=30) |
Флегмона(n=36) |
|
|
Верхняя челюсть |
15 (60,0) |
11 (26,7) |
7 (19,4) |
|
Нижняя челюсть |
10 (40,0) |
19 (63,3) |
12 (33,3) |
|
Подчелюстное пространство |
- |
- |
17 (47,2) |
Нами отмечено, что в 5 (16,7%) случаяхостеомиелит ВЧ осложнялся флегмонами что, в большей мере связано с анатомо-топографическими особенностями, где впервую очередь следует отметитьналичие большого количества отверстий в компактном слое ВЧхорошее кровоснабжение, что обычно способствует и увеличивает быструю эвакуацию гнойного экссудата под слизистую оболочку.Болевые ощущения при разных формах ООВЗ преимущественно иррадиировали в зоны, представленные на рисунке 1.
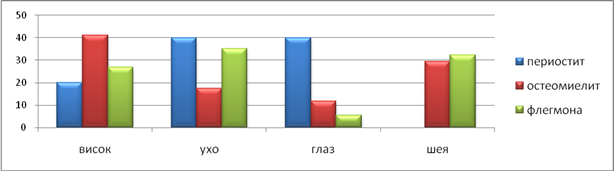
Рис.1. Зоны наиболее частой иррадиации болевых ощущений при различных вариантах ООВЗ
Проведенный анализ болевых ощущений, что встречается при любом воспалительном процессе [7], позволил отметить, что в области зуба,(вероятногоисточника инфекции), при периостите боль распространялась на половину челюсти это же стороны с иррадиацией в глаз в 40%, в ухо в 40% и ввисок в 20%. При остеомиелите и флегмоне,пациенты чаще жаловались на иррадиацию в шею (28,5% и 33,5%) и ввисок (42,3% и 36,3%). Данное обстоятельство было намисвязано ссущественным вовлечением в воспалительный процесс мягких околочелюстных тканей. Следует отметить, что для периостита, более характерной оказалась в 41,1% случаевноющаяболь, «дергающего» боль была отмечена в 34,4%, а также распирающаяв 27,8% случаев. В то же время при остеомиелите больные описывали болевые ощущения как рвущие в 48,1% случаев, распирающие в 24,6%, пульсирующие в 18,8%, «дергающие» в 12,9%. Для флегмоны–характерными были пульсирующие боли в 49,7% случаев, острые илирвущие в 24,4%. Результаты представлены на рисунке 2.
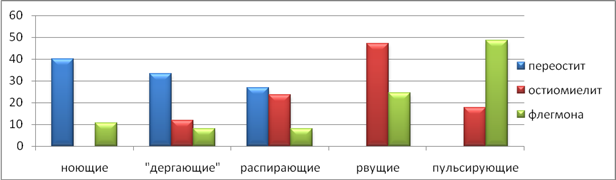
Рис.2. Характер болевых ощущений при различных вариантах ООВЗ
Анализ интенсивности болевых ощущений позволил отметить, что при периостите в 54,4% случаев чаще отмечалась умеренная и в 41,1% выраженная боль. Течение остеомиелита характеризовалосьв 47,4% выраженной болью, в тоже время резко выраженная боль была отмечена в 42,8%, умеренная в 11,8% случаев. При флегмоне были отмеченырезко выраженные болевые ощущения в 41,6% случаев, и только в 5,4% случаев –умеренная, что представлено графически на рисунке 3.
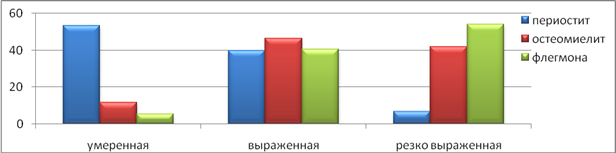
Рис.3. Выраженность болевых ощущений при различных формах ООВЗ
Следует признать, что выраженность болевых ощущений во много провоцировалось рядом факторов, что представлено в таблице 2.Данное обстоятельство способствовало усилению болевых ощущений у пациентов с различными формами ООВЗ.
Таблица 2
Факторы, усиливающие болевые ощущения, при различных формах ООВЗ
|
Факторы |
Число больных в группах (в %) |
||
|
Периостит(n=25) |
Остеомиелит (n=30) |
Флегмона (n=36) |
|
|
Жевание |
- |
17 (56,7) |
33 (91,7) |
|
Повышение температуры |
25 (100) |
30 (100) |
36 (100) |
|
Речь |
- |
12 (40) |
31 (86,1) |
|
Акт глотание |
- |
- |
18 (50) |
|
Эмоции |
8 (32) |
21 (70) |
22 (61,1) |
|
Утренние часы |
1 (4) |
26 (86,7 |
36 (100) |
|
Дневное время |
2 (8) |
25 (83,3) |
36 (100) |
|
Ночные часы |
25 (100) |
30 (100) |
36 (100) |
Нами отмечено, что во всех случаяхповышение температуры являлось основным провоцирующим фактором, приводящее к усилению болевых ощущений. Отмечено, что при периостите и холоди теплосущественно усиливали боль, в то время как при остеомиелите и флегмоне наибольшее значение имело прием горячей пищи.Акт жевания в 17 (56,7%) случаях усиливал болевые ощущения у больных с остеомиелитом и в 33 (91,7%) случаях при флегмоне. В половине случаев глотание было затруднено только у пациентов с флегмоной. Затруднение речи в 12 (40%) случаях было отмечено у пациентов с остеомиелитом и в 31 (86,1%) случаях с флегмоной, что было связано с затруднением движения в височно-нижнечелюстном суставе, где произношение трудных звуков вызывала не только усиление боли до интенсивности «простреливающей», но и резкое болезненное ограничение движения в нем.
Нами были оценены влияние отрицательных эмоций, которые способствовали снижению порога болевой чувствительности. Так в8 (32%) случаях больных с остеомиелитом, в 21 (70%)случаях с флегмоной и у 22 (61,1%) больных с периоститомотрицательные эмоции способствовали усилению болевых ощущений. Во всех случаях ночные часы приводили к усилению боли (вагальное влияние).
Анализ давностиодонтогенного процесса от момента появления первых болевых ощущений до поступления в стационар составила в среднем при периостите 2,0±0,03 дня, при остеомиелите 7,1±0,04 дня, при флегмоне 14,5±0,07 дня. Имелась прямая корреляционная зависимость (r=0,47) тяжести ООВЗ от длительности течения.
Как следует из рисунка 4, наиболее часто пусковым фактором развития ООВЗ при остеомиелите и флегмоне было поражение нижних зубов (70,6%, 83,8%), главным образом, моляров (52,9%, 83,8%). Поражение фронтальных зубов, преимущественно, осложнялось периоститом. Воспалительный процесс в премолярах мог осложняться практически в равной степени периоститом (46,7%) или остеомиелитом (41,2%).
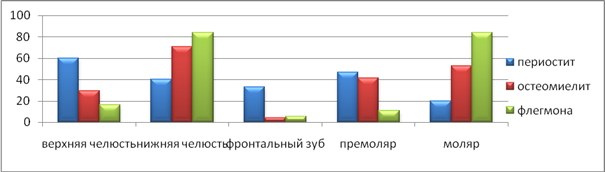
Рис. 4. Локализация «причинного» зуба при различных вариантах течения ООВЗ
В воспалительный процессвовлекалось различное количество зубов, что представлено на рисунке 5.
|
|
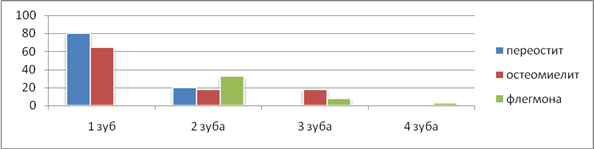
Рис.5. Распределение больных с различными вариантами течения ООВЗ по количеству зубов, вовлеченных в патологический процесс
Из рисунка 5 видно, что различные формы течения ООВЗ преимущественносопровождались вовлечением в воспалительный процесс одним или двумя зубами. Проведенный анализ результатов анамнеза, о типе патологического процесса, предшествовавшем ООВЗ, позволил отметить, что наиболее значимым в этиологии одонтогенных воспалительных заболеванийбыло обострение хронического периодонтита (при периостите – у 10 (40%) пациентов, остеомиелите – у 10 (33,3%) больных, флегмоне у 13 (36,1%) больных). В то же время при остром периодонтит(при периостите – у 5 (20%), остеомиелите – у 5 (16,7%), флегмоне – у 6 (16,7%) больных).
Следует отметить, что обострение хронического пульпита, чаще прослеживалось в анамнезеу 4 (16%) пациентов с остеомиелитом и у 5 (16,7%) с флегмоной, в то время, как острый пульпит в равной доле был причиной формирования различных вариантов течения ООВЗ. В 2 (8%) случаях при периостите, в 2 (6,7%) случаях при остеомиелите и в 3 (8,3%) случая при флегмоне.
В качестве основного пускового фактора в развитии ООВЗ у всех пациентов в равнойстепени практически выступали такие факторы, как затруднение прорезывания зубов (12%, 10%, 11,1%) и как нагноение одонтогеннойкисты (12%; 13,3%, 11,1%).
В половине случаев всех обследованных пациентов с ООВЗ,осложненияодонтогенного процесса были спровоцированы врачебными манипуляциями. Так при периостите в 52%, при остеомиелите в 60%, при флегмоне - у 55,6% больных. Из приведенной таблицы 3 наглядно представлено, чтоболее значимой причиной было преимущественно травматичное удаление «причинного» зуба.
Таблица 3
Врачебные манипуляции, способствовавшие развитию различных форм ООВЗ
|
Врачебные манипуляции |
Число больных в группах (в %) |
||
|
Периостит |
Остеомиелит |
Флегмона |
|
|
Травматичное удаление зуба |
5 (20) |
9 (30) |
11 (30,6) |
|
Эндодонтические манипуляции |
5 (20) |
10 (33,3) |
8 (22,2) |
|
Травматичное зубное протезирование |
3 (12) |
2 (6,7) |
- |
Так при периостите это составило 5 (20%) случаев, остеомиелите 9(30%) больных, при флегмоне 11 (30,6%) наблюдений. Эндодонтические манипуляции в 5 (20%) случаев при периоститепривели к ООВЗ, остеомиелите в 10 (33,3%) случаях, флегмоне в 8 (22,2%) наблюдений.В3 (12%) случаяхзубное протезирование с травмой круговой связки зуба и периодонтитом осложнилось периоститом итолько в 2(6,7%)наблюдениях – остеомиелитом.
Кроме базовых и местных факторов, следствием которых является развитие различных вариантов течения ООВЗ, большое значение на наш взгляд имели общие факторы, способствующие воспалительному процессу, что представленона рисунке 6.
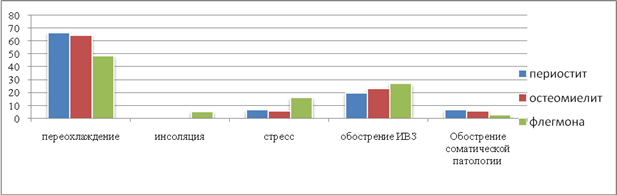
Рис.6. Различные факторы, способствовавшие осложненному течению одонтогенного воспалительного процесса
Нами отмечено, что наиболее важным фактором, приводящим к нарушению динамического равновесия между очагом хронической одонтогенной инфекции и организмом больного, приводящим к возникновению ООВЗ,явилось, главным образом переохлаждение. Так при периостите это составило 17 (68%) случаев, при остеомиелите 20 (66,7%) случаев, при флегмоне у 18 (50%) больных. Острые или обострение хронических воспалительных заболеваний также имели место и составили при периостите 5 (20%) случаев, при остеомиелите 10 (33,3%) случаев, при флегмоне 10 (27,8%)наблюдений, среди которых доминировали заболевания органов дыхания и ЛОР органов. Стресс, как дезадаптирующийкомпонент, снижающий иммунную защиту, преобладал в группе пациентов с флегмоной у 16,7% пациентов. Провоцирующий фактор в виде инсоляция был отмечен только в группе больных с флегмоной и составил 2 (5,5%) случая. Наименее значимыми факторами во всех группах былиобострение хронических соматических заболеваний,соответственно (8%; 6,7%; 2,8%).
Заключение.Таким образом, проведенное исследование позволило констатировать тот факт, что механическая травма странзиторной бактериемией способствовала осложненному течению одонтогенного процесса.В половине случаев всех обследованных пациентов с ООВЗ,осложненияодонтогенного процесса были спровоцированы врачебными манипуляциями.
Анализ интенсивности болевых ощущений позволил отметить, что при периостите в 41,1%,приостеомиелита в 47,4% и при флегмоне в 41,6% случаях характеризовалосьвыраженная боль. Анализ давностиодонтогенного процесса от момента появления первых болевых ощущенийимело прямуюкорреляционную зависимость (r=0,47) тяжести ООВЗ от длительности течения.
Наиболее часто пусковым фактором развития ООВЗ при остеомиелите и флегмоне было поражение нижних зубов (70,6%, 83,8%), главным образом, моляров (52,9%, 83,8%), что наиболее часто провоцировалось переохлаждением.
Рецензенты:Байда А.П., д.м.н.,доцент, зав. кафедрой общей врачебной практики, Ставропольский государственный медицинский университет, г. Ставрополь.
Долгова И.Н., д.м.н., доцент кафедры неврологии, нейрохирургии и медицинской генетики,Ставропольский государственный медицинский университет, г. Ставрополь.
Библиографическая ссылка
Романенко И.С., Конев С.С., Гандылян К.С., Караков К.Г., Карпова Е.Н., Апагуни А.Э. КЛИНИКО-ФУНКЦИОНАЛЬНАЯ ХАРАКТЕРИСТИКА ПАЦИЕНТОВ С ОСТРЫМИ ОДОНТОГЕННЫМИ ВОСПАЛИТЕЛЬНЫМИ ЗАБОЛЕВАНИЯМИ // Современные проблемы науки и образования. 2015. № 4. ;URL: https://science-education.ru/en/article/view?id=20836 (дата обращения: 12.05.2026).



