Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
LASER THERAPY AND COMPUTER THERMOGRAPHY IN PATIENTS WITH STRANGULATED VENTRAL HERNIA
Грыжи передней брюшной стенки остаются одной из самых распространенных хирургических патологий и встречаются у 3-6% населения, а среди лиц пожилого и старческого возраста – у 15–17%. На долю ущемленных грыж приходится до 10–17% от общего количества больных с данной патологией [3; 5; 7].
Единственным способом лечения ущемленных грыж является неотложная операция, которая выполняется в 8–10% случаев среди всех герниопластик [2]. Отмечается неуклонный рост больных с послеоперационными вентральными грыжами (ПОВГ) [3; 7].
Настоящий период развития герниологии характеризуется переходом на различные ненатяжные способы пластики с использованием современных синтетических протезов и шовного материала, позволяющие закрыть дефекты апоневроза различных размеров, снизить частоту послеоперационных осложнений (п/о) и рецидивов [4; 9]. Клиническими исследованиями доказано, что использование полипропиленовых эндопротезов может эффективно и безопасно применяться в ургентной герниологии [10]. Однако широкого распространения сетчатые протезы в экстренной хирургии ущемленных грыж не получили, из-за достаточно высокого процента п/о раневых осложнений – 11–23%, сроков госпитализации и частоты летальных исходов – 7–24% [6; 8].
Таким образом, проблема хирургического лечения пациентов с ущемленными грыжами передней брюшной стенки (УГПБС) и дальнейший поиск новых способов профилактики раневых осложнений на сегодняшний день являются важной научной и практической задачей.
Цель исследования – изучить влияние воздействия низкоинтенсивного лазерного излучения (НИЛИ) на репаративные процессы в зоне пластики и оценить результаты лечения пациентов с ущемленными грыжами передней брюшной стенки.
Материал и методы
Проведен ретроспективный анализ результатов лечения 265 пациентов с ущемленными паховыми, пупочными и ПОВГ, которые находились на лечении в клинике госпитальной хирургии ГБОУ ВПО «Самарский государственный медицинский университет» с 2008 по 2014 г. включительно. Все пациенты были разделены на две группы: основную и контрольную. Основную группу (n=138) составили пациенты, которым применялось НИЛИ и устройство для профилактики эвентрации (УДПЭ), внедренные в работу хирургического отделения клиники госпитальной хирургии СамГМУ с 2010 года. Контрольную группу (n=127) составили пациенты, которым НИЛИ и данное устройство не применялись. В свою очередь пациенты основной и контрольной групп, в зависимости от способа оперативного пособия (пластики), были условно разделены на две подгруппы. Подгруппу А составили больные, которым выполнялись ненатяжные способы пластики, подгруппу В - пациенты, оперированные с применением традиционных способов пластики. В зависимости от локализации ущемленного грыжевого выпячивания пациенты основных и контрольных групп распределены следующим образом (табл. 1).
Таблица 1
Распределение пациентов (n=265) по локализации ущемленной грыжи
|
Группы |
Подгруппы |
Вид грыжи |
Всего n (%) |
||
|
Паховая n (%) |
Пупочная n (%) |
ПОВГ n (%) |
|||
|
Основная (n=138) |
А |
28 (41,2) |
17 (25,0) |
23 (33,8) |
68 (100) |
|
В |
30 (42,9) |
18 (25,7) |
22 (31,4) |
70 (100) |
|
|
Контрольная (n=127) |
А |
29 (43,3) |
16 (23,9) |
22 (32,8) |
67 (100) |
|
В |
25 (41,7) |
15 (25,0) |
20 (33,3) |
60 (100) |
|
|
Итого |
112 (42,3) |
66 (24,9) |
87 (32,8) |
265 (100) |
|
Отмечается, что в исследуемых группах преобладают пациенты, оперированные по поводу ущемленной паховой грыжи – 112 (42,3%) и ПОВГ – 87 (32,8%).
Средний возраст пациентов основных групп (n=138) составил 58,6±4,2 года, из них мужчин – 98 (71,0%), женщин – 40 (29,0%). В контрольных группах (n=127) средний возраст составил 57,8±3,9 года. Мужчин было – 94 (74,0%), женщин – 33 (26,0%). По срокам госпитализации от начала ущемления больные основных и контрольных групп распределены следующим образом (табл. 2).
Таблица 2
Распределение больных по срокам госпитализации от начала ущемления грыжи
|
Группа |
Сроки госпитализации (ч.) |
Всего |
||
|
0-6 |
6-24 |
После 24 |
||
|
Основная |
98 (71,0%) |
27 (19,6%) |
13 (9,4%) |
138 (100 %) |
|
Контрольная |
86 (67,7%) |
30 (23,6%) |
11 (8,7%) |
127 (100 %) |
|
Итого |
184 (69,4 %) |
57 (21,5 %) |
24 (9,1 %) |
265 (100 %) |
После госпитализации все больные оперированы в течение двух часов.
Статистически значимых различий по локализации ущемленного органа, полу, возрасту и срокам госпитализации пациентов в сравниваемых группах не выявлено. Следует отметить, что большая часть пациентов находилась в трудоспособном возрасте, что обуславливает большую социальную значимость изучаемой проблемы.
Пациентам подгруппы «А» основной и контрольной групп (n=135) проводились различные ненатяжные способы пластики: при паховых грыжах (n=57) - способ Лихтенштейна у 50 (87,7%), герниолапаротомия с последующей ненатяжной пластикой - у 7 (12,3%) пациентов; при пупочных (n=33) грыжах; способ onlay - у 22 (66,7%), sublay - у 11 (33,3%); при ПОВГ (n=45) способ onlay - у 18 (40%), inlay - у 11 (24,4%) и sublay - у 16 (35,6%) пациентов.
Пациентам подгруппы В основной и контрольной групп (n=130) выполнялось грыжесечение с традиционной пластикой: при паховых грыжах (n=55) - пластика задней стенки пахового канала - у 32 (58,3%), передней стенки – у 14 (25,4%). В 9 (16,3%) наблюдениях, помимо аутогерниопластики по Постемпски, выполнялась лапаротомия, так как ущемление осложнилось некрозом участка тонкой кишки. При лечении пупочных грыж (n=33) применялись способы Мейо – у 11 (33,3%) и Сапежко – у 22 (66,7%) пациентов. При ПОВГ (n=42) в 100% наблюдений - герниолапаротомия с последующей пластикой по Сапежко.
Интраоперационно выявлено, что характер патологических изменений органов, находившихся в грыжевом мешке при ущемлении, был неоднороден (табл. 3).
Таблица 3
Интраоперационный (n=265) характер патологических изменений органов в грыжевом мешке
|
Группа, подгруппа |
Состояние ущемленного органа |
Всего |
|||||||
|
Жизнеспособный |
Нежизнеспособный |
||||||||
|
Некроз большо- го сальника |
Некроз участка кишки |
||||||||
|
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
||
|
Основная |
А |
27 |
39,7 |
25 |
36,8 |
16 |
23,5 |
68 |
100 |
|
В |
31 |
44,3 |
26 |
37,1 |
13 |
18,6 |
70 |
100 |
|
|
Контрольная |
А |
29 |
43,3 |
24 |
35,8 |
14 |
20,9 |
67 |
100 |
|
В |
28 |
46,7 |
17 |
28,3 |
15 |
25,0 |
60 |
100 |
|
|
Итого |
115 |
43,4 |
92 |
34,7 |
58 |
21,9 |
265 |
100 |
|
Преобладали пациенты – 150 (56,6%) с нежизнеспособным органом в грыжевом мешке, что явилось основанием для применения НИЛИ в качестве способа профилактики раневых осложнений.
В ходе оперативного вмешательства пациентам с ПОВГ (n=33), а также с некрозом ущемленного органа, которым выполнялась герниолапаротомия, производилась обширная отслойка подкожной жировой клетчатки от апоневроза. Это приводит к образованию остаточной полости над сетчатым эндопротезом, а также между апоневрозом и подкожной жировой клетчаткой при натяжных способах пластики, которая вследствие ряда причин может сопровождаться образованием сером, гематом или абсцесса в раннем послеоперационном периоде.
С целью уменьшения остаточной полости, анатомо-физилогического сопоставления тканей в п/о ране, уменьшения количества раневых послеоперационных осложнений и профилактики рецидива грыжеобразования - у 30 (21,7%) пациентов основных групп нами применено устройство для профилактики эвентрации (патент РФ на полезную модель № 103462 от 28.04.2010), представленное на рис. 1.

Рис. 1. Использование устройства для профилактики эвентрации
Устройство содержит: пластину из полимерного материала с отверстиями, которая препятствует прорезыванию швов, съемную крышку с фиксаторами, позволяющую следить за состоянием раны. Через отверстия по краям пластины пропускаются концы П-образных швов, захватывающие наружные кожно-апоневротические слои брюшной стенки. Данное устройство снимали на 12–14-е сутки.
Кроме того, для профилактики раневых осложнений мы применяли НИЛИ в интра- и послеоперационных периодах (рационализаторское предложение СамГМУ № 81 от 24.03.2010). Пациентам, которым не проводилось дренирование подкожно-жировой клетчатки, использовали чрескожный метод воздействия лазерного облучения, а при дренировании зоны пластики – дистантный способ воздействия посредством гибкого моноволоконного световода с расфокусированным пучком световой энергии. Использовали аппарат «Креолка-32» (ООО «Фирма Техника-Про», Россия). Длина волны 630 нм, мощность 3 мВт/см2, экспозиция 4-7 мин. Режим непрерывный. Курс лечения в среднем составил 6,0±2,0 суток. НИЛИ обладает проникающей способностью в ткани, улучшает лимфо- и гемоциркуляцию. Это усиливает репаративные процессы и ускоряет регенерацию тканей в зоне пластики [1].
Результаты лечения оценивали, используя локальные и общие критерии. Локальные: цвет кожного покрова, ощущение боли, состояние раны, характер и сроки прекращения раневого отделяемого. Общие: общее состояние пациента, температурная реакция организма, результаты КТ, показатели лейкоформулы и цитологического метода исследования. Для оценки репаративного процесса в зоне пластики и эффективности применения НИЛИ проводили цитологическое исследование раневого отделяемого на 1, 3, 5-е сутки с помощью мазков – отпечатков по методике М. Покровского с окраской по Романовскому – Гимза.
Оценку непосредственных (период госпитализации) и отдаленных (в сроки от 1 до 5 лет) результатов лечения проводили по модифицированным критериям. В раннем п/о периоде хорошим результатом лечения считали: отсутствие жалоб и заживление раны первичным натяжением; удовлетворительным: наличие инфильтрата, серомы или гематомы в области п/о раны; неудовлетворительным - нагноение раны. В позднем п/о периоде критериями хорошего результата лечения считали: отсутствие лигатурных свищей и абсцесса, хронического болевого синдрома и рецидива грыжи; удовлетворительного: умеренный болевой синдром, чувство инородного тела в зоне пластики; неудовлетворительного: выраженный хронический болевой синдром, наличие лигатурного свища, рецидив грыжи.
Результаты и обсуждение
Сравнительный анализ ранних послеоперационных осложнений у пациентов основных и контрольных групп представлен в табл. 4.
Таблица 4
Ранние послеоперационные осложнения у пациентов (n=265) основных и контрольных групп
|
Вид осложнения |
Группа пациентов |
|||||||
|
Контрольная |
Основная |
|||||||
|
Подгруппа А (n =67) |
Подгруппа В (n =60) |
Подгруппа А (n =68) |
Подгруппа В (n =70) |
|||||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
Серома |
10 |
14,9 |
13 |
21,7 |
3 |
4,4 |
4 |
5,7 |
|
Гематома |
3 |
4,5 |
3 |
5 |
1 |
1,5 |
2 |
2,9 |
|
Инфильтрат |
8 |
11,9 |
3 |
21,7 |
2 |
3 |
5 |
7,1 |
|
Нагноение раны |
1 |
1,5 |
3 |
5 |
0 |
0 |
0 |
0 |
|
Всего |
22 |
32,8 |
32 |
53,4 |
6 |
8,9 |
11 |
15,7 |
Данные результаты свидетельствуют, что у пациентов основной группы количество раневых осложнений значительно ниже по сравнению с таковыми в контрольной группе, что составило 12,3 и 42,5% соответственно (р<0,05). Нагноение п/о раны наблюдалось у 4 (3,1%) пациентов контрольной группы, которым НИЛИ не применялось. В основной группе нагноение послеоперационной раны не выявлено.
Цитологические исследования показали, что у пациентов основной группы в мазках–отпечатках на 1-2-е сутки преобладали эритроциты, а соотношение гранулоцитов к агранулоцитам приближалось к таковому в периферической крови. К 3–4-м суткам наблюдалось увеличение количества нейтрофилов, уменьшение или даже полное исчезновение эозинофилов, лимфоцитов, деструктивных форм нейтрофилов. Соотношение гранулоцитов к агранулоцитам приближалось 10:1. К 5-м суткам после операций преобладали нормальной формы нейтрофилы, нарастало число лимфоцитов, макрофагов, что свидетельствовало о благоприятном течении раневого процесса. Регенераторный тип цитограммы в основной группе наблюдался на 5–6-е сутки, тогда как в контрольной группе на 9–11-е сутки (р<0,05).
По данным КТ (рис. 2), при благоприятном течении п/о периода у всех пациентов подгруппы А и В основной группы на 1-3-е сутки отмечалась локальная умеренная гипертермия - 1,2±0,4 ºС, соответствующая площади эндопротеза, умеренной воспалительной реакции и хорошей микроциркуляции. На 3-5-е сутки местная температура колебалось в пределах 1,3±0,5 ºС, что говорит об асептическом воспалении как естественной реакции на оперативное вмешательство. На 7-8-е сутки термопрофиль зоны операции практически не отличался от окружающих тканей и разница составляла 0,3±0,2 ºС. Повышение локальной температуры в пределах 1,2±0,4 ºС свидетельствовало о гладком течении п/о периода и отсутствии осложнений. Это наблюдалось у 88,1% пациентов подгруппы А и у 82,9% - подгруппы В основной группы. Повышение локальной температурной реакции в зоне пластики на 2,4±0,5 ºС, свидетельствовало о наличии инфильтрата или серомы в области п/о раны.
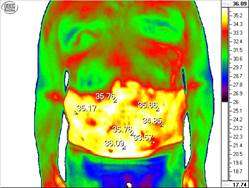
Рис. 2. Термограмма пациента М. на 5-е сутки после герниопластики сетчатым протезом onlay по поводу ущемленной ПОВГ
Повышение локального термопрофиля более 3,0 ºС свидетельствовало о гнойно–септическом воспалении в области послеоперационной раны.
Таким образом, применение НИЛИ способствовало достижению хорошего результата лечения у пациентов подгрупп А и В основной группы в 91,2% и 84,3% по сравнению с подгруппами А и В контрольной группы, где данный результат наблюдался в 67,2% и 46,7% случаев (р<0,05). Неудовлетворительных результатов лечения в основной группе не выявлено.
В отдаленном п/о периоде нами обследованы 97 (70,3%) из 138 пациентов основной группы и 89 (70%) из 127 контрольной группы в сроки от 1 до 5 лет (3,6±1,4 года). Всего из 265 пациентов обследовано – 186 (70,2%).
Лигатурные абсцессы и свищи послеоперационного рубца при применении сетчатого протеза и НИЛИ выявлены – у 1 (2,0%), а без НИЛИ – у 5 (10,7%) пациентов; хронический болевой синдром - у 2 (4%) и 6 (12,8%) соответственно (р<0,05). Рецидивов грыж в сроки от 1 до 5 лет в исследуемых группах не выявлено.
Из 47 (67,1%) пациентов, оперированных традиционными способами пластики с применением НИЛИ, УДПЭ, количество рецидивов в сроки от 1 до 5 лет выявлено - в 8 (17%), лигатурных абсцессов и хронического болевого синдрома в области послеоперационного рубца – в 3 (6,4%) и 1 (2,1%) наблюдениях соответственно. Тогда как из 42 (70%) обследованных пациентов с применением пластики местными тканями, но без применения НИЛИ и УДПЭ рецидив выявлен - у 16 (38,1%), лигатурный абсцесс – у 7 (16,7%), а хронический болевой синдром в зоне операции – у 5 (12%) пациентов (р<0,05). Самый высокий процент рецидива выявлен у пациентов подгруппы В контрольной группы с ПОВГ – 19,0%, паховой – 12% и пупочной грыжей – 7,1%.
Изучение отдаленных результатов лечения показало, что у пациентов, оперированных с применением сетчатых протезов, НИЛИ и УДПЭ, неудовлетворительных результатов лечения не выявлено, а удовлетворительный результат значительно ниже по сравнению с пациентами, которым НИЛИ и УДПЭ не использовались.
Воздействие НИЛИ в п/о периоде способствовало уменьшению болевого синдрома, снижению сроков дренирования с 8,1±1,0 до 4,2±1,0 (р<0,05), ранних п/о осложнений и сроков госпитализации. Средний койко-день в основных группах составил: при паховых и пупочных грыжах - 6,2±1,0, при ПОВГ с применением НИЛИ - 11,6±1,0, а в группах сравнения - 8,4±1,0 и 17,6±1,0 суток соответственно (р<0,05).
Заключение
Протезирующие методы пластики при ущемленных грыжах передней брюшной стенки в сочетании с НИЛИ и устройством для профилактики эвентрации позволяют достоверно улучшить ранние и отдаленные результаты оперативного лечения и приблизить их к результатам лечения в плановой хирургии. КТ позволяет своевременно выявить раневые осложнения и прогнозировать течение послеоперационного периода.
Рецензенты:
Столяров Е.А., д.м.н., профессор кафедры общей хирургии с клиникой пропедевтической хирургии ГБОУ ВПО «СамГМУ» Минздрава России, г. Самара;
Калимуллин Х.А., д.м.н., доцент кафедры факультетской хирургии ГБОУ ВПО «СамГМУ» Минздрава России, г. Самара.
Библиографическая ссылка
Шестаков Е.В., Быстров С.А., Каторкин С.Е., Бизярин В.О. ПРИМЕНЕНИЕ ЛАЗЕРОТЕРАПИИ И КОМПЬЮТЕРНОЙ ТЕРМОГРАФИИ У БОЛЬНЫХ С УЩЕМЛЕННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ // Современные проблемы науки и образования. 2015. № 2-1. ;URL: https://science-education.ru/en/article/view?id=17160 (дата обращения: 12.05.2026).



