Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
TREATMENT OF PATIENTS WITH LONG HEALING WOUNDS OF VASCULAR ORIGIN
Введение
Длительно незаживающие раны - это, в первую очередь, язвы различной этиологии, когда репаративные возможности организма нарушены или недостаточны. Большинство язв нижних конечностей (около 80–90%) связано с сосудистыми нарушениями, среди них превалируют язвы, возникающие при венозной недостаточности и сахарном диабете. Венозные трофические язвы – результат длительного, осложнённого течения хронической венозной недостаточности на фоне варикозной или посттромбофлебической болезни, либо (что бывает достаточно редко) венозных ангиодисплазий [2; 9].
Традиционным способом лечения патогенной микробной флоры является применение антибактериальных лекарственных средств, однако эффективность применения антибиотиков снижается из-за быстро развивающейся резистентности бактерий к большинству современных антибактериальных препаратов. Создание нового антибиотика занимает около 10 лет, а общие затраты на получение только препарата обходится ведущим фармацевтическим компаниям в сумму не менее 2 млрд долларов США [4; 7].
Многовековое стремление врачей различных специальностей создать универсальную полифункциональную повязку для скорейшего заживления ран до сих пор не увенчалось успехом, что обусловлено не только сложностью создания композиционных лекарственных средств и материалов, но и особенностями раневого процесса, его фазовым течением. Тем не менее в настоящее время наиболее перспективным считается создание сложных по своему составу и лечебному действию перевязочных средств и материалов, максимально отвечающих функциональным условиям развития раневого процесса и одновременно обладающих большинством медико-биологических и клинических свойств, необходимых для заживления раны [5; 9].
Сроки заживления длительно незаживающих ран у большинства пациентов составляют 2–3 месяца, у ряда больных они не заживают годами, а частота рецидивов при консервативном лечении достигает 60–70%. Большая распространенность длительно незаживающих ран и недостаточная эффективность существующих консервативных методов лечения приводят к огромному экономическому ущербу, вызванному потерей трудоспособности [3; 6; 8].
В литературе имеются отдельные публикации об использовании при лечении длительно незаживающих ран физиотерапевтических методов воздействия на интенсификацию течения раневого процесса и гораздо меньше информации о сочетанном применении физиотерапевтических средств [1; 2; 7]. По нашему мнению, комплексное воздействие на затянувшийся раневой процесс является более эффективным. Особый интерес представляет сочетанное применение низкочастотного ультразвука и местной озонотерапии на рану. В изученной нами литературе не найдено достаточного количества публикаций об эффективности их терапевтического действия на течение длительно незаживающих ран, что и послужило побудительным мотивом выполнения научного исследования.
Цель исследования
Изучить эффективность сочетанного применения низкочастотного ультразвука и местной озонотерапии при лечении длительно незаживающих ран сосудистого генеза.
Материалы и методы
В последнее время при хирургической обработке ран широко применяется низкочастотный ультразвук. В гетерогенной среде на границе раздела фаз, помимо имеющего место акустического давления, возникают мелко- и среднемасштабные течения и турбуляции, существенно ускоряющие, наряду с кавитацией, процессы диффузии, растворения, диспергации веществ.
Озонотерапия внедряется в клинику для местного лечения гнойных ран. Озон обладает бактерицидным действием, стимулирует тканевой иммунитет, улучшает микроциркуляцию. При клинической апробации метода озонирование дестиллированной воды осуществляли на установке УОТА – 60 производственного объединения «Медозон».
Локальную обработку ран производили озонированным оливковым маслом «Отри».
Предложенная схема применения низкочастотного ультразвука и озонотерапии заключалась в следующем: после хирургической обработки раны однократно озвучивали рану низкочастотным ультразвуком через озонированную дистиллированную воду с концентрацией озона 5 мг/л. Затем в первую фазу раневого процесса при обильной экссудации ежедневно производились перевязки с озвучиванием дистиллированной воды. Во вторую фазу раневого процесса при снижении экссудации и активации репаративных процессов вместо озонированной дистиллированной воды для озвучивания аппаратом применяли озонированное оливковое масло. Продолжительность озвучивания – 3 минуты.
В исследование включены 66 больных с длительно незаживающими ранами сосудистой этиологии, находившихся на стационарном лечении в МБУЗ «Городская клиническая больница № 7» и НУЗ «Дорожная клиническая больница на ст. Красноярск ОАО «РЖД».
Для оценки эффективности лечения ран сформированы две клинические группы.
В первой группе, включающей 35 больных, лечение проводилось по традиционной методике: после некрэтомии в первую фазу раневого процесса рана обрабатывалась хлоргексидином, после появления грануляций перевязки производились с левомеколем и метилурацилом.
Во второй группе (31 больной) применялась озонированная дистиллированная вода и озонированное оливковое масло с кавитирующим излучением.
Группы больных были сопоставимы по полу, возрасту (р> 0,05).
Математическую обработку результатов исследований проводили с помощью пакета прикладных программ IBM SPSS 20.0 на персональном компьютере.
Для оценки статистической значимости различий учитывали отсутствие нормального распределения переменных в исследуемых группах, применяли непараметрический критерий Манна-Уитни.
Значимость различий качественных показателей оценивали при помощи критерия Пирсона χ2 с поправкой на непрерывность.
Различия во всех случаях оценивали как статистически значимые при р<0,05.
Результаты и обсуждение
При некрэктомии перед началом лечения морфологическая картина воспалительно-некротических изменений в обеих группах была идентичной (рис. 1).
Трад. леч. Озонотерапия + ультразв.
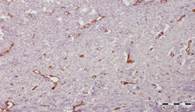
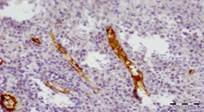
Рис. 1. Биоптат из края раны перед лечением
Через 10 суток лечения по стандартной методике у пациентов в биоптате определялся менее выраженный отек по сравнению с предыдущим сроком.
У больных, которым рану обрабатывали озоном и ультразвуком, на 10-й день после начала лечения в гистологических препаратах наблюдалось снижение выраженности отека межклеточного вещества. Струп был тонкий, представлен фибринозными массами с примесью нейтрофилов.
Трад. леч. Озонотерапия + ультразв.
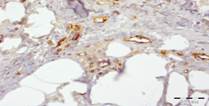
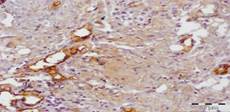
Рис. 2. Биоптат из дна раны пациентов на 10-й день после лечения
При гистологическом и морфометрическом исследовании биоптатов из раны через 20 дней лечения в группах отмечалось прогрессивное уменьшение морфологических признаков воспаления: уменьшался отек, увеличивалось количество кровеносных сосудов, уменьшалась клеточная воспалительная инфильтрация, появлялись признаки регенерации эпидермиса.
У пациентов контрольной группы на 20-е сутки лечения рана заполнялась сетью капилляров, скоплениями фибробластов, макрофагов, лимфоцитов. Сохранялась диффузно-очаговая инфильтрация нейтрофилами в поверхностных слоях дермы под струпом.
У пациентов, для которых озонотерапия сочеталась с ультразвуком, в биоптате из края раны определялось разрастание зрелой грануляционной ткани с интенсивной регенерацией покровного эпителия. Воспалительная инфильтрация была незначительной, в виде очаговых паравазальных инфильтратов. В клеточном составе преобладали фибробласты и фиброциты. В поверхностных слоях дермы наблюдалось большое количество анастомозирующих сосудов.
При сравнении морфологической картины у пациентов исследуемой группы на 20-е сутки после начала лечения отмечали более низкий уровень гранулоцитов, макрофагов, лимфоцитов и высокий уровень фибробластов по сравнению с больными, которые получали традиционное лечение. В группе больных с комбинированным лечением отмечали статистически значимое увеличение количества сосудов на единицу площади (рис. 3).
Таким образом, анализ гистологических параметров свидетельствует, что у больных с трофическими язвами на фоне варикозной болезни наблюдается положительная динамика при применении указанных способов лечения.
Трад. леч. Озонотерапия + ультразв.
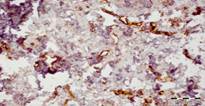
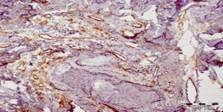
Рис. 3. Биоптат из края на 20-й день лечения
Но скорость смены клеточного состава дермы, степень развития сосудистого русла и грануляционной ткани, выраженность эпителизации позволяют сделать заключение, что наиболее эффективным является применение сочетания стандартной методики лечения с озонированным маслом и облучением раневой поверхности ультразвуком. Наименее эффективной следует признать стандартную методику лечения, так как при ней длительно сохраняется полиморфно-клеточная воспалительная инфильтрация, отмечается слабый рост сосудов, низкая активность фибробластов. Присоединение к стандартной методике лечения аппликаций с озонированным маслом или сеансов ультразвуковой обработки ран повышает эффективность лечения.
Выводы
Разработан лечебный комплекс с применением низкочастотного ультразвука, озонотерапии для лечения больных с длительно незаживающими ранами.
Доказана эффективность сочетанного применения низкочастотного ультразвука и местной озонотерапии в лечении длительно незаживающих ран.
При проведении сравнительного анализа эффективности лечения больных с длительно незаживающими ранами установлено, что применение низкочастотного ультразвука, озонотерапии позволяет значительно ускорить процесс заживления ран и сократить сроки пребывания больных в стационаре.
Рецензенты:
Черданцев Д.В., д.м.н., профессор, заведующий кафедрой и клиникой хирургических болезней им. проф. А.М. Дыхно с курсом эндоскопии и эндохирургии ПО Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого, г.Красноярск.
Захарченко А.А., д.м.н., профессор кафедры общей хирургии Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого, г.Красноярск.
Библиографическая ссылка
Карапетян Г.Э., Микитин И.Л., Пахомова Р.А., Якимов С.В., Кочетова Л.В. ЛЕЧЕНИЕ БОЛЬНЫХ С ДЛИТЕЛЬНО НЕЗАЖИВАЮЩИМИ РАНАМИ СОСУДИСТОГО ГЕНЕЗА // Современные проблемы науки и образования. 2013. № 6. ;URL: https://science-education.ru/en/article/view?id=11169 (дата обращения: 16.05.2026).



