Широкая распространенность и тяжесть последствий черепно-мозговой травмы (ЧМТ) придают этой сложной комплексной проблеме высокую медико-социальную значимость. Удельный вес черепно-мозговой травмы в структуре общего травматизма составляет до 50% всех видов травм, на долю которых приходится около двух третьих смертельных исходов [1]. Данная патология является одной из ведущих причин временной утраты трудоспособности и инвалидизации населения. Среди пациентов с черепно-мозговой травмой значительную долю занимают дети. С таким диагнозом в России ежегодно находятся в стационарах около 140–160 тысяч детей [1, 2]. Клиническое течение черепно-мозговой травмы у детей, в отличие от взрослых, характеризуется рядом особенностей [1–3].
Черепно-мозговые повреждения у детей являются одной из важных проблем детского возраста и занимают первое место среди травм, требующих госпитализации. Среди детей, госпитализированных по поводу ЧМТ, летальность колеблется от 0,35% до 38% [1], а половина выживших детей, перенесших тяжелую черепно-мозговую травму, становятся инвалидами [2]. Исходы лечения в значительной степени зависят от своевременности и качества оказания медицинской помощи [2–5].
Эти особенности находят свое выражение в специфических для растущего организма реакциях, отражающих, с одной стороны, повышенную чувствительность, ранимость мозга ребенка, с другой – широкие компенсаторные возможности даже в условиях тяжелой черепно-мозговой травмы [2, 4, 5]. Существенное количество детей переносят травму легкой степени на ногах и не обращаются за медицинской помощью, хотя осложнения, выявленные впоследствии, могут оказаться такими же, как при травмах средней и тяжелой степени.
Черепно-мозговой травме у детей на сегодняшний день посвящено много научных работ, но при этом отсутствует единое мнение по вопросу оказания медицинской помощи в разные возрастные периоды. Часто не учитываются тип и механизм получения травмы, срок от момента получения травмы до госпитализации и постановки диагноза, лечения и времени активных реабилитационных мероприятий, которые, несомненно, оказывают свое влияние на исход данного заболевания.
Цель работы: провести анализ клинико-анамнестических данных и неврологических расстройств в различные периоды черепно-мозговой травмы у детей, оценить тяжести последствий ЧМТ, обосновать срок назначения реабилитации в зависимости от тяжести черепно-мозговой травмы.
Материал и методы исследования. В клинике педиатрического университета в отделении неврологии с согласия родителей обследован 81 ребенок с черепно-мозговой травмой (ЧМТ) различной степени тяжести. В числе детей 49 (60,49%) мальчиков и 32 (39,51%) девочки. Таким образом, соотношение мальчиков и девочек в исследуемой группе составило 1,53:1, число мальчиков достоверно превышало число девочек (рТМФ=0,00359).
Возраст детей составлял от 0 до 18 лет. По возрасту пациенты были распределены на три группы: от 0 до 6 лет, от 7 до 15 лет и от 16 до 18 лет. Критериями включения были пациенты с установленным клиническим диагнозом «черепно-мозговая травма» в соответствии с МКБ-шифрами для ЧМТ, с учетом срока постановки диагноза и времени госпитализации в стационар, а также времени начала проведения комплекса лечебных мероприятий.
Статистическая обработка данных исследований проводилась с помощью критерия Стьюдента и метода Фишера [6, 7, 8]. В качестве достоверной принималась вероятность Р=0,90 (рТМФ≤0,1), применяемая при проведении большинства медицинских исследований.
Результаты исследования и их обсуждение. Все обследованные дети были условно разделены на 2 группы в зависимости от длительности периода с момента получения ЧМТ до госпитализации. В первую группу были отнесены дети, которые были госпитализированы непосредственно после получения травмы или спустя 1–2 дня, они составили 46,91%, во вторую – дети, которые обратились за медицинской помощью спустя более 2 дней, – 53,09% соответственно. Зависимость длительности периода с момента получения ЧМТ до госпитализации детей в группах представлена графически на рисунках 1 и 2.
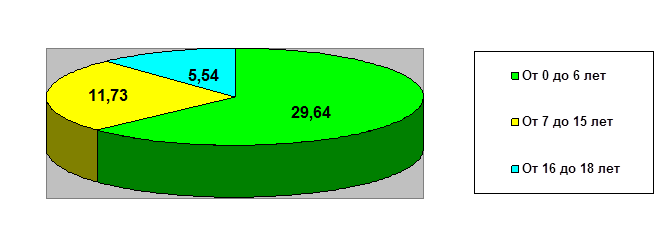
Рис. 1. Зависимость длительности периода с момента получения ЧМТ до госпитализации детей непосредственно после ЧМТ или спустя 1–2 дня (%)
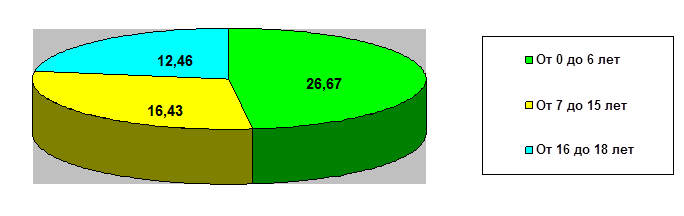
Рис. 2. Зависимость длительности периода с момента получения ЧМТ до госпитализации детей более 2 дней (%)
В первой группе на момент госпитализации в связи с наличием последствий ЧМТ было 29,64% детей в возрасте от 0 до 6 лет, от 7 до 15 лет было 11,73%, от 16 до 18 лет – 5,54%. Подобная тенденция выявлена и во второй группе. На момент госпитализации в связи с наличием последствий ЧМТ было 26,67% детей в возрасте от 0 до 6 лет, от 7 до 15 лет – 16,43%, от 16 до 18 лет – 12,46 %.
Таким образом, длительность периода от момента получения черепно-мозговой травмы до госпитализации ребенка снижается с увеличением возраста на момент ЧМТ и в первой, и во второй группах.
Большинство детей получили травму в быту – 52,32%, травму в дорожно-транспортном происшествии (ДТП) получили 24,93% детей, прочие травмы (уличные, неорганизованный спорт и др.) получили 22,75% детей. Распределение детей в зависимости от причины полученной травмы представлено на рисунке 3.
Средний возраст детей, получивших травму в ДТП, достоверно превышает средний возраст детей с бытовой травмой и достоверно не отличается от среднего возраста детей с прочими травмами, а средний возраст детей с прочими травмами достоверно превышает средний возраст детей с бытовой травмой (Р=0,90).
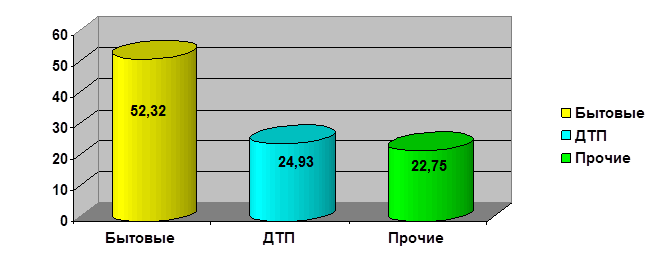
Рис. 3. Распределение детей в зависимости от причины травмы (%)
Среди всех детей с ЧМТ число детей с бытовой травмой достоверно превышает число детей с травмой в ДТП (рТМФ=0,000139), а число детей с травмой в ДТП достоверно превышает число детей с прочими травмами (рТМФ=0,0965). Травма легкой степени диагностирована у 58,02% детей, средней степени – у 19,76% детей, тяжелой степени – у 22,22% детей. В соответствии со степенью тяжести и длительностью наблюдения детей в острый период отмечался у 43,21% детей, промежуточный – у 12,35% детей, отдаленный – у 44,44% детей, поэтому каждый ребенок сразу после получения ЧМТ обязательно должен сразу пройти обследование в специализированной медицинской организации.
Изучение перинатального анамнеза показало, что он не отягощен у большинства детей – 69,14%, включая 55,36% детей с легкой степенью ЧМТ, 19,64% детей со средней степенью и 25% – с тяжелой степенью ЧМТ. У 30,86% детей установлен осложненный перинатальный анамнез, в том числе у 64% детей с легкой степенью ЧМТ, у 20% детей со средней степенью и у 16% – с тяжелой степенью ЧМТ. У родителей 6,17% детей ранее был установлен диагноз «эпилепсия».
Изолированную ЧМТ получили подавляющее большинство детей – 97,53%, сочетанную – 2,47%; 92,59% детей получили черепно-мозговую травму впервые, 7,41% – повторно, это были травмы легкой степени. Закрытая ЧМТ установлена у 93,83% детей, открытая – у 6,17% детей. Четверо детей с открытой ЧМТ имели травму тяжелой степени.
При первичном осмотре сдавление мозга на фоне ушиба выявлено у 72,22% детей с ЧМТ тяжелой степени, среди которых 61,54% детей с гематомами, 15,38% детей с переломом костей черепа и 23,08% с гематомой и переломом костей черепа. У 5,56% пациентов с тяжелой ЧМТ обнаружен отек головного мозга. Внутричерепные гематомы зафиксированы у 20,94% детей с тяжелой ЧМТ.
При исследовании неврологического статуса изучалась общемозговая симптоматика – уровень сознания, нарушения речи, и очаговые неврологические симптомы – нарушение функции черепных нервов, наличие глазодвигательных расстройств, нарушение двигательных функций, отсутствие глубоких, поверхностных, патологических и защитных рефлексов, нарушение координаторных проб, наличие менингиальных знаков.
Исследование общемозговой симптоматики показало, что состояние сознания после ЧМТ у подавляющего числа детей (90,12%) ясное, у 9,88% больных оно нарушено, варьируя от умеренного оглушения до глубокой комы. Ясное сознание отмечено у 97,87% детей с легкой степенью тяжести ЧМТ, 93,75% детей со средней степенью тяжести и 66,67% детей с тяжелой степенью ЧМТ. Умеренное оглушение зафиксировано у 2,13% детей с легкой ЧМТ и у 5,56% детей с тяжелой ЧМТ, глубокое оглушение – у 5,56% детей с тяжелой ЧМТ, сопор – у 6,25% детей со средней ЧМТ и 5,56% детей с тяжелой ЧМТ, умеренная кома – у 11,11% детей с тяжелой ЧМТ и глубокая кома – у 5,56% пациентов с тяжелой ЧМТ. Следует отметить, что нарушение сознания было выявлено только у мальчиков.
Число детей без нарушения сознания среди пациентов с легкой и средней ЧМТ значимо не различается (рТМФ=0,385) и в обоих случаях достоверно больше, чем среди детей с тяжелой ЧМТ (рТМФ=0,00125 и рТМФ=0,0552 соответственно).
Нарушение речи выявлено у 13,58% больных, из которых 66,67% мальчиков, 33,33% девочек. Оно связано с фонационным оформлением высказывания – нарушением артикуляции и структурно-семантическим оформлением высказывания – системными или полиморфными нарушениями речи. Из расстройств фонационного оформления высказывания установлены заикание, дизартрия, задержка развития речи, из нарушений структурно-семантического оформления высказывания – афазия. Число мальчиков и девочек с нарушением речи среди всех детей с ЧМТ, среди всех детей с нарушением речи, а также мальчиков с нарушением речи среди всех мальчиков и девочек с нарушением речи среди всех девочек достоверно не различается (рТМФ=0,162, рТМФ=0,154, рТМФ=0,255 соответственно). Среди детей с нарушением речи 10,64% – 22,22% детей с тяжелой ЧМТ. Число детей с нарушением речи среди всех детей с легкой и средней ЧМТ, с легкой и тяжелой ЧМТ, со средней и тяжелой ЧМТ достоверно не различается (рТМФ=0,333, рТМФ=0,147, рТМФ=0,273 соответственно).
Исследование очаговых неврологических симптомов выявило 14,81% детей с поражением черепных нервов, из которых 75% мальчиков и 25% девочек. Число детей с поражением черепных нервов среди детей с легкой и тяжелой ЧМТ достоверно различается (рТМФ=0,009417), однако различие в числе детей с поражением черепных нервов среди детей с легкой и средней ЧМТ, а также среди детей со средней и тяжелой ЧМТ не является значимым (рТМФ=0,134, рТМФ=0,198 соответственно).
Таким образом, число детей с поражением черепных нервов среди детей с тяжелой травмой достоверно больше, чем среди детей с травмой легкой степени. Число мальчиков с поражением черепных нервов среди всех детей с ЧМТ и среди всех детей с поражением черепных нервов достоверно больше, чем число девочек (рТМФ=0,050, рТМФ=0,018 соответственно).
Нистагм выявлен у 6,17% детей, все мальчики – 20%, с травмой тяжелой степени.
Значимые различия в числе детей с нистагмом среди детей с ЧМТ легкой и средней степени, среди детей с ЧМТ легкой и тяжелой степени, различия среди детей с травмой средней и тяжелой степени отсутствуют (рТМФ=0,436, рТМФ=0,431 и рТМФ=0,513 соответственно).
При исследовании двигательных функций у больных анализировались показатели, определяющие двигательные расстройства, силу мышц, мышечный тонус и наличие атрофии мышц, сухожильные рефлексы.
Двигательные расстройства выявлены у 16,05% больных, среди которых 69,23% мальчиков и 30,77% девочек. 7,69% детей получили ЧМТ легкой степени тяжести, 15,38% – среднюю ЧМТ и 76,92% – тяжелую ЧМТ. Все дети с легкой и средней ЧМТ – мальчики, среди детей с тяжелой ЧМТ 60% мальчиков и 40% девочек.
Количество детей с двигательными расстройствами среди детей с легкой и средней ЧМТ (рТМФ=0,142) значимо не различается; число детей с двигательными расстройствами среди всех детей с легкой и тяжелой ЧМТ, а также среди всех детей со средней и тяжелой ЧМТ достоверно различается (рТМФ=0,230*10-5 и рТМФ=0,00958 соответственно).
Снижение силы мышц установлено у 6,17% детей, среди которых 6,25% пациентов со средней степенью и у 33,33% детей с тяжелой ЧМТ. Атрофия мышц наблюдалась у 6,17% больных, среди которых 6,25% детей со средней и 22,22% – с тяжелой ЧМТ.
Исследование глубоких сухожильных рефлексов показало наличие спастического лево- или правостороннего гемипареза у 13,58% детей, из которых 54,55% мальчики и 45,45% девочки. 1,23% девочек получили ЧМТ легкой тяжести, 1,23% мальчиков –ЧМТ средней тяжести, 11,11% детей – тяжелую ЧМТ. Среди детей с тяжелой ЧМТ 55,56% мальчиков и 44,44% девочек.
Число детей с наличием спастического гемипареза среди всех детей с легкой и средней ЧМТ значимо не различается (рТМФ=0,385). Количество детей с наличием спастического гемипареза среди всех детей с легкой и тяжелой ЧМТ, а также среди всех детей со средней и тяжелой ЧМТ различается значимо (рТМФ=0,128*10-4, рТМФ=0,006 соответственно).
Патологические рефлексы выявлены у 7,41% детей, среди них мальчиков и девочек было поровну. В числе детей с патологическими рефлексами 1 девочка с ЧМТ легкой степени, 1 мальчик со средней ЧМТ и 3 ребенка с тяжелой ЧМТ. Число детей с патологическими рефлексами среди всех детей с легкой и средней ЧМТ, а также среди всех детей со средней и тяжелой ЧМТ значимо не различается (рТМФ=0,385, рТМФ=0,176 соответственно). Число детей с патологическими рефлексами среди всех детей с легкой и тяжелой ЧМТ различается значимо (рТМФ=0,0174).
Исследование координаторных проб установило нарушения у 11,25% пациентов, из которых 77,78% мальчиков и 22,22% девочек, и показатели в норме у 88,75% пострадавших. У одного ребенка с тяжелой ЧМТ оценить координаторные пробы оказалось невозможно из-за наличия парезов. 5% пациентов, среди которых 75% мальчиков и 25% девочек, получили ЧМТ легкой тяжести, 1,25% мальчиков – среднюю ЧМТ, 5% детей – тяжелую ЧМТ, из них четверть составили девочки. Количество пациентов с нарушением координаторных проб среди всех детей с легкой и средней ЧМТ, а также среди всех детей со средней и тяжелой травмой значимо не различается (рТМФ=0,406, рТМФ=0,160 соответственно).
Число детей с нарушением координаторных проб среди всех детей с легкой и тяжелой ЧМТ различается значимо (рТМФ=0,096). Количество детей с нарушением координаторных проб среди всех детей с тяжелой ЧМТ достоверно больше, чем среди всех детей с легкой формой. Менингеальные знаки обнаружены у 4,94% детей, все мальчики. У 25% больных установлена средняя ЧМТ, у 75% детей – тяжелая форма травмы. Детей с отсутствием менингеальных знаков среди всех детей с травмой легкой степени достоверно больше, чем среди всех детей с тяжелой ЧМТ (рТМФ=0,394*10-11). Мальчиков с наличием менингеальных знаков достоверно больше, чем девочек, как среди всех травмированных детей (рТМФ=0,060), так и среди всех детей с наличием менингеальных знаков (рТМФ=0,014).
ЭЭГ-исследование проведено у 74,07% детей, из которых с травмой легкой степени – 46,67%, со средней – 25%, с тяжелой формой – 28,33%.
У детей с легкой формой ЧМТ эпилептиформные изменения выявлены в 53,57%, пароксизмальная активность – в 14,29% , возрастная норма – в 32,14% случаев.
Эпилептические приступы установлены у 42,86% детей, судорожный синдром острого периода – у 10,71% детей. У 75% больных с эпилептиформной активностью на ЭЭГ, эпилептическими приступами и судорожным синдромом острого периода установлены очаговые эпилептиформные изменения, которые чаще обнаружены в областях, включающих лобную область, – 32,14% случаев, реже височную – 28,57% и затылочную область – 21,43% случаев. 32,14% детей – с наличием эпилептиформной активности и судорожным синдромом острого периода – составляют группу риска посттравматической эпилепсии.
У детей со средней формой эпилептиформные изменения выявлены в 40% случаев, пароксизмальная активность – в 33,33%, возрастная норма – в 26,67% случаев.
Эпилептические приступы установлены у 53,33% пациентов, судорожный синдром острого периода – у 6,67% детей, однократный эпилептический приступ – у 6,67% больных.
У 73,33% детей с эпилептиформной активностью на ЭЭГ, эпилептическими приступами и судорожным синдромом острого периода установлены очаговые эпилептиформные изменения, которые чаще обнаружены в областях, включающих височную область, – 26,67%, реже – генерализованные эпилептиформные изменения – 20% случаев. Детей с наличием эпилептиформной активности и судорожным синдромом острого периода выявлено 20%, они составляют группу риска посттравматической эпилепсии. У детей с тяжелой формой эпилептиформные изменения выявлены в 52,94%, пароксизмальная активность – в 41,18%, возрастная норма – в 5,88% случаев.
Эпилептические приступы установлены у 41,18% больных, однократный эпилептический приступ – у 5,88% детей, судорожный синдром острого периода – у 23,53% пациентов.
У 88,24% детей с эпилептиформной активностью на ЭЭГ, эпилептическими приступами, однократным эпилептическим приступом и судорожным синдромом острого периода установлены очаговые эпилептиформные изменения, которые чаще проявлялись в виде генерализованных эпилептиформных изменений – 33,33% случаев, реже обнаружены очаговые изменения на ЭЭГ в областях, включающих височную – в 26,67% и лобную область – в 20% случаев. 41,18% детей – с наличием эпилептиформной активности и судорожным синдромом острого периода – составляют группу риска посттравматической эпилепсии.
Таким образом, с увеличением тяжести травмы возрастает число детей с пароксизмальной активностью и снижается число детей с возрастной нормой на ЭЭГ. Всего посттравматическая эпилепсия установлена у 46,67% пациентов, а группа риска посттравматической эпилепсии включает 31,67% детей. 7,14% больных с посттравматической эпилепсией, получивших легкую и среднюю ЧМТ, были обследованы в стационаре в отдаленном периоде, они имели отягощенную наследственность по эпилепсии, ею страдал один из родителей.
МРТ-исследование головного мозга проведено у 35,80% пациентов, в числе которых 58,62% детей с травмой легкой степени, 29,17% – со средней и 17,24% детей – с тяжелой формой. Органические изменения выявлены у 62,07% больных, гематомы установлены у 13,79% детей, перелом костей черепа – у 13,79%.
КТ-исследование головного мозга проведено у 29,63% пациентов, в числе которых 37,5% – с легкой формой, 16,67% – со средней и 45,83% детей – с тяжелой ЧМТ. Гематомы установлены у 50% , перелом костей черепа – у 25% детей.
Рентгенограмма костей черепа выполнена у 28,40% пострадавших, у 9,09% обследованных обнаружены переломы костей черепа. Нейросонография проведена в остром периоде у 27,16% больных, в числе которых 13,64% – с посттравматической эпилепсией. Патология в виде внутримозговой гематомы выявлена у 9,09%.
Таким образом, изучив клинико-анамнестические данные и неврологические расстройства при черепно-мозговой травме у детей в различные периоды с различной степенью тяжести и сроками, временем постановки диагноза и начала лечебно-реабилитационных мероприятий, оценив тяжесть последствий ЧМТ в виде посттравматической эпилепсии, различных неврологических осложнений, мы пришли к заключению, что исход черепно-мозговой травмы у детей напрямую зависит от срока госпитализации, постановки диагноза и начала лечебных, а затем комплексных реабилитационных мероприятий. При этом необходимо обязательное обследование непосредственно после получения травмы с использованием современных инструментальных методов исследования всех пострадавших.
Выводы
1. Средний возраст детей, получивших черепно-мозговую травму в дорожно-транспортном происшествии, и средний возраст детей с прочими травмами достоверно превышает средний возраст детей с бытовой травмой. Число детей с бытовой травмой достоверно превышает число детей с травмой в ДТП, а число детей с травмой в ДТП достоверно превышает число детей с прочими травмами.
2. Длительность периода от момента получения черепно-мозговой травмы до госпитализации у детей снижается с увеличением возраста на момент получения ЧМТ.
3. Осложненный перинатальный анамнез установлен у 30,86% детей, в том числе у 6,17% детей отмечалась отягощенная наследственность по эпилепсии.
4. 93% всех детей с любой степенью тяжести ЧМТ имели ясное сознание. Только у обследованных мальчиков диагностировано нарушение сознания после ЧМТ – 7%. Учитывая это обстоятельство, необходимо срочное инструментальное обследование всех детей, поступивших в стационар с черепно-мозговой травмой, с последующим выбором тактики лечения.
5. Детей с поражением черепных нервов, двигательными расстройствами, снижением силы мышц, атрофией мышц, спастическим гемипарезом, патологическими рефлексами, нарушением координаторных проб, наличием менингеальных знаков среди детей с тяжелой ЧМТ достоверно больше, чем среди детей с ЧМТ легкой степени.
6. Очаговые симптомы у детей с тяжелой ЧМТ выявлялись достоверно чаще, чем у детей с легкой ЧМТ (рТМФ=0,435*10-8) и чем у детей со среднетяжелой ЧМТ (рТМФ=0,0001).
7. Нейровизуализационные методы обследования детей позволили выявить патологические изменения у 34,57% детей, гематомы – у 18,52%, переломы костей черепа – у 13,58%. Посттравматическая эпилепсия установлена у 46,67% пострадавших, а в группу риска по посттравматической эпилепсии включены 31,67% детей.
8. Исследование показало, что исход черепно-мозговой травмы у детей напрямую зависит от срока госпитализации, постановки диагноза, времени начала лечебных и комплексных реабилитационных мероприятий.
Библиографическая ссылка
Орел В.В. КЛИНИКО-АНАМНЕСТИЧЕСКИЕ ДАННЫЕ И НЕВРОЛОГИЧЕСКИЕ РАССТРОЙСТВА В РАЗЛИЧНЫЕ ПЕРИОДЫ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ У ДЕТЕЙ // Современные проблемы науки и образования. 2020. № 4. ;URL: https://science-education.ru/ru/article/view?id=30073 (дата обращения: 01.07.2025).
DOI: https://doi.org/10.17513/spno.30073



