Ветряная оспа не теряет своих позиций по частоте распространения и величине экономического ущерба. В 2018 г. в Российской Федерации зарегистрировано 837 829 случаев ветряной оспы. Показатель заболеваемости составил 570,76 на 100 тыс. населения при сохранении тенденции роста среднегодовых показателей. Большинство заболевших (94,4%) – дети, при этом наибольшая доля случаев заболевания (68,8%) приходится на детей в возрасте от 1 года до 6 лет, причем более половины (56,2%) – это малыши в возрасте 3–6 лет. Ветряная оспа в 2018 г. заняла второе место по величине экономического ущерба от инфекционной патологии после ОРВИ (без туберкулеза и ВИЧ-инфекции). Экономический ущерб от этого заболевания в 2018 г. в России составил более 28,7 млрд рублей (2017 г. – 12,6 млрд рублей) [1, 2] (рис. 1, 2).
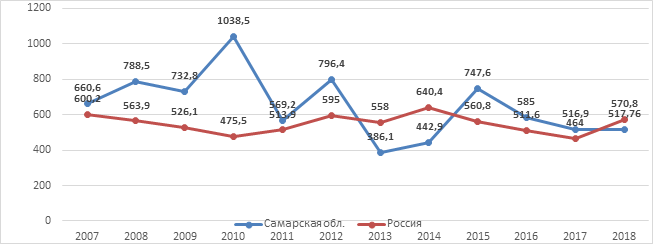
Рис. 1. Динамика заболеваемости ветряной оспой в Самарской области и России (2007–2018 гг.)
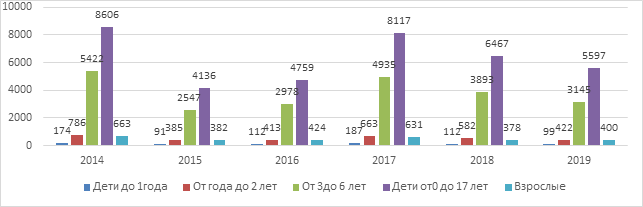
Рис. 2. Возрастная структура заболевших ветряной оспой в Самарской области (2014–2019 гг.)
Среди возможных осложнений ветряной оспы особое место занимают поражения нервной системы (серозный менингит, энцефалит, поперечный миелит, синдром Гийена–Барре, синдром Рейе), которые вносят существенный вклад в формирование резидуальной патологии [3]. Осложнения со стороны нервной системы при ветряной оспе развиваются с частотой от 0,1 до 7,5% [4], большую часть из них составляют энцефалиты с явлениями церебеллита [5], занимающие в структуре всех энцефалитов у детей весомую долю – до 1/3 случаев.
По данным ГБУЗ СОДИБ, за период 2014–2019 гг. зарегистрировано 15 случаев ветряночного менингоэнцефалита (с тенденцией к нарастанию), что составило 2,8% от всех поступивших с диагнозом «ветряная оспа» за этот период (рис. 3).
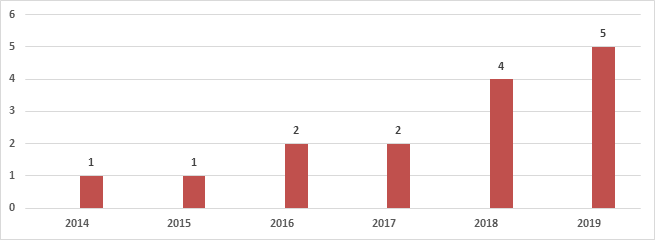
Рис. 3. Распределение менингоэнцефалитов ветряночной этиологии, наблюдавшихся в ГБУЗ СОДИБ, по годам (2014–2019 гг.)
Установлено, что заболевание отличается редкостью выявления изменений на МРТ, которая составляет 12,3%. Выявлено, что изменения вызванных потенциалов наблюдаются у всех пациентов и характеризуются преобладанием демиелинизирующих изменений стволовых структур при мозжечковой форме и нейрональных нарушений полушарий головного мозга при церебральной форме [6].
Как известно, помимо типичных форм ветряной оспы, существуют атипичные, среди которых есть легко протекающая – рудиментарная и тяжело протекающие варианты: геморрагическая, висцеральная, гангренозная [7]. Атипичные формы ветряной оспы встречаются редко, скудно описаны в литературе и потому представляют особый интерес для практикующего врача.
Геморрагический вариант описывают в литературе как один из тяжелых, с высоким процентом неблагоприятных исходов. Тяжесть геморрагического варианта ветряной оспы определяется в основном развитием геморрагического синдрома и полиорганной недостаточности. Геморрагический синдром проявляется в виде геморрагического пропитывания пузырьков при одновременном появлении крупных кровоизлияний на коже и слизистых, носовых кровотечений, кровавой рвоты и других проявлений ДВС-синдрома. Развивается такой вариант у лиц с патологией сосудистой стенки (врожденной или приобретенной вследствие воздействия вирусных агентов или препаратов), ослабленных и истощенных детей, страдающих гемобластозами или длительно получающих кортикостероидные гормоны или цитостатики [8].
Цель исследования: описать редко встречающуюся геморрагическую форму ветряной оспы, которая протекала атипично и осложнилась развитием менингоэнцефалита, для улучшения диагностики данного заболевания.
Клиническое наблюдение
Приводим клинический случай менингоэнцефалита у ребенка с геморрагической формой ветряной оспы.
Ребенок З. 9 лет, находился в ГБУЗ Самарская областная детская инфекционная больница с 05.09.2019 по 30.09.2019 с диагнозом: Ветряная оспа, атипичная геморрагическая форма, тяжелая, осложненная ветряночным менингоэнцефалитом. Атаксический синдром. Церебрастенический синдром. Внутренняя асимметричная гидроцефалия.
Мальчик был доставлен в приемный покой СОДИБ бригадой скорой медицинской помощи в 21:06 с жалобами на появление сыпи, вялость, повторную рвоту, головную боль, головокружение, шаткость походки.
Из анамнеза болезни: заболевание началось остро 05.09.2019 с повышения температуры тела до 38,4°С. С 06.09.2019 (2-й день болезни) появились первые элементы сыпи (пятна, папулы, везикулы с геморрагическим пропитыванием). В течение последующих 3 дней сохранялась фебрильная лихорадка до 39,9°С, продолжалось «подсыпание» элементов сыпи, которая обильно распространилась на все участки тела, в том числе на слизистые оболочки. Родители за медицинской помощью не обращались, проводили туширование элементов сыпи бриллиантовым зеленым, давали жаропонижающие препараты. На 4-й день болезни (08.09.2019) с 16 часов ребенок стал жаловаться на головную боль, появились многократная рвота, головокружение, шаткость походки, стремительно наросла слабость. В 19:00 температура критически снизилась до 35,2°С без применения жаропонижающих средств, ребенок стал очень вялым, родители вызвали бригаду скорой медицинской помощи, которая доставила мальчика в инфекционный стационар.
Из анамнеза жизни известно, что ребенок от II беременности, протекавшей на фоне гестоза, анемии, I оперативных родов. При рождении оценка по шкале Апгар 8/8 баллов, рост 52 см, вес 3750 г. Период новорожденности протекал без особенностей. В физическом развитии не отставал от сверстников. До двух лет наблюдался неврологом по поводу перинатального гипоксически-ишемического поражения ЦНС, далее велся с диагнозом: малая мозговая дисфункция. Переносит ОРИ 2–3 раза в год. В течение последних 2 лет трижды болел острым бронхитом, перенес острый артрит тазобедренного сустава в 2017 г. В течение последних 2 месяцев был здоров, медикаментозную терапию не получал. Привит по возрасту согласно национальному календарю.
У ребенка выявлен семейный контакт по ветряной оспе – болел младший брат в типичной среднетяжелой форме заболевания, с началом высыпаний за 11 дней до развития болезни у старшего брата. В данном случае можно констатировать короткий инкубационный период и прогнозировать развитие тяжелой формы ветряной оспы.
При поступлении состояние оценено как тяжелое за счет проявлений симптомов инфекционного токсикоза и поражения ЦНС. Температура на субнормальных цифрах 35,2оС. Озноб. Ребенок очень вялый. Сознание на уровне умеренного оглушения. Оценка по шкале комы Глазго 13 баллов. На вопросы отвечает односложно, с запаздыванием. Самостоятельно стоять не может из-за выраженной вялости. Кожные покровы очень бледные, холодные на ощупь. Скорость наполнения капиллярного кровотока менее 1 секунды. На туловище, лице, конечностях мелкие (1–3 мм) везикулы, пустулы с геморрагическим содержанием, корочки с геморрагическим пропитыванием. Видимые слизистые чистые, влажные. Во время осмотра имелись позывы к рвоте. Определяются положительные менингеальные симптомы – ригидность мышц затылка, симптом Кернига. Очаговая симптоматика была представлена шаткой походкой, нарушением (промахиванием) при выполнении координационных проб, тремором рук, изменением речи (растягивал слова, тихая речь). Таким образом, несмотря на тяжесть состояния, клинические проявления ДВС-синдрома и полиорганной недостаточности, характерные для геморрагической формы, у ребенка отсутствовали.
Ребенок госпитализирован по тяжести состояния в отделение реанимации с предварительным диагнозом «Ветряная оспа, тяжелая форма. Ветряночный менингоэнцефалит?».
Ребенку начата противовирусная (ацикловир), антибактериальная (цефтриаксон 100 мг/кг), гормональная (преднизолон, дексаметазон), ангиопротективная и метаболическая терапия (цитофлавин, мексидол, никотиновая кислота), инфузионная терапия.
При оценке состояния ребенка на следующий день (09.09.2019 – 5-й день болезни) состояние ребенка оставалось тяжелым, уменьшились проявления инфекционного токсикоза, гемодинамика стабильная, температура тела в течение суток на субфебрильных цифрах. На туловище, лице, конечностях сыпь приобрела отчетливо геморрагический характер, среди геморрагических элементов с трудом угадывались везикулы, пустулы, геморрагические корочки. Визуально сыпь мало соответствовала типичным ветряночным элементам, так что врачи, впервые увидевшие ребенка, с трудом могли распознать клиническую картину данного заболевания, однако эпидемиологический анамнез (контакт с больным ветряной оспой братом), развитие болезни, описание сыпи накануне, клиническая картина энцефалита (церебеллита) убеждали в правильности этиологического диагноза. Впоследствии этиология заболевания была подтверждена методом полимеразной цепной реакции крови и цереброспинальной жидкости, где была обнаружена ДНК вируса Варицелла–Зостер.
Проведенные исследования
ОАК – Эритроциты: 4,87х1012/л; Нв: 129 г/л; Лейкоциты: 12,5х109/л (п-2%, с-60%, л-32%, э-2%); Тромбоциты: 156х109/л; СОЭ: 20 мм/ч. Выявлен лейкоцитоз с умеренным нейтрофильным сдвигом.
ОАМ – без патологии.
Биохимический анализ крови: общий белок: 74 г/л; АСАТ: 42,5 ЕД/л; АЛАТ: 56,8 Ед/л; мочевина: 5 ммоль/л; креатинин: 50,7 ммоль/л; СРБ: 6,47 мг/л; ПТИ 82%. Нарушений почечно-печеночных функций не отмечалось, СРБ слабоположительный (6,47 мг/л при норме до 6,0 мг/л).
Показатели коагулограммы: длительность кровотечения по Дуке – 2 мин, время свертываемости крови по Сухареву: начало 3 мин 30 сек, окончание – 4 мин. Протромбиновый индекс 82%.
Общий анализ спинномозговой жидкости: картина менингоэнцефалита – смешанный плеоцитоз: 294 клетки в мл (нейтрофилы 33%, лимфоциты 67%); белок: 1,42 г/л; реакция Панди +; хлориды: 102 ммоль/л; сахар: 2,2 ммоль/л.
ПЦР спинномозговой жидкости: обнаружена ДНК Варицелла–Зостер.
Бактериологический посев спинномозговой жидкости: роста нет.
ИФА крови на антитела к вирусу Варицелла–Зостер: IgM положительный, IgG положительный.
Исследование мазков из носа на возбудителей респираторных вирусов (в том числе вирусы гриппа методом МФА) – отрицательное.
МРТ головного мозга: умеренно выраженные МР-признаки энцефалопатии вследствие нарушений микроциркуляции в проекции серого вещества, субкортикальных отделах белого вещества лобных, теменных долей, в подкорковой области, структуре ножек мозга. Небольшое расширение правого бокового желудочка головного мозга. Морфологических изменений в мозжечке не выявлено.
В остром периоде ребенок осмотрен окулистом, установлена фоновая ангиопатия сетчатки.
Неоднократно осмотрен неврологом с диагнозом: Ветряночный энцефалит, внутренняя асимметричная гидроцефалия. Атаксический синдром. Церебрастенический синдром.
Лечение: этиотропная терапия: ацикловир 15 мг/кг 3 раза/сут 10 дней; антибактериальная терапия: учитывая выраженность и смешанный характер цитоза, изменения в общем анализе крови, была назначена антибактериальная терапия (цефтриаксон 100 мг/кг, амикацин 15 мг/кг), назначена иммунокорригирующая терапия иммуноглобулином человеческим нормальным в дозе 25 мл; ГКС (преднизолон, дексаметазон) 5 мг/кг/сут; иммуновенин 25 мл № 3; ангиопротекторы и сосудистые препараты (цитофлавин, мексидол, никотиновая кислота); ноотропы (пантогам) 1 месяц; инфузионная терапия; симптоматическая терапия.
Несмотря на проводимую терапию, состояние ребенка длительно оставалось тяжелым. Менингеальная симптоматика в виде положительных менингеальных знаков уходила постепенно, сохраняясь в минимальных проявлениях вплоть до 10-го дня лечения. Симптомы интоксикации сохранялись в течение недели и сменились цереброастеническим синдромом.
Вплоть до выписки ребенка сохранялись тремор кончика языка, рук, туловища, выраженные церебрастенические расстройства, проявляющиеся быстрой утомляемостью, появлением умеренных головных болей, раздражительностью, периодическим психоэмоциональным возбуждением. Появились навязчивые чмокающие движения языком.
Изменения цереброспинальной жидкости купировались к 10-му дню болезни: (цитоз: 22 клетки в мл (нейтрофилы: 4%, лимфоциты: 18%); белок: 0,274 г/л; реакция Панди –; хлориды: 109 ммоль/л; сахар: 3,5 ммоль/л).
Ребенок был переведен для дальнейшей реабилитации в неврологическое отделение на 22-е сутки.
Заключение
Представленный случай заболевания демонстрирует многоликость течения ветряной оспы, ее атипичной геморрагической формы. В данном случае у ребенка болезнь протекала без нарушений системы гемостаза, на фоне выраженного инфекционного токсикоза, на основании чего нами сделан вывод о сосудистом генезе геморрагического синдрома, не связанного с коагулопатией.
Осложнение в виде ветряночного менингоэнцефалита протекало типично с развитием симптомов поражения мозжечковых структур. Особенностью было отсутствие признаков морфологических изменений мозжечковых структур по результатам МРТ, что встречается в 80% случаев ветряночного энцефалита. Выявленные изменения касались нарушений микроциркуляции, что сочетается с сосудистым генезом геморрагического синдрома. Осложнение развилось на фоне внутренней гидроцефалии, что способствовало затяжному течению ветряночного менингоэнцефалита.
С учетом того, что ветряная оспа не теряет своих лидерских позиций в структуре инфекционных заболеваний детского возраста, а частота осложнений со стороны ЦНС также достаточно значима, следует обратить внимание на данный вариант течения атипичной геморрагической формы ветряной оспы, осложненной менингоэнцефалитом, что может улучшить своевременную диагностику данной инфекции и предотвратить неблагоприятный исход заболевания. Не следует забывать также о возможностях вакцинации против данного заболевания, которая тоже могла бы облегчить течение болезни и помочь избежать развития осложнений. Пока прививка против ветряной оспы не включена в национальный календарь, на 2020 г. запланировано ее включение, что позволит сделать данную инфекцию управляемой, снизить заболеваемость и тяжесть инфекции.
Библиографическая ссылка
Бочкарева Н.М., Гасилина Е.С., Кабанова Н.П., Борисова О.В., Бучина Г.А., Полежаева Н.С., Санталова Г.В., Франк А.А., Яшкина О.Н. АТИПИЧНОЕ ТЕЧЕНИЕ ГЕМОРРАГИЧЕСКОЙ ФОРМЫ ВЕТРЯНОЙ ОСПЫ У РЕБЕНКА (КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ) // Современные проблемы науки и образования. 2020. № 3. ;URL: https://science-education.ru/ru/article/view?id=29832 (дата обращения: 01.07.2025).
DOI: https://doi.org/10.17513/spno.29832



