Саркоидоз (болезнь Бенье-Бека-Шауманна, доброкачественный лимфогранулематоз) – это воспалительное системное заболевание неизвестной этиологии, характеризующееся поражением лимфатической системы, внутренних органов и кожи с образованием специфических гранулем [1]. Заболеваемость саркоидозом в России, по данным С.Е. Борисова, составляет 0,2-3,2 на 100 тыс. населения в год, достигая в некоторых регионах 10-20 на 100 тыс. населения. Длительное время считалось, что саркоидоз является атипично протекающим туберкулезом, при этом учитывалось обнаружение в ряде случаев при саркоидозе органов дыхания в мокроте микобактерий туберкулеза, сходство патоморфологической картины обоих заболеваний [2]. При этом нужно отметить, что саркоидоз является полиэтиологическим заболеванием, и существуют различные теории происхождения болезни: инфекционная [3], аутоиммунная [4] и генетическая [5].
Саркоидоз относится к гранулематозам, при которых в органах и тканях наблюдается образование гранулем. При этом заболевании чаще поражаются легкие и торакальные лимфатические узлы, реже – нервная система, глаза, кожа, костный мозг. Саркоидоз головного мозга диагностируется в большинстве случаев на развернутой стадии заболевания, когда процесс уже принял тяжелое течение и является инкурабельным [6]. Степень поражения головного мозга при саркоидозе и клиническая картина определяются локализацией гранулем в различных отделах мозга и его оболочках, их количеством (единичные или множественные гранулемы) и размерами. Соответственно выделяют саркоидоз мозговых оболочек, псевдотуморозную, многоочаговую формы и т.д. Течение заболевания хроническое, темп развития симптоматики медленный с длительными ремиссиями либо быстрый с неуклонным прогрессированием симптомов [7]. Очевидно, что помимо симптоматики, связанной с локализацией гранулем в ткани мозга, возникают симптомы, обусловленные расстройствами кровообращения и ликвороциркуляции [8].
Несмотря на внедрение в клиническую практику новейших методов нейровизуализации, первоосновой диагностики церебрального саркоидоза остается клиническое обследование больного. Основное внимание при оценке жалоб, сборе анамнеза и неврологическом исследовании должно уделяться цефалгическому синдрому, менингеальной симптоматике, гипоталамическим расстройствам, а также экстрапирамидной и мозжечковой симптоматике, а особенно сочетанию вышеперечисленных симптомов [9; 10]. Учитывая многообразие клинического течения нейросаркоидоза и трудностей диагностики, приводим описание клинического случая данного заболевания.
Цель исследования: описание клинического случая поздней диагностики нейросаркоидоза у пациентки среднего возраста.
Клиническое наблюдение. Пациентка А., 55 лет, поступила в лечебно-реабилитационный комплекс Национального медицинского исследовательского центра им. В.А. Алмазова (ЛРК НМИЦ им. В.А. Алмазова) в октябре 2018 года с жалобами на почти постоянную давящую головную боль в затылочной области (до 6 баллов по визуально-аналоговой шкале); шаткость при ходьбе, снижение остроты зрения за последние 2 года, а также тянущие боли в обоих тазобедренных суставах.
Из анамнеза известно, что 4 года назад (в 2014 году) пациентка перенесла однократный эпизод утраты сознания в ночное время с падением с высоты собственного роста продолжительностью до 2-3 минут без каких-либо постприступных симптомов. При этом отмечала предвестники в виде ощущения дурноты и одышки. За медицинской помощью не обращалась. С 2015 года беспокоила давящая головная боль в затылочной области, почти постоянная, меняющая свою интенсивность в течение суток, без отчетливого эффекта от приема нестероидных противовоспалительных средств. В мае 2015 года была выполнена магнитно-резонансная томография (МРТ) головного мозга, по результатам которой была выявлена лишь умеренно выраженная заместительная гидроцефалия.
При повторном исследовании в 2016 году на МРТ головного мозга выявлено утолщение перекреста зрительных нервов до 5,3 мм, изменение сигнала от зрительных трактов, структур гипоталамуса, мамиллярных тел, многочисленные полиморфные очаги 3-12 мм в субкортикальных отделах лобных, теменных долей и перивентрикулярно, а также в проекции семиовальных центров (снимки не предоставлены). Иммунологическое исследование, выполненное в 2016 году для исключения системных заболеваний соединительной ткани (СЗСТ) – антинуклеарный фактор, антитела (АТ) к двуспиральной дезоксирибонуклеиновой кислоте (ДНК), определение уровня АТ к аннексину V класса, уровня АТ IgG, IgM к фосфатидилсеринпротромбиновому комплексу - показало отрицательные результаты. Было высказано предположение о нейродегенеративном заболевании, проводились курсы нейропротективной терапии, но без эффекта.
В марте 2018 года внезапно на фоне повышения артериального давления (АД) до 210/110 мм рт. ст. нарушилась речь, появилась дезориентация, и пациентка была госпитализирована с подозрением на острое нарушение мозгового кровообращения. При обследовании в стационаре в анализе цереброспинальной жидкости был обнаружен лимфоцитарный плеоцитоз 200/3 (на момент выписки 67/3), проводилось обследование на предмет исключения нейроинфекции. Посев ликвора на флору, включая микобактерию туберкулеза, дал отрицательный результат, полимеразная цепная реакция (ПЦР) ликвора на энтеровирусы, герпес 1 и 2 типа, вирус Эпштейна-Барр, цитомегаловирус также были отрицательными. Неврологическая симптоматика регрессировала в течение 4 суток. С диагнозом серозный менингоэнцефалит неуточненной этиологии средней степени тяжести пациентка была выписана.
В мае 2018 года при повторной МРТ головного мозга обнаружено обширное симметричное поражение оптико-хиазмальной области размером 49х16х21 мм с неоднородным накоплением контрастного вещества; субэпендимарно в лобных долях, в белом веществе супратенториально, в меньшей степени субкортикально множественные очаги 3-12 мм, не накапливающие контраст (снимки предоставлены не были). После проведенного лечения, включавшего цефтриаксон, рифампицин, дексаметазон, была отмечена положительная динамика в виде регресса интенсивности головной боли и улучшения общего самочувствия.
В конце августа и сентябре 2018 года пациентка была дважды госпитализирована в связи с эпизодами с подъемом АД, диффузной головной болью и нарушением речи по типу дизартрии, которые были расценены как гипертонический криз. На компьютерной томографии головного мозга выявлены перивентрикулярные зоны лейкоареоза, атеросклероз магистральных сосудов. Была выписана с клиническим улучшением в виде стабилизации АД, восстановления речи с диагнозом атеросклероз брахиоцефальных артерий, гипертоническая болезнь 2 стадии, энцефалопатия смешанного генеза.
В октябре 2018 года в связи с сохраняющимися цефалгиями пациентка госпитализирована в плановом порядке в отделение неврологии ЛРК НМИЦ им. В.А. Алмазова для обследования и определения дальнейшей тактики лечения. При осмотре в неврологическом статусе: сознание ясное, речевые нарушения отсутствуют, умеренное снижение когнитивных функций (24 балла по MoCA), функции черепных нервов в пределах физиологической нормы. Мышечный тонус в конечностях диффузно снижен, мышечная сила полная. Сухожильные и периостальные рефлексы средней живости, D=S. Патологических кистевых и стопных знаков нет. Поверхностная и глубокая чувствительность не нарушены. Координаторные пробы (пальце-носовая и пяточно-коленная) выполняла удовлетворительно, в позе Ромберга была уcтойчива. Менингеальные симптомы отрицательные, функции тазовых органов не нарушены.
Общий анализ крови при поступлении без особенностей. Биохимический анализ крови: С-реактивный белок 0,6 мг/л (0,0-6,0 мг/л), щелочная фосфатаза 74,2 Ед/л (<105,0 Ед/л), креатинфосфокиназа 62 Ед/л (24-170 Ед/л), креатинин 70 мкмоль/л (53,0-106,0 мкмоль/л), общий билирубин 13,4 мкмоль/л (3,4-20,5 мкмоль/л), холестерин 5,45 ммоль/л (3,5-5,0 ммоль/л), АЛТ 12,9 Ед/л (0,0-32,0 Ед/л), АСТ 9,9 Ед/л (0,0-31,0 Ед/л), глюкоза 5,55 ммоль/л (3,3-6,1 ммоль/л), калий 4,3 ммоль/л (3,5-5,5 ммоль/л), натрий 140 ммоль/л (130-156 ммоль/л). Общий анализ мочи: мутная, плотность 1,010 (1,010-1,025), белок 0,1 г/л (0,0-0,1 г/л), глюкоза 0,0 ммоль/л (0,0-0,0 ммоль/л), лейкоциты 68 в п/зр (0-6 в п/зр). Анализ кала на яйца гельминтов, анализ крови на Mycobacterium tuberculosis complex – результат отрицательный. Проведена диагностика сифилиса (микрореакция), оценка уровня АТ к Treponema pallidum - результат отрицательный; выполнена люмбальная пункция с оценкой общего анализа ликвора: бесцветный, прозрачный, цитоз 57·106/л (0,0–4,0·106/л), белок 1,3 г/л (0,15-0,4 г/л), глюкоза 1,7 ммоль/л (2,8-3,9 ммоль/л), хлориды 117 ммоль/л (115-125 ммоль/л); выполнен культуральный посев ликвора и определение чувствительности к антибиотикам – рост микроорганизмов не выявлен. Также проведены молекулярно-биологическое исследование ликвора на вирус Эпштейна-Барр, цитомегаловирус, вирус простого герпеса (ВПГ) VI типа – результат отрицательный; серологическое исследование – определение АТ IgG, IgM к возбудителям клещевых боррелиозов – результат отрицательный.
Проведено исследование антинуклеарного фактора методом непрямой иммунофлюоресценции (нРИФ) – получены гранулярный и цитоплазматический типы свечения 1:100. Также пациентка была осмотрена офтальмологом: OU гиперметропия слабой степени, пресбиопия, гипертонический ангиосклероз. По данным инструментального обследования: электрокардиография – замедление внутрипредсердного проведения, феномен ранней реполяризации желудочков; эхокардиографическое исследование – концентрическая гипертрофия левого желудочка, фракция выброса 59%, митральная регургитация 1 степени.
На МРТ головного мозга выявлены МР-признаки патологического образования хиазмы с распространением вдоль проводящих трактов с обеих сторон (рис. 1, 2).
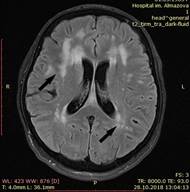
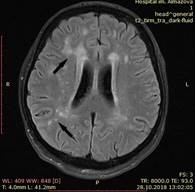
А Б
Рис. 1. Магнитно-резонансная томография головного мозга без внутривенного контрастного усиления от 28.10.2018 г. Стрелками указаны очаговые диффузные изменения вещества головного мозга. А, Б – аксиальный срез головного мозга в режиме T2 TIRM
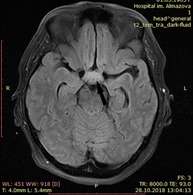
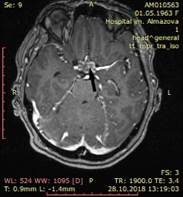
А Б
Рис. 2. Магнитно-резонансная томография головного мозга без внутривенного контрастного усиления от 28.10.2018 г. Стрелками указано усиление сигнала от области хиазмы. А – аксиальный срез головного мозга в режиме T2 TIRM, Б – аксиальный срез головного мозга в режиме T1
Полученные данные МРТ головного мозга с учетом клинической картины и анамнеза заболевания вызывали необходимость проведения дифференциальной диагностики между глиомой головного мозга и нейросаркоидозом. В рамках дифференциально-диагностического поиска выполнены исследования когнитивных и зрительных вызванных потенциалов, получены данные об умеренных когнитивных нарушениях и диффузном страдании зрительных проводников. С учетом эпизода синкопального состояния в анамнезе пациентке выполнена электроэнцефалография, которая выявила умеренные общие изменения диффузного характера с нарушением корково-подкорковых взаимоотношений.
Пациентка была проконсультирована инфекционистом, который высказал версию о возможном нейросаркоидозе. В дальнейшем с целью дифференциальной диагностики и уточнения генеза патологических изменений в области хиазмы пациентке была выполнена позитронно-эмиссионная компьютерная томография (ПЭТ-КТ) грудной клетки с 18F-фтордезоксиглюкозой. Выявлена лучевая картина подмышечной, подключичной и внутригрудной лимфаденопатии, характеризующейся гиперметаболизмом глюкозы, что соответствовало саркоидозу легких и не исключало лимфопролиферативное заболевание. Также проведена ПЭТ-КТ головного мозга с 18F-фтордезоксиглюкозой и 11С-метионином, которая выявила гиперметаболизм глюкозы и аминокислот в гипоталамической области, что могло соответствовать воспалительному процессу, в том числе гранулематозному, учитывая сопутствующий саркоидоз легких.
Была проведена повторная люмбальная пункция для оценки минимальной остаточной болезни при хронических лимфопролиферативных заболеваниях (определение процентного соотношения субпопуляций CD19+ в ликворе) и контроля общего анализа. По результатам проточной цитофлюорометрии ликвора данных за В-клеточную лимфому не получено. В общем анализе ликвор светло-розовый за счет путевой крови, прозрачный, лимфоцитарный плеоцитоз 32·106/л (0,0-4,0·106/л), белок 0,72 г/л (0,15-0,4 г/л), глюкоза 1,4 ммоль/л (2,8-3,9 ммоль/л), хлориды 120 ммоль/л (115-125 ммоль/л).
С учетом полученных при дообследовании данных и с целью проведения дифференциальной диагностики между саркоидозом или лимфопролиферативным заболеванием с учетом рекомендаций гематолога было принято решение о проведении биопсии лимфатического узла с последующим морфологическим и иммуногистохимическим исследованием для верификации диагноза. Версия о наличии глиомы головного мозга была отвергнута совместно с коллегами нейрохирургами, которые также высказались в пользу нейросаркоидоза с формированием гранулемы в области гипоталамуса, учитывая отсутствие неврологической симптоматики и зрительных нарушений, а также преимущественное поражение легких. Проведение биопсии головного мозга было нецелесообразным ввиду высокого риска неврологических осложнений. Пульмонолог подтвердил наличие у больной саркоидоза легких и головного мозга. Торакальный хирург подтвердил необходимость выполнения торакоскопии с биопсией внутригрудного лимфатического узла.
Лечение пациентки в отделении неврологии включало в себя антиоксидантную (мексидол), гипотензивную (бисопролол), гиполипидемическую (аторвастатин), нейролептическую (эглонил) терапию. По завершении обследования пациентка была переведена в отделение торакальной хирургии НМИЦ им. В.А. Алмазова для проведения торакоскопии с выполнением биопсии внутригрудного лимфатического узла, уточнения диагноза и определения тактики лечения.
В отделении торакальной хирургии пациентке выполнена видеоторакоскопия справа с мини-торакотомической поддержкой, биопсия новообразования средостения, атипичная резекция средней доли правого легкого. Послеоперационный период протекал без осложнений. Пациентка в удовлетворительном состоянии выписана на 6-е сутки госпитализации под амбулаторное наблюдение. Материал биопсии направлен в патоморфологическую лабораторию для верификации диагноза, описан фрагмент легкого с явлениями хронической эмфиземы и фрагмент лимфатического узла с гранулемами саркоидного типа.
Заключение
Таким образом, на основании данных обследования пациентке был диагностирован саркоидоз легких и головного мозга. После выписки из стационара пациентка была направлена для амбулаторного наблюдения в кабинет по наблюдению больных саркоидозом в центр интенсивной пульмонологии и торакальной хирургии. Особенностями данного клинического случая являются начало заболевания со стойких головных болей, отсутствие характерных зрительных нарушений и другой очаговой неврологической симптоматики на протяжении всей болезни, отсутствие клинических признаков поражения дыхательной системы и наличие грубых очаговых изменений на МРТ головного мозга. С учетом вышесказанного в этом случае можно говорить о клинико-морфологической диссоциации. Кроме того, обратили на себя внимание сосудистые эпизоды в виде артериальной гипертензии и преходящей дизартрии у пациентки среднего возраста, которые и послужили причиной более тщательного клинического и радиологического обследования пациентки и помогли уточнить диагноз.
Также особенностью являются трудности диагностики – в данном случае для верификации диагноза потребовался широкий комплекс клинико-лабораторных (общий и биохимический анализы крови, общий и молекулярно-биологический анализы ликвора, исследование антинуклеарного фактора), нейровизуализационных (МРТ и ПЭТ) и морфологических (биопсия) методов исследования, проведения дифференциальной диагностики с опухолевым, инфекционным процессом.
Терапия пациентов с установленным диагнозом нейросаркоидоза, начатая в период активных явлений, быстро приводит к регрессии клинических проявлений и меняет течение болезни. Однако лечение нейросаркоидоза должно продолжаться и в период относительного улучшения состояния больных. Известно, что пациенты с нейросаркоидозом и гидроцефалией имеют неблагоприятный прогноз и высокий риск летального исхода. В нашем случае довольно сложно говорить о прогнозах, с учетом длительного времени, прошедшего до верификации диагноза, минимальных проявлений со стороны нервной системы и индивидуального ответа организма на текущий гранулематозный процесс.
Библиографическая ссылка
Алексеева Т.М., Топузова М.П., Терновых И.К., Федоров Д.Н., Павлова Т.А. ТРУДНОСТИ ДИАГНОСТИКИ НЕЙРОСАРКОИДОЗА (СЛУЧАЙ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. 2019. № 5. ;URL: https://science-education.ru/ru/article/view?id=29110 (дата обращения: 25.06.2025).
DOI: https://doi.org/10.17513/spno.29110



