Синдром Элерса–Данло (СЭД) (код по МКБ-10: Q79.6) объединяет группу наследственных заболеваний с преимущественным поражением кожи, опорно-двигательного аппарата и сосудов, наличием нарушений в других органах и тканях, обусловленных генерализованными нарушениями соединительной ткани вследствие мутации разных генов, ответственных за структуру и функцию коллагена. Признаки заболевания впервые описаны в виде реферата А.Н. Черногубовым в 1891 г., синдром назван в честь дерматологов Edvard Ehlers из Дании и Henri-Alexandre Danlos из Франции, опубликовавших свои наблюдения соответственно в 1901 и 1908 гг. [1].
Выделяют 13 клинических форм СЭД, которые различаются по типам наследования, биохимическим дефектам коллагена и клиническим признакам [2, 3]. Частота встречаемости составляет от 1:5000 до 1:250 000 населения в зависимости от формы и степени тяжести заболевания, чаще фиксируют легкие формы заболевания; стертые формы в детском возрасте диагностируются не всегда, а обычно при появлении специфических осложнений [1, 4, 5]. Наиболее распространенными являются классический, гипермобильный и сосудистый типы СЭД, другие типы (классически-подобный, клапанно-сердечный, артрохалазийный, дерматоспараксисный, кифосколиотический, спондилодиспластический, мышечно-контрактурный, миопатический, периодонтальный типы и синдром хрупкой роговицы) встречаются значительно реже. В диверсификации форм заболевания ведущее значение имеют клиническая картина, генеалогическое обследование и методы молекулярно-генетической диагностики [2]. Многие клинические признаки встречаются практически при всех формах заболевания в различных сочетаниях, прогноз в основном зависит от типа, степени тяжести заболевания, наличия коморбидной патологии, травм, осложнений и последствий СЭД. Диагностические клинические критерии СЭД подразделяются на большие и малые, из больших признаков чаще встречаются повышенная растяжимость кожи, наличие на ней широких атрофических рубцов и гипермобильность суставов. Для постановки определенного диагноза типа синдрома Элерса–Данло достаточно наличия 2 больших признаков [6, 7]. Первые признаки СЭД (перерастяжение кожи, гипермобильность суставов и хрупкость тканей) можно выявить при внимательном обследовании сразу после рождения ребенка. Ранняя постановка диагноза во многом позволяет улучшить качество жизни, социальную адаптацию и трудоспособность больных [8, 9].
Специфическое лечение СЭД не разработано; рекомендуются диетотерапия, ЛФК с дозированными нагрузками для каждого типа заболевания, физиотерапевтические методы (магнито-, лазеротерапия, бальнеологические процедуры), психологическая поддержка пациентов. Медикаментозная терапия в основном направлена на стимуляцию коллагенообразования, коррекцию нарушений синтеза и катаболизма гликозаминогликанов, стабилизацию минерального обмена, улучшение биоэнергетического состояния организма. По показаниям проводятся синдромная терапия и симптоматическое лечение, направленные на замедление прогрессирования и предупреждение осложнений [6, 10].
Риски, связанные с различными формами заболевания, предопределяют тактику врачей разных специальностей (педиатров, хирургов, акушеров-гинекологов, травматологов-ортопедов, терапевтов, кардиологов, неврологов, офтальмологов и др.) при диспансерном наблюдении и оказании специализированной помощи больным СЭД. При трудоустройстве последних следует учитывать необходимость защиты кожи от травмы и воздействия прямых солнечных лучей [8]. Из-за чрезмерной эластичности кожи и наклонности ее к перерастяжению она довольно часто оказывается уязвимой для повреждений, а при значительном механическом воздействии травмирующего агента существенно повышается риск повреждения внутренних органов с тяжелыми последствиями.
Цель исследования: ознакомление врачебного сообщества с особенностями клиники, лечения и профилактики коморбидной патологии у пациентов с редким заболеванием – синдромом Элерса–Данло.
Материал и методы исследования. Исследование основано на изучении литературных источников и материалов клинического наблюдения. Для иллюстрации особенностей лечебной тактики при классическом типе СЭД, осложненном инфицированными скальпированными и рвано-ушибленными ранами, приводим собственное клиническое наблюдение.
Клиническое наблюдение. Больной М., 44 лет, 12.02.2019 г. поступил на амбулаторное лечение в ГБУЗ РМ «Поликлиника № 4» с наличием скальпированных и рвано-ушибленных ран обеих голеней. Травму получил 11.02.2019 г. в результате падения на пол со стремянки. В травматологическом пункте была проведена первичная хирургическая обработка скальпированной раны на левой голени c наложением швов на кожу, на обеих голенях рвано-ушибленные раны обработаны антисептиками, наложены асептические повязки. При поступлении в поликлинику повязки были обильно пропитаны серозно-геморрагическим отделяемым, несостоятельные швы на левой голени сняты, далее – ежедневные перевязки с растворами антисептиков, повязки со спреем «Олазоль». При ретроспективном изучении амбулаторной карты установлено, что изменения в суставах впервые зафиксированы ревматологом в 2012 г. Изменения на коже отмечает с детства, варикозное расширение вен обеих нижних конечностей установлено в 2015 г. При активном посещении 29.10.2012 г. ревматологом установлен диагноз: Полиостеоартроз с преимущественным поражением коленных и тазобедренных суставов II ст. Стойкий болевой синдром. Нарушение функции II ст. Диагноз: «Синдром Черногубова–Элерса–Данло, классический тип. Аутосомно-доминантный тип наследования. Неполный гипермобильный синдром. Варикозная болезнь обеих нижних конечностей» был установлен дерматовенерологом только в 2017 г. Работал токарем, из-за частых травм был уволен, в последнее время устроился на работу грузчиком.
При изучении родословной было установлено наличие сходных клинических признаков СЭД разной степени выраженности в 4 поколениях. Семейный анамнез: признаки СЭД имеются у отца, ему 66 лет, он имеет 3 сыновей, двое – здоровы; у нашего пациента заболевание официально установлено впервые. У сына пациента также с детства имеются признаки СЭД, ему 15 лет. Сестре пациента 64 года, ее дочери 42 года – обе здоровы. Дед по отцу также имел признаки СЭД, он умер в возрасте 46 лет от рака желудка. У прадеда по отцу подобной патологии не было, а его сестра также имела признаки СЭД.
При осмотре 06.03.2019 г. установлено: общее состояние удовлетворительное, кожа по всей поверхности туловища тонкая, мягкая, легко смещается относительно подкожно-жировой клетчатки (рис. 1).
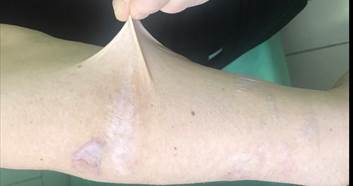
Рис. 1. Повышенная растяжимость кожи и широкие атрофические рубцы после
перенесенных ранее травм на правом предплечье
На передней брюшной стенке имеются участки полосовидной атрофии кожи. На верхних и нижних конечностях – множественные атрофические грубые шрамы и рубцы; отмечаются пастозность голеней и стоп, продольное и поперечное плоскостопие с незначительной эквиноварусной деформацией. Имеется избыточная подвижность суставов, наиболее выраженная в суставах кисти (рис. 2); при оценке по шкале Бейгтона [7] – 5 баллов.
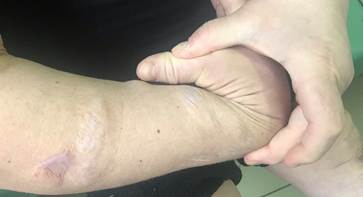
Рис. 2. Гипермобильность в суставах предплечья и кисти
При обследовании органов грудной клетки патологии не обнаружено. Пульс 92 уд./мин, удовлетворительных качеств, ритм правильный. АД = 160 и 90 мм рт. ст. Живот мягкий, болезнен при глубокой пальпации в эпигастральной области. Печень, селезенка и почки не пальпируются.
Местный статус: на голенях визуализируются телеангиоэктазии и отдельные варикозно расширенные вены. Повязки на ранах обеих голеней и в области левого коленного сустава обильно промокают серозно-геморрагическим отделяемым. Дефект кожных покровов на левой голени мозаично-округлой формы до 100 см2, на правой голени – до 25 см2, имеются также отдельные участки дефектов кожных покровов неправильно округлой формы до 10 см2. Раневые поверхности покрыты некротическими тканями, тканевым детритом (рис. 3). При попытке отделения некротических тканей отмечается обильное капиллярное кровотечение, которое останавливается только после обработки 3%-ным раствором перекиси водорода.
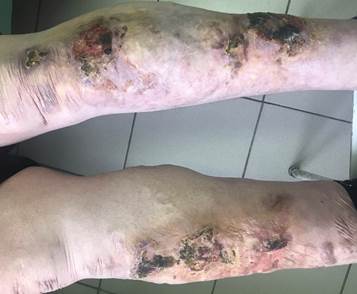
Рис. 3. Раны в области правого коленного сустава и обеих голеней (06.03.2019 г.)
При дополнительном обследовании на рентгенограммах костей таза установлен двухсторонний коксартроз II cт. и двухсторонний гонартроз II cт. При дуплексном сканировании с цветовым картированием вен выявлено варикозное расширение вен обеих нижних конечностей по системам большой и малой подкожных вен с признаками клапанной недостаточности. Подкожная жировая клетчатка медиальной и задних поверхностей обеих голеней была представлена ячеистой структурой с жидкостным содержимым за счет умеренно выраженного отека. Осмотр офтальмолога: OU – миопия средней степени, незрелая катаракта, отек макулы. Осмотр невропатолога – остеохондроз пояснично-крестцового отдела позвоночника. Осмотр эндокринолога: рост 182 см, масса тела = 125 кг, ИМТ = 37,7 кварт. Ожирение, обусловленное избыточным поступлением энергетических ресурсов. Осмотр психолога: когнитивные функции не снижены, астенизируется при функциональных нагрузках.
На ЭКГ – синусовая тахикардия, ЧСС – 98 уд./мин. Изменения в миокарде в области боковой и нижней стенок левого желудочка в виде сглаженных зубцов Т. Нарушение внутрижелудочковой проводимости. В общем анализе крови: гемоглобин – 120 г/л, эритроциты – 4,7۰1012 /л, тромбоциты – 147۰109/л, лейкоциты – 5,9۰109/л. Лейкоформула: эозинофилы – 3, сегментоядерные нейтрофилы – 30, лимфоциты – 63, моноциты – 4%; СОЭ = 15 мм/час. В биохимическом анализе крови: АЛТ = 39 ммоль/л, АСТ = 42 ммоль/л, билирубин общий – 13,3 мкмоль/л, в том числе прямой – 4,7 мкмоль/л, мочевина – 5,0 ммоль/л, креатинин – 80 ммоль/л глюкоза – 4,8 ммоль/л. В анализе мочи: уд. вес – 1020, кислая, 0–1 лейкоцитов в поле зрения, фосфаты.
Ежедневно проводились перевязки с этапным удалением некротических тканей, обработкой растворами антисептиков, накладывались повязки со спреем «Олазоль», поверх повязок больной надевал компрессионное белье 2-го класса. Через 2 месяца наступила частичная эпителизация раневых поверхностей и сформировались мягкие атрофические рубцы с грубой деформацией кожных покровов в области ран и вокруг них с участками, покрытыми сухими корками (рис. 4). Выписан 29.03.2019 г. с закрытым больничным листом; на лечении находился 47 дней.
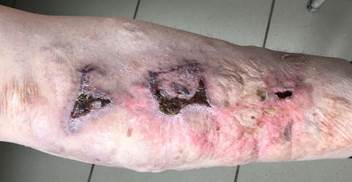
Рис. 4. Рубцы на месте скальпированной и рвано-ушибленных ран правой голени (18.03.2019 г.)
Результаты исследования и их обсуждение. Данное наблюдение иллюстрирует особенности течения раневого процесса у пациента с классическим типом СЭД: длительное течение как экссудативной, так и пролиферативной фазы из-за дефектов соединительной ткани, плохого кровоснабжения дермы, отсутствия полноценной связи сосочкового слоя дермы и подкожно-жировой клетчатки, хрупкости микрососудов и нарушения венозного оттока из конечностей вследствие варикозного расширения вен. Плохая трофика кожи и дефекты сосудов не способствуют приживлению кожных лоскутов на скальпированных ранах, а нарушения кровоснабжения тканей в зоне раны приводят к некрозам, формированию струпа. Дефекты коллагена обеспечивают формирование грубых шрамов и атрофических рубцов на поверхностях конечностей при минимальной травме.
При плановых операциях следует определять профилактику геморрагических осложнений и учитывать возможность возникновения несостоятельности швов из-за недостаточных репаративных свойств соединяемых тканей. Необходимо учитывать соотношение между пользой и риском даже самого минимального инвазивного вмешательства как при диагностических, так и при лечебных процедурах с использованием хирургических технологий. Мы согласны с мнением М.В. Губановой и соавт. (2016) [11] о том, что при варикозном расширении вен нижних конечностей хирургическое лечение следует предпринимать только при соответствующих осложнениях. Вмешательства на артериях, особенно у пациентов с сосудистым типом СЭД, в том числе коронароангиография, аортоартериография, могут также осложняться диссекцией как в области доступа, так и на всем протяжении, тромбозами и тяжелыми ишемическими осложнениями. Следует помнить о необходимости обеспечения покоя, а в некоторых случаях и необходимости иммобилизации для создания условий для благоприятного заживления оперированных структур. Кроме того, в хирургической практике могут встретиться случаи разрывов толстой кишки, спонтанного пневмоторакса, грыжи, птоз внутренних органов [10].
В практике терапевта следует иметь в виду довольно частое поражение сердца, аорты (расслоение, аневризмы, разрывы) и клапанных структур (пролапс митрального клапана) [7, 8]. Во время беременности могут встретиться выкидыши, преждевременные роды, массивные кровотечения из матки и родовых путей, остановка которых возможна только путем экстирпации матки и (или) применения антигемофильной плазмы и тромбоцитного концентрата [1, 10]. При инвазивных диагностических процедурах и при хирургических вмешательствах по поводу коморбидной патологии, осложнений или последствий основного заболевания наиболее опасными являются геморрагические осложнения при любых типах СЭД, а при сосудистом типе они преобладают над другими осложнениями и являются потенциально опасными для жизни.
Заключение. При хирургической обработке ран у больных с СЭД следует бережно относиться к тканям, не допускать инфицирования; при обширных ранах необходимо использовать препараты для улучшения микроциркуляции и регенерации (пентоксифиллин, актовегин и др.), а также проводить системную антибактериальную терапию. Профилактика неблагоприятного течения коморбидных заболеваний у больных СЭД заключается в предупреждении травматизма, оптимальной организации жизненного пространства, мультидисциплинарном подходе не только на этапе диспансерного наблюдения, но и при определении лечебной тактики при травмах, беременности и минимальных признаках сопутствующих заболеваний с учетом их характера и специфических признаков конкретного типа СЭД.
Библиографическая ссылка
Романов М.Д., Левина Т.М., Алешина К.Е. ЛЕЧЕНИЕ И ПРОФИЛАКТИКА КОМОРБИДНОЙ ПАТОЛОГИИ У БОЛЬНЫХ С НАИБОЛЕЕ РАСПРОСТРАНЕННЫМИ ТИПАМИ СИНДРОМА ЭЛЕРСА–ДАНЛО // Современные проблемы науки и образования. 2019. № 3. ;URL: https://science-education.ru/ru/article/view?id=28854 (дата обращения: 20.03.2026).



