Успехи медицины в лечении сердечно-сосудистой патологии вполне закономерно привели к увеличению общей продолжительности жизни и, как следствие, к увеличению в структуре заболеваний доли лиц старшего возраста с более высоким уровнем коморбидности. Классическим примером является «эпидемия» хронической сердечной недостаточности (ХСН) [1]. В настоящее время в России пациенты с диагнозом «ХСН» составляют 35% от числа всех госпитализированных [2]. Коморбидность влияет на течение ХСН, повышая летальность и приводя к прогрессии ХСН. В предыдущей нашей работе мы показали, что к факторам, влияющим на летальность в отдаленном периоде наблюдения у пациентов с декомпенсацией ХСН, относятся: более низкий функциональный класс ХСН, индекс коморбидности Чарлсон более 4 баллов, хроническая болезнь почек со сниженной скоростью клубочковой фильтрации, особенно при сопутствующем сахарном диабете; нарушения гемодинамики, а также имеющиеся клапанные пороки сердца и ожирение 3-й степени. Летальность до 100 дней наблюдения ассоциировалась с наличием пневмонии при поступлении, до 500 дней – с уровнем NT-proBNP более 1200 фмоль/м, до 750 дней – с анемией легкой или средней степени; при этом фракция выброса левого желудочка (на момент поступления в стационар пациента с клиникой декомпенсации ХСН) не являлась фактором, определяющим дальнейший долгосрочный прогноз [3]. Несомненно, что коморбидность влияет и на выбор терапии ХСН, даже в рамках современных клинических рекомендаций и федеральных стандартов, поскольку наличие той или иной сопутствующей патологии может являться противопоказанием или ограничением к применению лекарственных препаратов.
Цель работы: оценить влияние коморбидности и назначенной с ее учетом терапии на долгосрочный прогноз выживаемости после эпизода декомпенсации ХСН.
Материалы и методы исследования. Был проведен анализ результатов открытого проспективного наблюдательного исследования исходов заболевания у пациентов, госпитализированных с диагнозом «XCН, декомпенсация» в терапевтическое отделение МСЧ «Нефтяник» (г. Тюмень) в 2013–2014 гг. Наблюдение проводилось в срок до 4 лет. Конечной точкой являлся летальный исход, зафиксированный в медицинской документации.
Всего в исследование были включены 177 пациентов с сопоставимым соотношением гендерных групп (49,7% мужчин и 50,3% женщин). Средний возраст в общей группе составил 73,2±11,1 года. Наблюдение за пациентами проходило в среднем в течение 325,8 ± 291,5 дней (от 0 до 1267 дней). Летальный исход зафиксирован в 32,8% наблюдений, причем в половине случаев в первую госпитализацию.
Оценивая факторы, влияющие на летальность, мы обратили внимание на наличие коморбидной патологии, функциональное состояние сердечно-сосудистой системы. Проводился анализ терапии ХСН, рекомендованной на момент первой госпитализации.
Статистическая обработка материала проводилась методами описательной статистики. Для оценки различия межу группами использован критерий χ2Пирсона. Анализ выживаемости проводился с построением таблицы времен жизни и графиков функции выживаемости Каплана–Мейера. Различия считались достоверными при двустороннем уровне значимости р<0,05.
Результаты. В наблюдаемой группе доля мужчин и женщин была сопоставима, но имелись различия по возрастному составу гендерных групп. Средний возраст мужской группы был 69,9±10,9 года, а женской – 76,5±10,1 года (p<0,05).
В клинике преобладала ХСН 2Б стадии с декомпенсацией по обоим кругам кровообращения (65,3% наблюдений) и 3–4-м функциональным классом (84,5%). При этом низкая фракция выброса (ФВ) левого желудочка менее 40% была выявлена только у 23,3% обследованных, что относило их к группе «ХСН с низкой ФВ». У 40,4% обследованных ФВ была 50% или более, и они соответствовали группе «ХСН с сохраненной ФВ», остальные отвечали критериям группы «ХСН с промежуточной ФВ».
При оценке сопутствующей патологии было отмечено, что в 98% наблюдений у пациентов была артериальная гипертония (АГ), в 96% – ишемическая болезнь сердца (ИБС), треть пациентов перенесли инфаркт миокарда. Сочетание ИБС и АГ являлось причиной ХСН в 92% наблюдений. У 25,4% выявлен сахарный диабет 2-го типа (СД), у 43,5% – ожирение, у 25,2% – заболевания бронхолегочной системы (в основном представленные ХОБЛ), у 7,5% – клапанные пороки сердца. Снижение скорости клубочковой фильтрации (СКФ) менее мл/мин/1,73 м2 было у 67,6% пациентов, анемия средней и легкой степени – у 43,6%, фибрилляция предсердий – у 51,4%.
Анализ терапии ХСН, назначаемой согласно Клиническим рекомендациям [4], показал, что препараты, влияющие на ренин-ангиотензин-альдостероновую систему, получали 85% пациентов, причем в ¾ случаев это были ИАПФ. Антагонисты минералокортикоидных рецепторов (АМКР) (спиронолактон) также получали 75% больных. Бета-адреноблокаторы (БАБ) (представленные карведилолом, бисопрололом или метопрололом) были назначены 73%. 16% больных с учетом ХОБЛ или наличия легочной гипертензии по данным ЭХОКГ были назначены дигидропиридиновые антагонисты кальция (АК) (амлодипин). Петлевые диуретики назначались в 77% случаев, у 37% больных назначались тиазидные диуретики. По мнению лечащего врача, в диуретической терапии не нуждались 7,5% пациентов. В назначении дигоксина была потребность у 32% больных, 10% получали амиодарон. Препараты, влияющие на свертывающую систему крови (антиагреганты и/или антикоагулянты), получали 100% пациентов.
Анализ влияния назначаемого лечения по ХСН (в рамках Российских рекомендаций) на летальность в общей группе пациентов в течение долговременного периода наблюдения представлен в таблице 1 .
Таблица 1
Влияние приема лекарственных препаратов на летальность больных с ХСН в период долгосрочного наблюдения
|
Назначаемые препараты |
Летальность в группе назначаемого препарата |
Летальность в группе без препарата |
χ2 |
р |
|
ИАПФ |
29,67% |
30,9% |
0,54 |
0,47 |
|
Бета-адреноблокаторы |
27,7% |
27,5% |
0,063 |
0,802 |
|
Комбинация ИАПФ + БАБ |
29,0% |
31,1% |
0,02 |
0,97 |
|
АМКР (спиронолактон) |
24,6% |
51,7% |
13,1 |
0,001 |
|
АК (амлодипин) |
12,1% |
33,3% |
5,05 |
0,025 |
|
Дигоксин |
31,8% |
28,2% |
0,007 |
0,9 |
|
Диуретики |
28,4% |
44,4% |
1,15 |
0,28 |
Как видно из таблицы 1, в общей группе достоверно ассоциировалось снижение летальности с назначением препаратов, влияющих на ренин-ангиотензин-альдостероновую систему (АМКР). В то же время не был получен эффект от назначения ИАПФ и БАБ как изолированно, так и в совместной комбинации, что расходится с данными других исследований [4, 5]. Также было обращено внимание на снижение летальности с назначением АК (амлодипина). Назначение дигоксина и диуретиков не оказало влияния на долгосрочную выживаемость пациентов с ХСН. Вспомогательные препараты, используемые по показаниям при лечении ХСН, такие как амиодарон, антиагреганты, антикоагулянты, также не оказывали влияния на конечную точку в нашем исследовании.
Учитывая данную неоднозначность полученных результатов, мы провели попарный анализ влияния назначаемого лечения на летальность с учетом коморбидности и группы по ФВ (по данным ЭХОКГ).
Результат дальнейшего исследования показал, что эффект по снижению летальности при приеме ИАПФ был выражен в группе пациентов c СКФ<60 мл/мин/1,73 м2 (рис. 1), применение БАБ сохраняло свое значение в снижении летальности у пациентов в группе «ХСН с низкой ФВ» (рис. 2). Применение АК (амлодипина) показало тенденцию к ассоциации со снижением летальности в группе «ХСН с сохраненной ФВ» (летальность при приеме амлодипина составила 6,3% против 28,6% при отсутствии приема данного препарата, χ2=3,1; р=0,078).
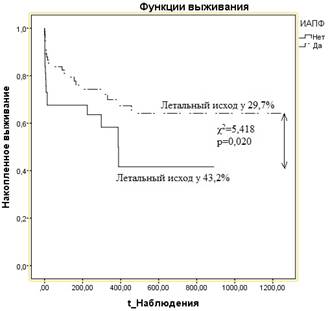
Рис. 1. График Каплана–Майера (функции выживания) у больных ХСН c СКФ<60 мл/мин/1,73 м2 в зависимости от назначения ИАПФ
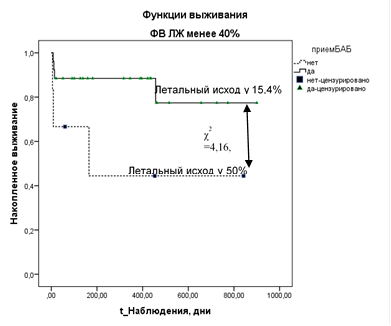
Рис. 2. График функции выживания (Каплана–Майера) у больных «ХСН с сохраненной ФВ» в зависимости от назначения БАБ
С учетом неоднозначности результата по применению БАБ был проведен анализ влияния назначаемого лечения на летальность в долгосрочном периоде наблюдения в зависимости от выбора БАБ (карведилол, бисопролол или метопролол). При этом были отмечены выраженные преимущества при назначении бисопролола (рис. 3). Снижение летальности при назначении бисопролола с препаратами из группы ИАПФ показало преимущества за период наблюдения 250 дней от момента включения в исследование (летальность 28% в группе бисопролол + ИАПФ против 51,5% в группе больных, принимавших другие БАБ совместно с ИАПФ, χ2=3,2; р=0,075). Для карведилола была выявлена обратная ассоциация (летальность 47,4% в группе принимавших карведилол против 25% – в группе принимавших другие БАБ, χ2=3,868; р=0,009), которая была наиболее выражена в группе с СД (рис. 4).
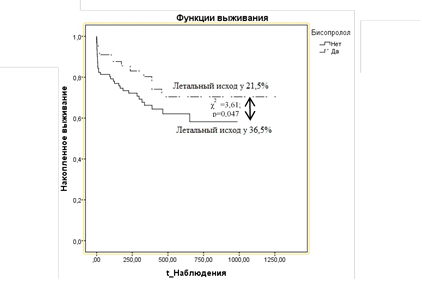
Рис. 3. График Каплана–Майера (функции выживания) у больных ХСН, принимавших БАБ, в зависимости от назначения бисопролола
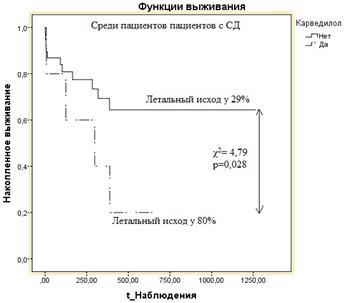
Рис. 4. График Каплана–Майера (функции выживания) у больных ХСН с СД в зависимости от назначения карведилола
Других значимых влияний на летальность пациентов с ХСН за период долговременного наблюдения в нашем исследовании выявлено не было.
Обсуждение. В нашей работе мы постарались акцентировать внимание на влияние на летальность в долгосрочном периоде тех или иных групп препаратов, назначаемых в рамках Клинических рекомендаций для терапии ХСН [4]. Наш опыт показал, что рекомендации, данные лечащим врачом при выписке из стационара, как правило, являются определяющими для врача первичного звена и редко подвергаются дальнейшей коррекции.
В ходе исследования были выявлены как вполне ожидаемые результаты, так и некоторые моменты, требующие дальнейшего изучения. Неоднозначными оказались результаты анализа в общей группе, что, вероятно, связано в нашем исследовании как с применением препаратов разной фармакологической структуры даже в пределах одного класса препаратов, а иногда и с их сочетанием, так и с достаточно разнородным по коморбидности составом пациентов. Надо отметить, что отсутствие ограничения по критериям включения в исследование было сознательным решением авторов, разделяющих мнение ряда ученых о необходимости проведения исследований в условиях «реальной» клинической практики [6].
Проведенный анализ показал определенные группы коморбидных пациентов, где отмечалось выраженное положительное влияние тех или иных групп препаратов. Так, в группе пациентов с СКФ<60 мл/мин/1,73 м2 прием ИАПФ оказывал значительное влияние на снижение летальности, что показывает возможность применения ИАПФ при сниженной СКФ, к чему часто имеется определенная настороженность [7]. Для лиц с ФВ менее 40% применение БАБ снижало летальность более чем в 2 раза. При этом убедительно показаны преимущества бисопролола в лечении больных с ХСН, которые были ранее описаны в исследовании CIBIS III [8]. Назначение БАБ, по-видимому, имеет различный эффект в зависимости от выбора действующего вещества, поскольку отмечено повышение летальности в группе пациентов, принимающих карведилол (по сравнению с другими БАБ). Как известно, карведилол в терапии ХСН является препаратом выбора у больных СД 2-го типа [9], но при этом, как было показано ранее, СД сам по себе является значимым фактором, повышающим летальность у больных ХСН [3], что могло повлиять на результаты работы. Применение АК (амлодипина) оказывало положительное влияние на долгосрочную выживаемость пациентов, особенно в группе с ФВ более 50%, несмотря на то, что в Клинических рекомендациях имеются ограничения по назначению данной группы препаратов [4]. Имеющиеся данные по применению амлодипина позволяют рекомендовать его в ряде случаев, даже у пациентов со сниженной ФВЛЖ [10].
Выводы. Применение следующих групп препаратов: ИАПФ при сниженной скорости клубочковой фильтрации менее 60 мл/мин/1,73 м2; β-адреноблокаторов при фракции выброса левого желудочка менее 40% (данный эффект более выражен при использовании бисопролола); блокаторов кальциевых каналов (амлодипина) при фракции выброса левого желудочка более 50%; АМКР (спиронолактона) во всех группах – значимо улучшает долгосрочный прогноз у пациентов с ХСН. Выбор препаратов в рамках стандартного лечения ХСН (согласно Клиническим рекомендациям) с учетом коморбидности является фактором, во многом определяющим дальнейшую выживаемость пациентов с ХСН.
Библиографическая ссылка
Волкова С.Ю., Томашевич К.А., Шевелева О.Е., Ефанов А.Ю. ВЛИЯНИЕ ТЕРАПИИ НА ДОЛГОСРОЧНЫЙ ПРОГНОЗ ВЫЖИВАЕМОСТИ У КОМОРБИДНЫХ ПАЦИЕНТОВ ПОСЛЕ ДЕКОМПЕНСАЦИИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ // Современные проблемы науки и образования. – 2019. – № 3. ;URL: https://science-education.ru/ru/article/view?id=28820 (дата обращения: 26.04.2024).



