Высокая смертность от сердечно-сосудистых заболеваний привела к смещению акцентов в практическом здравоохранении амбулаторного звена на диагностику и лечение кардиоваскулярной патологии. При этом недостаточное внимание уделяется сопутствующим заболеваниям. Между тем многочисленными исследователями неалкогольный стеатогепатоз рассматривается как фактор риска кардиоваскулярных заболеваний, способствующий их прогрессии [1, 2]. При этом нужно отметить широкую распространенность неалкогольной жировой болезни печени (НАЖБП) в российской популяции – 71,6%, что делает ее самым частым заболеванием печени [1]. Вместе с тем долгое время врачами различных терапевтических специальностей данному заболеванию не придавалось большого значения [3].
Несмотря на то что формально диагностика и лечение НАЖБП являются сферой деятельности гастроэнтеролога, на самом деле это мультидисциплинарное заболевание. Связано это с тем, что НАЖБП выявляется у значительного числа пациентов с ожирением и сахарным диабетом (СД) 2-го типа, а также в сочетании с любыми компонентами метаболического синдрома [4]. Так, НАЖБП в 2–3 раза чаще диагностируется у лиц с СД 2-го типа, в то время как наличие диабета в 5–9 раз чаще встречается у лиц с неалкогольным стеатогепатозом [5]. Именно поэтому в настоящее время активно обсуждается вопрос о рассмотрении НАЖБП в качестве печеночного компонента метаболического синдрома.
Пристальное внимание исследований последних лет привлечено к вопросу гендерных различий в особенностях патогенеза и течения многих неинфекционных заболеваний. Однако в данном контексте необходимо рассматривать не только генетический пол пациента, но и содержание половых гормонов, определяющих помимо состояния репродуктивной системы метаболический статус и баланс цитокинов, лежащие в основе формирования метаболического синдрома [6, 7].
На сегодняшний день установлена патогенетическая взаимосвязь между наличием гипогонадизма у мужчин и нарушениями углеводного и липидного обменов [6, 8]. Известно, что у мужчин, имеющих дефицит тестостерона (Т), распространенность ожирения в 2,4 раза выше, а СД 2-го типа – в 2,1 раза выше по сравнению с лицами, имеющими нормальный уровень Т [9]. Столь тесная взаимосвязь между данными состояниями дает возможность предположить наличие патогенетических параллелей между дефицитом Т и НАЖБП. Однако в современной литературе лишь единичные работы посвящены поиску связи между гипогонадизмом и НАЖБП. Согласно данным исследованиям предполагается, что наличие андрогенного дефицита способствует развитию и прогрессированию НАЖБП [10–12]. Кроме того, в экспериментах на крысах показано, что заместительная терапия Т у кастрированных самцов способствует уменьшению выраженности признаков стеатогепатита [13]. Столь ограниченное количество данных о связи гипогонадизма и НАЖБП у мужчин, безусловно, требует проведения дальнейших исследований.
Целью данной работы было оценить влияние дефицита Т у мужчин с СД 2-го типа на состояние печени.
Материалы и методы исследования
Исследование было зарегистрировано в ЕГИСУ НИОКР № АААА-А18-118013090205-0.
Нами были обследованы 48 мужчин с СД 2-го типа, средний возраст которых составил 51,8 ± 5,3 года, а длительность диабета – 6,1 ± 2,8 года. Пациенты находились на стандартной сахароснижающей терапии, представленной таблетированными препаратами из групп бигуанидов, сульфонилмочевины и ингибиторов дипептидилпептидазы 4-го типа. До начала процедур исследования больные подписывали информированное согласие, одобренное Локальным независимым этическим комитетом Ростовского государственного медицинского университета. Всем пациентам проводились изучение анамнестических данных и общеклинические обследования, включавшие в себя измерение антропометрических показателей – роста, веса, окружности талии (ОТ), окружности бедер (ОБ), расчет индекса массы тела (ИМТ), измерение артериального давления. Всем пациентам после 12-часового голодания проводили забор крови для исследования биохимических показателей (аланинаминотрансфераза (АЛТ), аспартатаминoтрансфераза (АСТ), гамма-глутамилтранспептидаза (ГГТП), расчет индекса де Ритиса – отношение АСТ/АЛТ), параметров углеводного обмена (глюкоза натощак, иммунореактивный инсулин (ИРИ), гликозилированный гемоглобин (НвА1с) с расчетом индекса инсулинорезистентности НОМА) и липидного метаболизма (липидограмма), а также определяли содержание половых гормонов – лютенизирующего гормона (ЛГ), общего Т, глобулина, связывающего половые гормоны (ГСПГ), с последующим расчетом свободного Т. Для исследования биохимических показателей использовали свежую сыворотку крови, тогда как для проведения иммуноферментных анализов кровь центрифугировали и сыворотку замораживали при температуре –200С. Биохимические исследования выполняли на анализаторе Bayer ADVIA 1650, определение НвА1с выполняли на анализаторе Siemens Healthcare Diagnostics DCA 2000+. Для анализа содержания половых гормонов (общего Т, ГСПГ, ЛГ) использовали лабораторные наборы Алкор-Био (Россия). Показатель ИРИ определяли с помощью лабораторного набора Монобайнд Инк (США). На основании значений гликемии и инсулина определяли степень выраженности инсулинорезистентности с помощью расчета индекса НОМА-IR по формуле:
HOMA-IR = гликемия натощак (ммоль/л) х уровень инсулина (мкЕд/мл) / 22,5.
Кроме того, всем пациентам выполняли магнитно-резонансную томографию (МРТ) печени при помощи мультисрезового спирального рентгеновского компьютерного томографа «Brilliance 64 Slice» («PhilipsMedicalSystems», Нидерланды) по методу Диксона, позволяющего получить количественную оценку стеатоза путем измерения доли печеночного жира, взвешенной по протонной плотности (PDFF). Согласно методу Диксона изучали последовательное двойное градиентное эхо в фазу и противофазу, после чего определяли интенсивность сигнала от паренхимы печени и селезенки в соответствующих зонах на изображениях в фазу и противофазу с дальнейшим расчетом по формуле:
Фракция жира печени (FF) = (SIP – SOP)/2*(SIP)
где SIP – отношение сигнала печени к сигналу селезенки на изображениях в фазу;
SOP – отношение сигнала печени к сигналу селезенки на изображениях в противофазу.
На основании проведенного клинического и лабораторного обследования пациенты были разделены на две группы, сопоставимые по возрасту, длительности течения и терапии СД. Первую группу составили 25 мужчин с СД 2-го типа с нормальным уровнем эндогенного Т без клинических проявлений андрогенного дефицита. Во вторую группу вошли 23 пациента с СД 2-го типа и с впервые установленным диагнозом гипогонадизма. Диагноз устанавливался согласно клиническим рекомендациям Российской ассоциации эндокринологов (2017).
Статистическую обработку данных проводили с использованием пакета прикладных программ Статистика 11. Переменные были проверены на нормальность распределения согласно критерию Шапиро–Уилка. Данные представлены в виде медиан, нижнего и верхнего квартилей Me [LQ; UQ]. Значимость межгрупповых различий оценивалась с помощью U-критерия Манна–Уитни для двух независимых групп. Результаты считали статистически значимыми при значении для р<0,05.
Результаты исследования и их обсуждение
В основу разделения пациентов с СД 2-го типа на группы были положены лабораторные и клинические признаки гипогонадизма. Группы достоверно (р<0,001) отличались по концентрации как общего (18,94 [17,23; 23,14] нмоль/л – 1-я группа против 8,15 [6,31; 10,32] нмоль/л – 2-я группа), так и свободного Т (374 [351; 428] пмоль/л – 1-я группа против 163 [137; 199] пмоль/л – 2-я группа). В то же время уровни ЛГ в группах значимо не отличались, а их значения в середине референсного диапазона позволили исключить как первичные, так и вторичные формы гипогонадизма, что свидетельствует о наличии так называемого смешанного (или «неклассического») гипогонадизма у обследуемых.
При изучении антропометрических данных было выявлено, что мужчины с гипогонадизмом имели достоверно (р = 0,01) больший ИМТ по сравнению с таковым у лиц с нормотестостеронемией. Так, пациенты 1-й группы имели ИМТ 29,9 [29,1; 33,1] кг/м2, что позволяет отнести их к категории лиц с избыточной массой тела, тогда как ИМТ больных во 2-й группе составил 32,0 [30,7; 34,6] кг/м2, что диктует необходимость установления диагноза ожирения 1-я степени. Важно отметить, что для мужчин с гипогонадизмом был характерен именно абдоминальный тип ожирения, а значение ОТ достоверно (р = 0,02) отличалось от такового у больных 1-й группы (102,3 [100,7; 107,9] см – 1-я группа против 108,8 [103,0; 111,9] см – 2-я группа). В то же время показатель ОБ в группах значимо не отличался.
Результаты исследования показателей углеводного и липидного обменов представлены в таблице.
Результаты исследования показателей углеводного и липидного обменов
|
Показатель |
1-я группа |
2-я группа |
Р |
|
Показатели углеводного обмена |
|||
|
Глюкоза натощак, ммоль/л |
7,20[6,34; 8,18] |
7,47[7,18; 8,41] |
0,098 |
|
ИРИ, мМЕ/мл |
22,31[17,15; 32,15] |
29,95[21,97; 42,15] |
0,025 |
|
HOMA-IR |
7,10[5,54; 9,87] |
10,12[7,43; 15,76] |
0,01 |
|
HbAlc, % |
7,82[6,62; 8,12] |
7,96[6,75; 8,24] |
0,073 |
|
Показатели липидного обмена |
|||
|
ХС, ммоль/л |
6,26[5,71; 6,56] |
6,32[5,21; 7,54] |
0,09 |
|
ХС ЛПВП, ммоль/л |
1,47[1,35; 1,59] |
1,41[1,31; 1,52] |
0,087 |
|
ХС ЛПОНП, ммоль/л |
0,92[0,78; 1,03] |
0,92[0,63; 1,82] |
0,053 |
|
ХС ЛПНП, ммоль/л |
3,28[2,13; 3,56] |
3,34[2,81; 4,01] |
0,09 |
|
ТГ, ммоль/л |
2,23[1,92; 2,84] |
2,84[2,42; 3,95] |
0,01 |
|
ИА |
3,41[3,23; 3,92] |
3,52[3,25; 4,15] |
0,28 |
При изучении углеводного обмена были выявлены следующие закономерности. Уровни гликемии натощак и НвА1с в группах достоверно не отличались, однако обращает на себя внимание увеличение гиперинсулинемии в 1,3 раза у мужчин с гипогонадизмом по сравнению с группой эугонадных пациентов. Так, уровень ИРИ в 1-й группе составил 22,31 [17,15; 32,15] мМЕ/мл, а во 2-й группе – 29,95 [21,97; 42,15] мМЕ/мл (р = 0,025). Столь выраженная гиперинсулинемия была следствием инсулинорезистентности, выявленной у всех обследованных пациентов, что является характерной патогенетической чертой СД 2-го типа. Однако выраженность инсулинорезистентности у мужчин с гипогонадизмом была достоверно (р = 0,01) выше, чем у эугонадных пациентов. Так, индекс инсулинорезистентности НОМА в 1-й группе составил 7,10 [5,54; 9,87] единиц, а во 2-й группе – 10,12 [7,43; 15,76] единиц.
При анализе показателей липидного обмена уровни общего холестерина (ХС) достоверно между группами не отличались. Имелась тенденция к увеличению концентрации липопротеидов высокой плотности (ЛПВП) в 1-й группе по сравнению со 2-й группой, так же как и более низкому индексу атерогенности у мужчин с нормотестостеронемией по сравнению с гипогонадными пациентами, однако эти данные не были достоверными. Таким образом, исследование липидного спектра выявило достоверные (р = 0,01) различия лишь в уровне триглицеридов (ТГ), который у пациентов 2-й группы были на 27% выше, чем в группе 1.
При анализе представленных данных на первый взгляд может показаться, что выявленные статистически значимые различия в показателях ИРИ, индекса НОМА, ТГ связаны с большей выраженностью ожирения у пациентов 2-й группы. Однако нужно обратить внимание на величину этих различий. Так, ИМТ во 2-й группе лишь на 7% выше, а ОТ лишь на 6,3% выше, чем в 1-й группе. В то же время выраженность различий углеводного обмена значительно больше, в особенности в отношении гиперинсулинемии и инсулинорезистентности, что характеризует вклад именно андрогенного дефицита в метаболический контроль. Согласно современным взглядам на патогенез НАЖБП именно инсулинорезистентность и компенсаторная гиперинсулинемия лежат в основе взаимосвязи стеатоза и СД 2-го типа [2], а сочетание с андрогенным дефицитом, вероятно, усугубляет данные состояния.
Согласно рекомендациям Российской ассоциации гастроэнтерологов скрининговыми методами диагностики неалкогольной жировой болезни печени являются определение активности аминотрансфераз, содержания билирубина и биохимическая оценка белковосинтетической функции печени. Так, при оценке функции печени не было выявлено достоверных различий в содержании общего и прямого билирубина, а также АСТ в группах. Однако у мужчин с гипогонадизмом концентрация АЛТ была на 22,2% выше (р = 0,03), а ГГТП на 25% выше (р = 0,01), чем у эугонадных пациентов. Так, уровни АЛТ в 1-й группе составили 24,7 [19,2; 29,3] Ед/л, а во 2-й группе – 30,2 [25,1; 42,6] Ед/л, тогда как содержание ГГТП было 48 [35; 60] Ед/л и 60 [55; 73] Ед/л соответственно. Важно отметить, что показатель ГГТП имеет большую диагностическую чувствительность и специфичность для заболеваний печени, чем ферменты АЛТ и АСТ. Это дополнялось статистически значимым различием в коэффициенте де Ритиса, рассчитывавшемся как соотношение ферментов АСТ/АЛТ, которое было достоверно выше (р = 0,049) у пациентов 2-й группы по сравнению с представителями 1-й группы. Причем значение коэффициента де Ритиса в обеих группах (0,8 [0,75; 0,94] единиц – 1-я группа и 0,74 [0,61; 0,89] единиц – 2-я группа) отражает специфичность поражения печени у обследуемых.
Но самыми интригующими были данные инструментальных исследований. Протонная плотность фракции жира в печени по данным МРТ в 1-й группе составила 4,87% [2,32; 5,93], а во 2-й группе – 9,76% [7,12;13,89]. Таким образом, фракция жира печени была в 2 раза выше у мужчин с дефицитом Т по сравнению с эугонадными пациентами (р = 0,001), что демонстрирует значимо большую выраженность неалкогольного стеатогепатоза у данной категории больных. Данные представлены на рисунке.
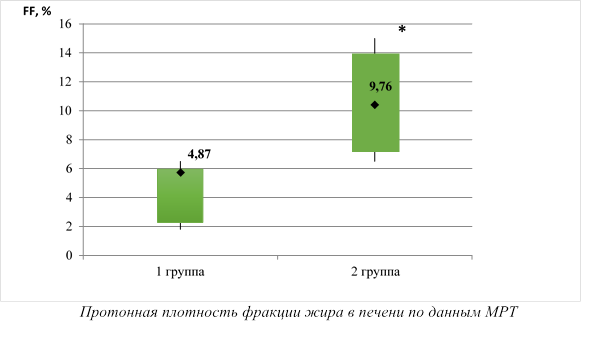

Итак, проведенное исследование выявило убедительную связь между наличием гипогонадизма у мужчин с СД 2-го типа и выраженностью НАЖБП, что, вероятно, патогенетически обусловлено усугублением инсулинорезистентности и гиперинсулинемии в условиях дефицита Т. На сегодняшний день нет единого мнения в отношении первичности инсулинорезистентности при НАЖБП, поскольку наличие стеатогепатоза также может усугублять нарушение чувствительности к инсулину [3]. Это требует проведения дополнительных исследований в этом направлении. Однако при анализе результатов проведенного исследования не остается сомнений в важной роли дефицита Т в развитии НАЖБП у мужчин, страдающих СД 2-го типа.
Заключение
Наличие у мужчин, страдающих СД 2-го типа, андрогенного дефицита не только приводит к ухудшению углеводного и липидного обменов, но и ухудшает функцию печени, вызывая усугубление НАЖБП, подтвержденное данными МРТ.
Библиографическая ссылка
Хрипун И.А., Аллахвердиева Я.С., Воробьев С.В., Дзантиева Е.О. ВЛИЯНИЕ ДЕФИЦИТА ТЕСТОСТЕРОНА НА СОСТОЯНИЕ ПЕЧЕНИ У МУЖЧИН С САХАРНЫМ ДИАБЕТОМ 2-ГО ТИПА // Современные проблемы науки и образования. 2019. № 1. ;URL: https://science-education.ru/ru/article/view?id=28502 (дата обращения: 04.07.2025).



