В настоящее время увеличивается частота воспалительных заболеваний урогенитального тракта, вызванных инфекциями, передаваемыми половым путем (ИППП). В связи с этим всё большее значение придаётся поиску оптимальных путей решения вопросов, связанных с воспалением.
В последние годы актуальность такого подхода определяется тенденцией и генерализации, и хронизации воспалительных процессов, развитием серьезнейших патофизиологических и патоморфологических изменений в пораженных тканях. Несвоевременная и неадекватная диагностика, назначение нерационального лечения воспалительных заболеваний органов малого таза (ВЗОМТ) провоцируют развитие ряда патологических состояний, признаками которых, в частности, являются опухолевидные образования шейки матки, развитие бесплодия, невынашивание беременности [1].
Сложность и многоплановость проблем в области заболеваний шейки матки определяют актуальность и необходимость широкого изучения особенностей возникновения, клинического течения, диагностики, лечения и профилактики этих заболеваний. Своевременные, адекватные диагностические и лечебные мероприятия, проведенные, в частности, при воспалительных заболеваний шейки матки, являются одним из ведущих звеньев профилактики рака шейки матки, занимающего третье место по распространенности и первое место среди причин женской смертности от рака. Одним из фоновых заболеваний, приводящих к развитию рака шейки матки, является инфекционная патология шейки матки. Поэтому к мерам первичной профилактики этого грозного заболевания относится своевременное и компетентное ведение больных с воспалительными заболеваниями репродуктивной системы [2].
Ряд проведенных исследований доказывает серьезную роль инфекционного фактора в наличии бесплодия сексуальных пар, невынашивании беременности, развитии отдаленных осложнений у детей.
ВОЗ представляет именно профилактику ИППП как стержневой аспект охраны репродуктивного здоровья населения всей планеты [3].
На современном этапе в развитии хронических воспалительных заболеваний репродуктивной системы отмечается изменение этиологической структуры возбудителей ИППП в сторону доминирования вирусной и условно-патогенной микрофлоры [4].
По данным современных исследований, у каждой седьмой женщины рак шейки матки (РШМ) возникает на фоне хронического воспаления. При этом выживаемость пациенток с 1-2 стадией болезни составляет около 95%. Поэтому к основным мерам первичной профилактики РШМ можно отнести своевременную и качественную диагностику, а также проведение адекватного лечения воспалительных заболеваний шейки матки [5].
Актуальность настоящей работы обусловлена необходимостью клинико–лабораторной оценки роли условно-патогенных инфекций, передаваемых половым путем, в формировании патологических состояний шейки матки у женщин репродуктивного возраста.
Объем и методы исследования
Научно исследовательская работа проводилась на базе кафедры дерматовенерологии ФГБОУ ВО «Казанский государственный медицинский университет» МЗ РФ, в сети Федеральных независимых лабораторий «Ситилаб».
При проведении исследовательской работы руководствовались общими принципами обследования и лечения пациентов с инфекциями, передаваемыми половым путем, и урогенитальными инфекциями, обозначенными в Федеральных клинических рекомендациях Российского общества дерматовенерологов и косметологов «Дерматовенерология» (Москва, 2016), включающих следующие разделы: получение анамнестических данных, показания к обследованию на ИППП, клинический материал для лабораторных исследований, правила получения клинического материала для лабораторных исследований, консультирование пациентов и назначение лекарственной терапии [6].
Для идентификации возбудителей ИППП применяли бактериоскопические и молекулярно-биологические методы. Количественное определение возбудителей ИППП не проводилось, т.к. согласно Федеральным клиническим рекомендациям целесообразность применения методики количественного определения микроорганизмов, как и клиническое значение полученных результатов, убедительно не доказаны. При клиническом обследовании пациенток использовали цифровой оптиковолоконный видеокольпоскоп SVL–101 с компьютерной обработкой полученных данных.
Критерии включения:
- Женщины репродуктивного возраста от 20 до 35 лет.
- Подтвержденный этиологический диагноз представителей условно-патогенной флоры:
- А.63.8(+72) – цервицит, вызванный Ureaplasma spp. и /или Mycoplasma hominis;
- В.37 – урогенитальный кандидоз;
- N.89.0 – бактериальный вагиноз.
- Наличие добровольного информированного согласия пациенток на участие в исследовании.
Для бактериоскопического исследования отделяемое цервикального канала стерильным ватным тампоном наносили на предметное стекло тонким слоем, фиксировали при комнатной температуре с последующей окраской по Граму и осматривали под микроскопом при увеличении х630 раз. При молекулярно-биологических исследованиях применяли специальные урогенитальные зонды и транспортные среды с соблюдением всех необходимых требований по забору, хранению и транспортировке биоматериала больных.
Кислотность цервикальной слизи выявляли при помощи специальных медицинских тест-полосок CITOLAB pH с эталонной шкалой от 0 до 12.
Консистенцию цервикальной слизи определяли после забора указательным пальцем из шейки матки с последующим осмотром и оценкой.
Для оценки растяжимости цервикальной слизи материал забирали анатомическим пинцетом, который вводили в канал шейки матки на глубину примерно 0,5 см, производили забор материала и оценивали натяжение при осторожном разведении браншей пинцета. Слизь растягивалась в нить, длину которой определяли в сантиметрах. Оценку растяжимости цервикальной слизи проводили по стандартной балльной системе.
Феномен кристаллизации, основанный на способности шеечной слизи при высушивании образовывать кристаллы вследствие изменений физико-химических свойств слизи, определяли следующим образом: материал собирали анатомическим пинцетом, который вводили в канал шейки матки на глубину примерно 0,5 см. Полученный материал переносили на предметное стекло и высушивали. Оценку кристаллизации проводили по стандартной балльной системе с помощью микроскопии малым увеличением.
Феномен зрачка оценивали при гинекологическом осмотре в зеркалах, направляя луч света на наружный зев шейки матки. Тест оценивали по стандартной 3-балльной системе:
- наличие темной точки - 1 балл;
- наличие темной точки размером 0,2-0,25 см – 2 балла;
- наличие темной точки размером 0,3-0,35 см - 3 балла.
Посткоитальную пробу Симса-Хунера проводили для определения числа и подвижности сперматозоидов в цервикальной слизи в периовуляторный период (за 24-36 часов до предполагаемой овуляции). Перед проведением пробы требовали воздержание от половой связи в течение 2-3 дней, отказ от использования внутривлагалищных манипуляций. После эякуляции пациентка находилась в лежащем положении в течение 20-30 минут. Пробу проводили через 90 минут после эякуляции. Забор цервикальной слизи проводили пипеткой, наносили на предметное стекло с последующей микроскопией материала.
При определении пробы определяли также класс сперматозоидов в шеечной слизи по качеству их подвижности.
Пробу на проникновение сперматозоидов в цервикальную слизь in vitro проводили для определения шеечного фактора в бесплодии - проба Курцрока-Миллера. Пациентки приносили пробирку с эякулятом не позднее чем через 1 час после эякуляции, держа пробирку подмышкой для сохранения температуры человеческого тела. На предметное стекло помещали каплю цервикальной слизи и закрывали покровным стеклом. У края покровного стекла на расстоянии 2 мм помещали каплю спермы. При этом капиллярные силы затягивали сперму под покровное стекло. Область контакта слизи и спермы рассматривали под микроскопом с увеличением х280 и оценивали активность проникновения сперматозоидов в цервикальную слизь.
Результаты пробы оценивали следующим образом:
- положительная – более 50% сперматозоидов проникают в шеечную слизь и остаются подвижными, т.е. сохраняют прогрессивную подвижность;
- слабоположительная – менее 50% сперматозоидов пенетрируют в шеечную слизь, но не сохраняют прогрессивную подвижность;
- отрицательная - пенетрации не происходит, сперматозоиды скапливаются вдоль границы соприкосновения с цервикальной слизью.
Проба Симса-Хунера и проба Курцрока-Миллера с цервикальной слизью пациенток проводились с эякулятом клинически здоровых мужчин, соответствующим критериям (ВОЗ, 2010) [7].
Показанием к проведению лечения явилось наличие клинико-лабораторных признаков инфекционно-воспалительного процесса органов репродуктивной системы.
Схема проведенного лечения: джозамицин по 500 мг внутрь 3 раза в сутки в течение 10 дней или доксициклина моногидрат по 100 мг внутрь 2 раза в сутки сразу после приема пищи в течение 10 дней.
Местное лечение шейки матки проводилось препаратами по соответствующим показаниям и включало местную обработку пораженных тканей официнальным раствором солковагина с помощью ватного тампона от одного до трех раз с интервалом 5-7 дней, эпителизирующими лекарственными средствами (тампонады гелем солкосерила, метилурациловой мазью два раза в сутки в течение 7-10 дней). Из методов физиотерапии применяли дарсонвализацию, которая воздействует на ткани и слизистые оболочки организма синусоидальными переменными импульсными токами высокого напряжения (от 20 до 40 кВ) с частотой от 110 до 140 кГц с малой силой тока до 0,2 А через стеклянную насадку-электрод ежедневно местно в течение 7-10 дней продолжительностью 15-20 минут.
Контроль излеченности проводился на основании микроскопического, молекулярно-биологического исследования клинического материала из уретры, влагалища и цервикального канала не ранее чем через 1 месяц после окончания лечения, а также проведением цифровой оптиковолоконной видеокольпоскопии.
Результаты собственных обследований
Обследовано 328 пациенток активного репродуктивного возраста от 20 до 35 лет (M±m=27,2±0,6), обратившихся за специализированной медицинской помощью в связи с бесплодием. Из них у 151 пациентки выявлены условно-патогенные инфекции, передаваемые половым путем (46%).
Наиболее часто выявились смешанные инфекции: 62 случая из 151, что составило 41,1%. Из моноинфекций первое ранговое место заняла Mycoplasma hominis – 29 (19,2%), затем Ureaplasma urealyticum – 21 (13,9%), Ureaplasma parvum – 19 (12,6%), Gardnerella vaginalis – 12 (7,9%), Candida spp – 8 (5,3%). Микст-инфекции выявились в 62 случаях, что составило 41,1% (табл. 1).
Таблица 1
Ранговый состав условно–патогенных инфекций, передаваемых половым путем
|
Вид условно-патогенных ИППП |
Группа (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
Mycoplasma hominis |
29 |
19,2 |
|
|
|
Ureaplasma urealyticum |
21 |
13,9 |
|
|
|
Ureaplasma parvum |
19 |
12,6 |
|
|
|
Gardnerella vaginalis |
12 |
7,9 |
1 |
|
|
Candida spp. |
8 |
5,3 |
1 |
|
|
Микст-инфекции |
62 |
41,1 |
2 |
1,3 |
|
Всего |
151 |
100 |
151 |
100 |
При этом никаких субъективных жалоб не предъявили 134 пациентки, что составило 88,7%. Жалобы на небольшие выделения из половых путей отмечены у 9 пациенток (6,0%), нерегулярное течение менструального цикла - у 3 (2,0%), периодически возникающее чувство дискомфорта в низу живота – у 3 (2,0%), отсутствие либидо и диспареунию - по 1 пациентке.
После проведения комплексного лечения только в 2 случаях (1,3%) выявлена микст-инфекция и по 1 случаю Candida spp. и Gardnerella vaginalis.
Результаты бактериологического исследования биопроб с шейки матки до и после лечения показали следующие результаты (табл. 2).
Таблица 2
Динамика результатов бактериологического исследования отделяемого шейки матки у пациенток с условно-патогенной урогенитальной инфекцией на степень чистоты до и после лечения
|
Степень чистоты отделяемого шейки матки |
Группа (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
I степень |
23 |
15,2 |
64 |
42,4 |
|
II степень |
25 |
16,6 |
51 |
33,8 |
|
III степень |
61 |
40,4 |
20 |
13,2 |
|
IV степень |
42 |
27,8 |
16 |
10,6 |
|
Всего |
151 |
100 |
151 |
100 |
I степень чистоты, определяющая кислую реакцию, наличие только палочек Додерлейна и клеток плоского эпителия, выявлена до лечения только у 23 пациенток (15,2%), а после лечения уже у 64 пациенток (42,4%).
II степень чистоты, определяющая также кислую реакцию, когда в мазке обнаруживались кокки, клетки эпителия, лейкоциты не более 5 в поле зрения, до лечения выявлена в 16,6% случаев, после лечения уже в 33,8%.
III степень чистоты, определяющая нейтральную среду, которая характеризовалась наличием единичных палочек Додерлейна, большого количества разнообразной флоры и лейкоцитов до 15 в п/з, до лечения выявлена в 40,4%, после лечения только в 13,2%.
IV степень, определяющая щелочную среду, когда в мазке отсутствовали палочки Додерлейна, все поле зрения покрыто лейкоцитами, обнаруживались скопления клеток плоского эпителия и кокковой флоры, до лечения выявлена в 27,8% случаев, после лечения в 10,6%.
Анализ степени чистоты влагалищного содержимого показал, что у пациенток с наличием условно-патогенной инфекции, передаваемой половым путем, наиболее часто встречалась III степень чистоты.
Всем пациентам была проведена оптиковолоконная цифровая видеокольпоскопия, показавшая следующие результаты (табл. 3).
Таблица 3
Структура эндоскопических находок на шейке матки и цервикальном канале пациенток с условно-патогенной инфекцией, передаваемой половым путем
|
Эндоскопические находки |
Группа (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
Не выявлена |
26 |
17,2 |
110 |
72,9 |
|
Цервицит |
24 |
16,0 |
- |
- |
|
Эндоцервицит |
22 |
14,6 |
- |
- |
|
Эктопия |
15 |
10,0 |
13 |
8,6 |
|
Наличие зоны трансформации |
13 |
8,6 |
11 |
7,3 |
|
Ретенционные кисты |
9 |
6,0 |
- |
- |
|
Открытые шеечные железы |
7 |
4,6 |
- |
- |
|
Эндометриоз |
6 |
4,0 |
6 |
4,0 |
|
Остроконечные кондиломы |
5 |
3,3 |
- |
- |
|
Истинная эрозия |
4 |
2,6 |
- |
- |
|
Ацетобелый эпителий |
3 |
2,0 |
2 |
2,0 |
|
Йоднегативная зона |
2 |
1,3 |
1 |
- |
|
Атипичные сосуды |
1 |
- |
1 |
- |
|
Лейкоплакия |
1 |
- |
1 |
1 |
|
Сочетанная патология |
13 |
8,5 |
8 |
5,2 |
|
Всего |
151 |
100 |
151 |
100 |
Чаще всего диагностировали цервицит: до лечения он определялся у 24 пациенток, что составило 16,0%; затем эндоцервицит - у 22 (14,6%); ретенционные кисты - цервикальные железы, наружные отверстия закрыты слоем плоского эпителия в результате метаплазии, приводящие к скапливанию секрета, растягиванию железы и развитию перифокального воспаления - у 9 (6,0%); открытые шеечные железы без признаков ороговения, представляющие физиологическую норму – у 7 (4,6%); истинная эрозия шейки матки – у 4 (2,6%), остроконечные кондиломы шейки матки - у 5 (3,3%). После проведения комплексного лечения эта патология уже не определялась.
Необходимо отметить, что эктопия (псевдоэрозия шейки матки) заняла третье место в ранговом показателе эндоскопических находок, определяя 15 случаев, что составило 10,9%, после лечения она незначительно уменьшилась до 8,6%. Наличие зоны трансформации (замещение зоны цилиндрического эпителия плоским эпителием) до лечения определялось у 13 пациенток (8,6%), после лечения у 7,3%. Количество пациенток с эндометриозом (4,0%), представляющим собой истонченные очаги эпителиального покрова, и лейкоплакией, обусловленной ороговением и утолщением эпителиального пласта, относящимся к предраковым состояниям (1 случай), после проведенного лечения, к сожалению, не уменьшилось. Участки ацетобелого эпителия, считающегося наиболее важным кольпоскопическим признаком, характерным для всех степеней CIN (цервикальной интраэпителиальной неоплазии), и позволяющим заподозрить процесс неоплазии на самых ранних этапах развития, до лечения были выявлены в 3 случаях (2,0%), после лечения – в 1,3%. Наличие атипичных сосудов, появляющихся при адаптивной пролиферации и являющихся одним из признаков малигнизации, выявлено в 1 случае. Данная категория больных для дальнейшего ведения была направлена на консультации к акушерам-гинекологам.
Необходимо отметить, что только в 26 случаях (17,2%) до лечения патологии шейки матки кольпоскопически не было выявлено. После проведенного лечения различная патология шейки матки не выявлялась уже в 110 случаях, что составило 72,9%.
Проведено изучение функциональных показателей цервикальной слизи (табл. 4).
Таблица 4
Динамика функциональных показателей цервикальной слизи у пациентов с условно-патогенной урогенитальной инфекцией (на 8-9-й день менструального цикла)
|
Показатель |
Группа (n = 151) |
||||
|
Баллы |
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
||
|
Объем |
|
|
|
|
|
|
0 мл |
0 |
18 |
11,9 |
3 |
2,0 |
|
0,1 мл |
1 |
98 |
64,9 |
8 |
5,3 |
|
0,2 мл |
2 |
23 |
15,2 |
112 |
74,2 |
|
0,3 мл |
3 |
12 |
8,0 |
28 |
18,2 |
|
Консистенция |
|
|
|
|
|
|
Плотная, высокая вязкость |
0 |
26 |
17,2 |
4 |
2,6 |
|
Средняя вязкость |
1 |
86 |
57,0 |
21 |
13,9 |
|
Незначительная вязкость |
2 |
33 |
21,9 |
92 |
61,2 |
|
Водянистая, минимальная вязкость |
3 |
6 |
3,9 |
34 |
22,3 |
|
Растяжимость |
|
|
|
|
|
|
Менее 1 см |
0 |
24 |
15,9 |
7 |
4,6 |
|
1–4 см |
1 |
88 |
58,3 |
21 |
31,8 |
|
5–8 см |
2 |
29 |
19,2 |
96 |
17,9 |
|
9 см и более |
3 |
10 |
6,6 |
27 |
17,9 |
|
Феномен кристаллизации |
|
|
|
|
|
|
Нет кристаллизации |
0 |
21 |
13,9 |
6 |
4,0 |
|
Атипичная кристаллизация |
1 |
56 |
31,1 |
10 |
13,2 |
|
Первичная или вторичная структура папоротника |
2 |
58 |
38,4 |
46 |
30,5 |
|
Третичная или четвертичная структура папоротника |
3 |
16 |
16,6 |
79 |
52,3 |
|
Феномен «зрачка» |
|
|
|
|
|
|
Отсутствие темной точки |
0 |
36 |
23,4 |
12 |
7,9 |
|
Наличие темной точки |
1 |
58 |
38,4 |
35 |
23,2 |
|
Наличие темной точки 0,2-0,25 см |
2 |
45 |
29,8 |
48 |
31,8 |
|
Наличие темной точки 0,3-0,35 см |
3 |
12 |
8,4 |
56 |
37,1 |
Наилучший показатель по объему цервикальной слизи в 3 балла до лечения определялся только в 8,0% случаев, а после лечения уже в 18,5%. Наихудший показатель, оцениваемый в 0 баллов, до лечения выявлен в 11,9%, а после лечения – лишь в 2,0%.
Плотная, высокая вязкость цервикальной слизи, оцениваемая в 0 баллов, до лечения выявилась в 17,2%, а после лечения только в 2,6%. Водянистая цервикальная слизь с минимальной вязкостью, оцениваемая в 3 балла, до лечения определялась лишь в 3,9%, тогда как после лечения уже в 22,3% случаев.
Полное отсутствие кристаллизации цервикальной слизи, оцениваемое в 0 баллов, до лечения выявлено в 13,9%, тогда как после лечения только в 4,0% случаев. Третичная или четвертичная структура папоротника, оцениваемая в 3 балла, до лечения выявлена в 16,6%, после лечения уже в 52,3% случаев.
Динамика «феномена зрачка», определяющего качество состояния самой шейки, показала следующие результаты: самый низкий показатель в 0 баллов (отсутствие темной точки) до лечения выявился в 23,4%, а после лечения - в 7,9% случаев. Наличие темной точки диаметром 0,3-0,35 см, оцениваемое в 3 балла, до лечения определялось в 8,4%, а после лечения – уже в 37,1% случаев.
Таким образом, показатели функционального состояния цервикальной слизи после лечения значительно улучшились. Если до лечения средний показатель тестов функциональной оценки качества цервикальной слизи составил 6,2±0,1 балла (низкое качество), то после лечения он достиг до 9,8±0,09 балла, т.е. приблизился к категории «хорошее качество» при 10 баллах (р<0,05) (рисунок).
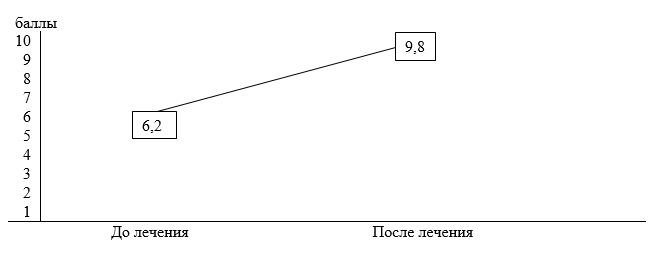
Динамика суммарных показателей функционального состояния цервикальной слизи до лечения и после лечения в баллах
Изменение степени кислотности отделяемого цервикального канала и шейки матки представлено в таблице 5.
Таблица 5
Динамика уровня кислотности цервикальной слизи у пациенток с условно–патогенной инфекцией до и после лечения
|
Показатель кислотности (pН) |
Группа (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
3,8 – 4,2 |
6 |
4,0 |
10 |
6,6 |
|
4,2 – 4,6 |
15 |
9,9 |
56 |
37,1 |
|
4,6 – 5,0 |
11 |
7,2 |
18 |
11,9 |
|
5,0 – 5,4 |
16 |
10,6 |
48 |
31,8 |
|
5,4 – 6,0 |
62 |
41,1 |
10 |
6,6 |
|
>6,0 |
41 |
27,2 |
9 |
6,0 |
|
Всего |
151 |
100 |
151 |
100 |
рН в диапазоне 3,8-4,2 до начала лечения выявлен у 6 пациенток (4,0%), после лечения у 10 (6,6%) и рН в диапазоне 4,2-4,6 до лечения - в 9,9%, после лечения - 37,1%. Таким образом, оптимальный рН в диапазоне 3,8-4,6 (кислая среда) после лечения установился у 66 пациентов, что составило 43,7% против 13,9% до лечения. Следует также отметить, что неблагоприятный рН в диапазоне 5,4-6,0 и более до начала лечения наблюдался у 103 пациенток (68,3%), после лечения снизился до 12,6%.
В связи с отрицательным влиянием представителей условно-патогенной микрофлоры на функциональные показатели шеечной слизи всем пациенткам была проведена проба Симса-Хунера (определение количества и качества подвижных сперматозоидов в цервикальной слизи через 90 минут после эякуляции) до и после лечения в периовуляторный период (за 24-36 часов до предполагаемой овуляции слизи) (табл. 6).
Таблица 6
Динамика количества подвижных сперматозоидов в цервикальной слизи у больных условно-патогенной инфекцией до и после лечения в периовуляторный период через два часа после эякуляции (проба Симса-Хунера)
|
Количество подвижных сперматозоидов |
Группы (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
Отсутствие сперматозоидов |
36 |
23,8 |
25 |
16,6 |
|
0 - 5 |
59 |
34,1 |
3 |
20 |
|
5 - 10 |
43 |
28,5 |
5 |
33 |
|
10 - 15 |
9 |
6,0 |
60 |
39,7 |
|
15 - 20 |
4 |
26 |
51 |
33,8 |
|
20 - 25 |
- |
|
7 |
4,6 |
|
Всего |
151 |
100 |
151 |
100 |
Почти у четвертой части пациенток (23,8%) сперматозоиды отсутствовали в цервикальной слизи. После проведенного лечения количество таких пациенток уменьшилось до 16,6%. Значительно уменьшилось количество пациенток, у которых определялось количество сперматозоидов от 0 до 5 (на 31,2%), и количество пациенток с числом сперматозоидов 5-10 (на 25,2%). Зато резко увеличилось число пациенток с оптимальным количеством сперматозоидов в цервикальной слизи: 10-15 сперматозоидов - на 33,7%; 15-20 сперматозоидов – на 31,2%. После проведения лечения у 7 пациенток (4,6%) в цервикальной слизи появились сперматозоиды в количестве 20-25, при оптимальном количестве сперматозоидов от 10 до 20 в цервикальной слизи.
Нам необходимо было определить не только количество подвижных сперматозоидов, но и их качество по определенным классам (табл. 7).
Таблица 7
Изменение качества подвижности сперматозоидов в цервикальной слизи у пациенток с микоплазменной инфекцией до и после лечения через 2 часа после эякуляции
|
Класс подвижности |
Группа (n=151) |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
Класс А |
28 |
18,5 |
53 |
35,1 |
|
Класс В |
46 |
30,5 |
47 |
31,1 |
|
Класс С |
41 |
27,2 |
26 |
17,2 |
|
Класс Д |
36 |
23,8 |
25 |
16,6 |
|
Всего |
151 |
100 |
151 |
100 |
Наилучшее качество сперматозоидов с быстрой, прогрессирующей подвижностью класса «А» до лечения определялось только у 18,5% пациенток, а после лечения оно увеличилось до 35,1%, т.е. на 16,6%; количество пациенток со сперматозоидами с медленным прогрессивным движением класса «В» после лечения увеличилось только на 0,6%. После проведенного лечения уменьшилось количество пациенток со сперматозоидами класса «С» с неправильным движением на 10,0% и класса «Д» (неподвижные) - на 7,2%.
Для определения шеечного фактора в развитии бесплодия сексуальных пар всем пациентам провели пробы на пенетрацию сперматозоидов в цервикальную слизь in vitro (проба Курцрока-Миллера) с эякулятом клинически здоровых мужчин или санированных сексуальных партнеров через 1 час после эякуляции (табл. 8).
Таблица 8
Динамика пробы на пенетрацию сперматозоидов в цервикальную слизь in vitro в периовуляторный период у больных условно-патогенной инфекцией до и после лечения (пробы Курцрока–Миллера)
|
Показатель пробы |
Группы |
|||
|
До лечения |
После лечения |
|||
|
Абс. |
% |
Абс. |
% |
|
|
Положительный |
38 |
25,2 |
81 |
53,6 |
|
Слабоположительный |
41 |
27,2 |
38 |
25,2 |
|
Отрицательный |
72 |
47,6 |
32 |
21,2 |
|
Всего |
151 |
100 |
151 |
100 |
После проведенного лечения «положительный» показатель (цервикальная слизь и сперматозоиды взаимодействуют таким образом, что сперматозоиды остаются подвижными и не погибают) увеличился на 28,4%; «слабоположительный» показатель (сперматозоиды пенетрируют в шеечную слизь, но быстро погибают) уменьшился на 2,0%; «отрицательный» показатель (пенетрации не происходит, и сперматозоиды скапливаются вдоль границы соприкосновения с цервикальной слизью) также уменьшился на 26,4%.
Выводы
- Условно-патогенная урогенитальная инфекция, передаваемая половым путем, имеет широкое распространение среди пациенток репродуктивного возраста, составляя 46,0%.
- В большинстве случаев условно-патогенная инфекция, передаваемая половым путем, протекает субъективно бессимптомно, определяя 88,7%; в то же время в 86,1% случаев имеют место различные поражения тканей шейки матки и цервикального канала.
- Наличие условно-патогенной урогенитальной инфекции, передаваемой половым путем, существенно ухудшает основные функциональные показатели цервикальной слизи, которые суммарно составили в среднем 6,2±0,1 балла при допустимых не менее 10 баллов, что значительно снижает качество репродуктивной функции обследованных пациенток.
Библиографическая ссылка
Абдрахманов Р.М., Петрова А.С., Абдрахманов А.Р. КЛИНИКО-ЛАБОРАТОРНАЯ ОЦЕНКА РОЛИ УСЛОВНО-ПАТОГЕННОЙ ФЛОРЫ, ПЕРЕДАВАЕМОЙ ПОЛОВЫМ ПУТЕМ, В ФОРМИРОВАНИИ ПАТОЛОГИЧЕСКИХ СОСТОЯНИЙ ШЕЙКИ МАТКИ И ЦЕРВИКАЛЬНОГО КАНАЛА У ЖЕНЩИН РЕПРОДУКТИВНОГО ВОЗРАСТА // Современные проблемы науки и образования. 2018. № 1. ;URL: https://science-education.ru/ru/article/view?id=27413 (дата обращения: 01.07.2025).



