Врождённые пороки сердца (ВПС) относятся к числу распространённых заболеваний в детском возрасте. Общая рождаемость детей с указанными пороками, по данным мировой статистики, составляет 6-8 на 1000 родившихся. Существует более 40 нозологических форм ВПС, но наиболее распространёнными являются 9 форм пороков, составляющих 85% от всех форм. Остальные 15% включают редкие и сложные формы [1].
В числе редких форм особое место занимает аномалия Эбштейна (АЭ), которая является весьма редкой нозологической «находкой» во взрослой терапевтической практике.
По данным различных авторов, суммарно АЭ является причиной около 1% всех случаев сердечной недостаточности (СН) во взрослом возрасте [2].
Однако по данным различных регистров, случаи СН, обусловленные АЭ, варьируют от 0,4% (регистр в Бельгии, в который было включено более 7 тысяч пациентов за 22 года – с 1970 по 1992) [3] до 2,5% (по опубликованным в 2017 году данным Швейцарского регистра СН: у лиц среднего возраста случаи СН, обусловленные АЭ, составляли 15% случаев правожелудочковой СН. В свою очередь, правожелудочковая СН составила 15% всех случаев СН) [4].
АЭ относится к редким ВПС без внутрисердечного шунта и цианоза. Порок описан впервые в 1866 году прусским патологоанатомом, профессором Готтингемского университета Вильгельмом Эбштейном [5].
Профессор Эбштейн - ученик патолога Р. Вирхова, знаменитого в кардиологических кругах прежде всего своей «триадой Вирхова» [6] - автор нескольких фундаментальных биохимических и клинических трудов: манускрипт об ожирении и нарушении углеводного обмена, об обезвоживании. Также им написана монография по морфологии почки и социальной гигиене городов [7].
Однако увековечил его имя один случай, вошедший в историю медицины под названием аномалии Эбштейна: описание сердца страдавшего сердечной недостаточностью пациента по имени Joseph Prescher, который в 19-летнем возрасте умер от ее декомпенсации [8].
Стоит отметить, что сам доктор Эбштейн наблюдал данного пациента при жизни всего 8 дней [5], однако при вскрытии юноши профессор Эбштейн обнаружил неизвестное ранее сочетание дефектов морфологии сердца, что и стало называться при дословном переводе «сердечным пороком Эбштейна».
На аутопсии Вильгельм Эбштейн обнаружил, что передняя створка трехстворчатого клапана (ТК) была увеличена и фенестрирована, а задняя и септальная створки гипоплазированы, утолщены и прикреплены к стенке правого желудочка, атриализованная часть правого желудочка была дилатирована, а стенки ее истончены. Правое предсердие (ПП) было увеличенным, а овальное окно открыто [5].
На момент открытия «мальформации трикуспидального клапана, вызвавшей застойную сердечную недостаточность», самому Эбштейну было 28 лет [9].
Вероятность столкнуться с недиагностированным ранее случаем АЭ у врача общетерапевтического звена весьма высока. Поскольку, по данным много численных наблюдений, выживаемость пациентов, перешагнувших 5-10-летний порог, достаточно высока [10].
Сложность диагностики, в том числе эхокардиографической (ЭХОКГ), АЭ обусловлена разнообразием вариантов порока - выделяются 5 анатомических типов согласно классификации A. Carpentier (1988).
Типы порока различают по уровню фиксированности и фенестрированности передней створки ТК [11].
Тип А. Передняя створка ТК большая, движение ее свободное, а межхордальное пространство не облитерированое. Смещение септальной и задней створок ТК умеренное. Атриализированная часть ПЖ относительного истинно ПЖ небольшая, стенка ее тонкая, но сократимость сохранена. Трабекулярная часть ПЖ развита нормально. ПЖ имеет нормальные размеры.
Тип В. Соотношения объема атриализированной камеры и истинного ПЖ обратные: атриализированная часть ПЖ больше истинного ПЖ. Передняя створка ТК большая и подвижная, межхордальные пространства не облитерированы или облитерированы незначительно. Смещенные створки ТК часто гипоплазированы и приращены к стенке ПЖ. Атриализированая полость ПЖ больших размеров. Стенка атриализированной части ПЖ тонкая, не сокращается.
Тип С. Подвижность передней створки ТК ограничена из-за фиксации ее к передней стенке ПЖ фиброзными полосками или укороченными хордами с облитерированными межхордальными пространствами. Ограничение подвижности может создать значительную обструкцию выносящего тракта правого желудочка. Смещение задней и септальной створок ТК выраженное. Атриализированая часть ПЖ больших размеров, с тонкой несокращающейся стенкой. ПЖ очень маленький, тонкостенный, в функциональном отношении неполноценный.
Тип D. Весь ПЖ выстлан приросшей фиброзной тканью передней створки и почти полностью атриализирован, за исключением небольшой инфундибулярной части. Межхордальные пространства облитерированы. Септальная и задняя створки ТК отсутствуют. Приточная часть ПЖ представляет собой несокращающуюся полость. Границы атриализированой полости ПЖ тяжело идентифицировать, инфундибулярная часть ПЖ значительно уменьшена в размерах, тонкостенная.
АЭ - достаточно редкая патология, ее встречаемость составляет 0,3-0,7% от всех ВПС, или 1 случай на 20 000 новорожденных [12].
Мальчики и девочки страдают пороком одинаково часто. Описано наблюдение данного порока у однояйцевых близнецов [13].
АЭ - наиболее частый ВПС с поражением ТК - до 40% случаев ВПС с поражением ТК [12].
Частота порока у родственников крайне низка и генетически мало обусловлена.
Прогноз у детей в возрасте до 3 дней при естественном течении заболевания исключительно плохой [12].
Однако, у больных, переживших первые 3-6 месяцев, ситуация несколько иная: 70% больных переживают первые два года жизни, а 50% - доживают до 13 лет [1].
Заболевание характеризуется смещением аппарата ТК в правый желудочек (ПЖ) вследствие неправильного прикрепления его створок (рис. 1).
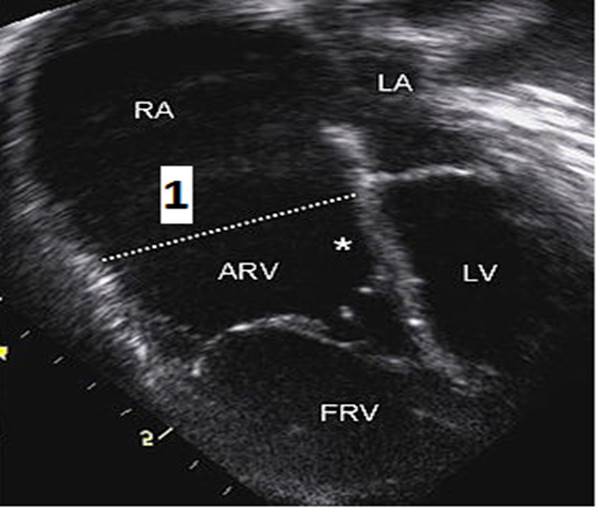
Рис. 1. Аномалия Эбштейна. Анатомические признаки
Примечание: RA – правое предсердие, AVR – правый желудочек, LA – левое предсердие, LV – левый желудочек, 1 - правое атриовентрикулярное отверстие.
Образуется аномальное правое атриовентрикулярное (АВ) отверстие (обозначено цифрой «1» на рисунке 1), которое делит ПЖ на проксимальную «атриализованную» тонкостенную часть (RA) и дистальную часть, которая становится маленькой желудочковой камерой (AVR). Патологическое правое АВ-отверстие может быть такого размера, как нормальное или меньше, апикальная часть желудочка маленькая. Створки часто деформированы и распластаны по стенкам ПЖ, иногда могут быть сращены между собой таким образом, что их трудно дифференцировать. В результате АЭ развивается тяжёлая трёхстворчатая регургитация, а иногда и стеноз правого АВ-отверстия.
Нередко АЭ сочетается с другими аномалиями и ВПС-дефектом межжелудочковой перегородки типа ostium secundum или открытым овальным окном (у 50% больных), гипоплазией аорты, коарктацией аорты, открытым артериальным протоком, корригированной транспозицией магистральных сосудов.
У 90% находившихся под наблюдением пациентов с аномалией Эбштейна был выявлен дефект межпредсердной перегородки. У одного пациента была атрезия легочной артерии, и у двух пациентов недостаточность митрального клапана. Дополнительные пути проведения электрического импульса с предсердий на желудочки были зарегистрированы у 28,5% пациентов [4].
Заболевание в старшем возрасте проявляется в основном одышкой, утомляемостью, цианозом и правожелудочковой недостаточностью. В части случаев начальное проявление - наджелудочковая тахикардия. Характерна аускультативная картина - множественные щелчки («звуки хлопающего паруса»), производимые хлопающим пролабирующим клапаном.
Электрокардиографические (ЭКГ) признаки: смещение электрической оси вправо и признаки увеличения правого предсердия (высокоамплитудный зубец Р, превышающий по амплитуде QRS комплекс в правых грудных отведениях, не встречающийся при других состояниях, и удлинение интервала PQ), блокада правой ножки пучка Гиса, признаки синдрома Вольфа - Паркинсона - Уайта (WPW) (рисунок 2).
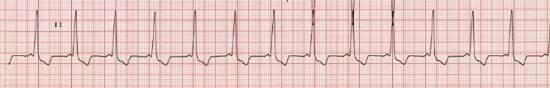
Рис. 2. ЭКГ пациента с АЭ и синдромом WPW на ЭКГ (скорость 25 мм/с)
Наличие на ЭКГ укороченного интервала PQ и дельта-волны
При рентгенологическом исследовании выявляют увеличение ПП и маленький ПЖ.
ЭХОКГ является «золотым стандартом» диагностики АЭ, позволяющим выявить смещение ТК в полость ПЖ, сращение септальной створки с перегородкой, нормальное прикрепление к фиброзному кольцу передней створки и большую амплитуду её движений, дилатацию ПЖ, ПП, выраженную трикуспидальную регургитацию, сопутствующие ВПС.
Цветное доплеровское исследование позволяет определить глубину проникновения регургитирующей струи в ПП, выявить обратный систолический ток в верхней и нижней полой вене и пульсацию печёночных вен. По максимальной скорости регургитирующей струи рассчитывают систолическое давление в легочной артерии [14].
Трикуспидальная недостаточность курируется по протоколам ведения пациентов с хронической сердечной недостаточностью, а синдромально обычно поддается терапии диуретиками и венозными вазодилататорами (нитраты внутрь и в виде пластырей, ингибиторы антиотензин-превращающего фермента, сердечные гликозиды при сопутствующей мерцательной аритмии).
При рефрактерной трикуспидальной недостаточности и тяжёлой дисфункции правого желудочка показаны инотропные средства, вводимые внутривенно (предпочтительно - добутамин), при возникновении ортодромной тахикардии - соответствующее противоаритмическое лечение.
Задачей практического врача является возможно более раннее выявление АЭ и передача больного кардиохирургу для своевременного оперативного лечения, поскольку зачастую во взрослом состоянии инструментальные проявления превалируют над клиническими и пациент «носит» АЭ под маской симптомокомплекса вегетососудистой дистонии или неуточненного синдрома кардиалгии [15].
Опасность данного состояния у выживших пациентов обусловлена тем, что у данных пациентов чрезвычайно высок риск тромботических состояний и внезапной сердечной смерти [16].
Под нашим наблюдением находился больной в возрасте 41 года, поступивший 20.05.2010 в клинику с жалобами на одышку при обычной ходьбе, быструю утомляемость, отёки на ногах в вечернее время, перебои в работе сердца.
Из анамнеза известно, что с 12 лет выставлялся диагноз ВПС (какой, больной не знает), к кардиологу до 37 лет не обращался в связи с удовлетворительным самочувствием. С возрастом появилась отрицательная динамика: нарастание симптомов одышки, появление пароксизмов сердцебиения.
Впервые обследован в 37 лет, установлен диагноз: ВПС: аномалия Эбштейна. Консультирован кардиохирургом, и было рекомендовано оперативное лечение. Наблюдался ежегодно у кардиолога. Ухудшения в самочувствии не отмечал. В возрасте 41 года госпитализирован в клинику для предоперационной подготовки.
Состояние больного при поступлении (20.05.2010): рост 172 см., масса тела 65 кг. Общее состояние средней степени тяжести. Сознание ясное. Кожные покровы субиктеричные, повышенной влажности, цианоз отсутствует. Костно-мышечная система не изменена. Отёки до нижней трети голеней. Система органов дыхания: грудная клетка правильной формы, равномерно участвует в акте дыхания, перкуторно - легочный звук, дыхание жестковатое, проводится по всем полям, хрипов нет, ЧД 20 в минуту.
Сердечно-сосудистая система: пульс ритмичный, пальпируется на всех периферических сосудах. Область сердца без деформаций, дрожания нет. Тоны сердца ритмичные, глухие, тахикардия до 95 в минуту, 1 тон резко ослаблен, систолический шум над верхушкой, незначительно проводится влево, слышен и справа от грудины. Артериальное давление на левой руке 105/80 мм ртутного столба.
Система органов пищеварения: язык чистый, влажный. Живот правильной формы, равномерно участвует в акте дыхания, мягкий, безболезненный. Печень не увеличена. Селезенка не пальпируется.
Мочевыделительная система: поясничная область не изменена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное.
Инструментальные исследования. На ЭКГ при поступлении: ритм - синусовый, число сердечных сокращений (ЧСС) 79-83 уд. в мин., электрическая ось сердца (ЭОС) «S» тип ЭКГ, полная блокада правой ножки пучка Гиса, косвенные признаки увеличения ПЖ, атипичная реполяризация, электрическая систола должная, рубцовоподобные изменения по передней стенке.
На ЭХОКГ от 21.05.2010: левое предсердие (ЛП) - 36 мм, конечно-диастолический размер левого желудочка (КДР ЛЖ) – 43 мм, конечно-систолический размер левого желудочка (КСР ЛЖ) – 27 мм, фракция выброса (ФВ) по Симпсону - 67%, аорта в корне - 35 мм, ПЖ - 56 мм, межжелудочковая перегородка (МЖП) - 8 мм, задняя стенка левого желудочка (ЗСЛЖ) - 8 мм. Смещение створок ТК в полость ПЖ: септальной створки на уровне середины расстояния, задней створки - до верхушки; избыточность передней створки. Градиент регургитации на ТК - 29 мм рт. ст., систолическое давление в ПЖ - 39 мм рт. ст. Заключение: ВПС: аномалия Эбштейна. Выраженная трикуспидальная регургитация. Выраженное увеличение правых отделов сердца. Небольшая легочная гипертензия. Пролабирование митрального клапана лёгкой степени. Минимальная митральная регургитация.
На рентгенограмме органов грудной клетки от 19.05.2010: корни структурные, сердце широко лежит на диафрагме, гипертрофия ПЖ.
Ультрасонография органов брюшной полости от 22.05.2010. Заключение: небольшое повышение эхогенности печени (умеренный стеатоз). Небольшое повышение периферического сосудистого сопротивления в системе внутрипочечных артерий.
Получал лечение: гидрохлортиазид 25 мг утром, бисопролол 2,5 мг утром, эналаприл 5 мг в сутки.
Врачебный консилиум от 25.05.2010: учитывая технические сложности оперативной коррекции данного порока сердца, принято решение направить больного в федеральный кардиохирургический центр (СФЦ ИЦ имени академика Е.Н. Мешалкина).
Хирургическое лечение было проведено в СФБ ИЦ имени академика Е.Н. Мешалкина в 2011 г.
Заключительный диагноз: ВПС: аномалия Эбштейна. Открытое овальное окно. Операция протезирования трикуспидального клапана биопротезом «ПериКор № 30», ушивание открытого овального окна. Синдром стенокардии 2 ФК, ХСН IIА стадии, IVФК.
Выписан в удовлетворительном состоянии. Состояние при выписке относительно удовлетворительное. Сознание ясное. Носовое дыхание свободное. Слизистые розовые. Кожные покровы чистые, бледно-розовые. Цианоза нет. Швы сняты. Температура не повышалась. Дыхание проводится по всем легочным полям, везикулярное, хрипов нет. Перкуторно - легочный звук с обеих сторон. Пульс ритмичный, отчётливый на всех периферических сосудах. Тоны сердца ритмичные, звучные, шума над областью сердца нет. Живот мягкий, печень и селезенка не увеличены. По ЭКГ – ритм синусовый, ЧСС 74 уд. в мин., ЭОС «S» тип ЭКГ.
ЭХОКГ - ПП -45х63 мм, ЛП 36х45 мм, ПЖ: КДР 33 мм. ЛЖ: ФВ по Симпсону 79%, КДР -43 мм, КСР 23 мм, конечно-диастолический объем (КДО) 84 мл, конечно-систолический объем (КСО) 18 мл, ударный объем (УО) 66 мл. Биопротез в трикуспидальной позиции, работает без сбоев, эффективная площадь протеза 3,4 см², патологической регургитации нет.
Рекомендовано: наблюдение кардиолога по месту жительства. Щадящий режим с ограничением физических нагрузок в течение не менее 6 мес. Своевременная санация очагов хронической инфекции.
Приём препаратов: моксифлоксацин 400 мг 1 раз в день per os 5 дней, ацетилсалициловая кислота 75 мг 1 раз в день обед, периндоприл 2 мг вечером, спиронолактон 25 мг утром в течение 3 месяцев, далее по показаниям, триметазидин 35 мг 2 раза в день (утро, вечер) в течение 1 месяца.
Контрольные осмотры кардиолога 2011-2017 годы: жалоб пациент не предъявляет. При расспросе - нерегулярный прием препаратов из-за боязни снижения потенции на их фоне. Неоднократные беседы с пациентом. Объективный статус - без особенностей.
ЭХО-КГ динамика на 2017 год (20.05.2017): ПП - 53х65 мм, ЛП 39х45 мм, ПЖ: КДР 39 мм. ЛЖ: ФВ по Симпсону 70%, КДР - 50 мм, КСР 29 мм, КДО 91 мл, КСО 16 мл.
Таким образом, в динамике пациент имеет незначительное прогрессирование дилятации полостей сердца, вероятно, на фоне отсутствия базисной кардиоваскулярной терапии.
Хирургическое лечение улучшает выживаемость пациентов, функциональный класс сердечной недостаточности и снижает распространенность аритмий у пациентов [3].
К сожалению, у большой части взрослых пациентов порок не распознаётся, в то время как своевременная диагностика и хирургическая коррекция (клапан-сохраняющая операция, имплантация протеза) могли бы существенно увеличить продолжительность их жизни.
Основные причины низкой выявляемости и неправильной диагностики - плохая осведомленность врачей общей практики об этом пороке и многообразие клинических вариантов (вплоть до бессимптомного течения).
Дифференциальный диагноз необходимо проводить с трёхстворчатой регургитацией вследствие других причин (ревматического поражения ТК, инфекционного эндокардита, инфаркта ПЖ с разрывом сосочковой мышцы, миксомы ПП, пролапса ТК в рамках наследственных болезней соединительной ткани (синдромы Марфана и Элерса-Данло), карциноидным синдромом с формированием трикуспидальной недостаточности) и, при выявлении, проводить максимально раннюю хирургическую коррекцию [17].
Несмотря на то, что пренатальная диагностика болезни Эбштейна позволила улучшить непосредственное послеродовое лечение и таким пациентам проводится неонатальная кардиохирургическая коррекция [18], вероятность встречи врача общетерапевтического профиля с пациентами, родившимися до развития и широкого внедрения пренатального скринига весьма высока.
При диспансеризации пациентов с АЭ особое внимание должно уделяться профилактике инфекционного эндокардита, регулярному обследованию и индивидуальному подбору препаратов для лечения сердечной недостаточности и аритмий.
Библиографическая ссылка
Кудеярова Т.В., Дуруда Н.В., Бубликов Д.С., Гатаулина О.В., Демина Е.И., Бабушкин И.Е., Овчаров М.А. АНОМАЛИЯ ЭБШТЕЙНА. КЛИНИЧЕСКИЙ СЛУЧАЙ // Современные проблемы науки и образования. 2017. № 6. ;URL: https://science-education.ru/ru/article/view?id=27294 (дата обращения: 17.05.2026).
DOI: https://doi.org/10.17513/spno.27294



