Актуальной на сегодняшний день проблемой в структуре детской заболеваемости являются болезни верхнего отдела дыхательных путей [1]. Они занимают одно из первых мест и встречаются у 25–50 % детского населения [2]. ЛОР-органы, включающие верхние дыхательные пути и орган слуха, относятся к первичным защитным барьерам [5]. Поэтому занимают немаловажное значение в развитии ответных и защитных реакций организма человека при взаимодействии с внешним миром [4]. Это обусловлено наличием мощной рефлексогенной зоны в верхних дыхательных путях, обеспечивающей нормальное функционирование органов чувств и поддержание гомеостаза организма [3]. При хроническом действии неблагоприятных факторов ЛОР-органы служат источником развития хронических очагов патологии, приводить к формированию обширного спектра болезней системного характера, что в свою очередь снижает качество жизни [6,7].
Цель работы: изучение периферической крови у детей разных возрастных групп в зависимости от ЛОР-патологии.
Материал исследования. В исследовании принимали участие дети разных возрастных групп.
Также пациенты были поделены на группы в зависимости от ЛОР патологии. Распределение оториноларингологических заболеваний мы определяли по следующим нозологиям: острый средний отит – 32 человека; острый риносинусит – 14 человек; хронический тонзиллит – 40 человек.
Критериями отбора обследованных были:
- количество лейкоцитов, выходящее за пределы референсных величин для соответствующего возраста;
- наличие определенного патогенного агента, обнаруженного при бактериологическом исследовании слизи с миндалин или отделяемого материала из зева и носа.
Методы исследования. Оценка лабораторных показателей периферической крови кондуктометрическим методом. В качестве биологического материала использовалась цельная кровь. Взятие крови проводится утром и натощак. Для оценки компонентов периферической крови использовали гематологический анализатор Abacus Junior. Статистическую обработку данных проводили с привлечением методов параметрического и непараметрического анализа с использованием пакета Мiсrоsоft Ехсеl. Определяли основные статистические характеристики: среднее (Х), ошибку среднего (m) и стандартное отклонение (σ). Достоверность различия средних определяли по критерию Стьюдента (t) для коэффициентов вариации, уровень значимости (р) выбран менее 0,05.
Результаты исследования и их обсуждение
С целью выявления ЛОР патологии, ассоциированных у детей разного возраста, были исследованы данные 86 историй болезни. Проведенный анализ частоты оториноларингологической патологии выявил некоторые различия в зависимости от возраста ребенка (рис. 1).
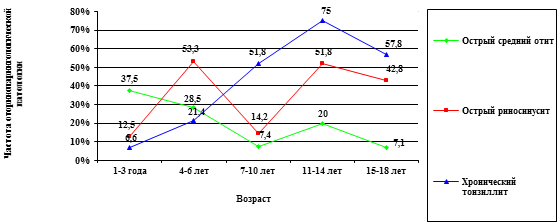
Рис.1. Динамика частоты оториноларингологической патологии у детей разных возрастных групп
В нашем исследовании острым средним отитом чаще болеют дети до 4 лет. В данном случае в группе среди детей 1–3 лет наибольший процент заболеваемости отитом составил (37,5 %) (рис.1). Это может происходить, возможно, из-за физиологической незрелости и неполноценности функционирования иммунной системы.
В возрасте от 3 до 15 лет отмечается высокая частота заболеваемости острым риносинуситом. По нашим показателям у детей, наибольший процент заболевания синуситом пришелся на возраст 4–6 лет (53,3 %). Это может быть связано с тем, что в этом возрасте придаточные пазухи носа ещё недостаточно развиты, в связи с чем увеличен риск заболеть синуситом именно в эти годы.
При заболевании хронический тонзиллит у детей бактериальные формы отмечаются в возрасте после 5–15 лет. Наибольший процент заболеваемости тонзиллитом, в нашем исследовании, пришелся на возраст 11–14 лет (75 %). Это может быть связано, как с ослабленной иммунной системой, так и тесным контактом в этом возрасте с инфицированными людьми.
При анализе изменения компонентов крови у пациентов разных возрастных групп отмечается четкое превышение референсных величин относительного составаWBC (лейкоциты), по сравнению с другими форменными элементами крови. Хотя остальные клеточные элементы соответствуют нормальным величинам, однако при сравнении показателей были получены некоторые различия. ПоказательESR (СОЭ) имел тенденцию к увеличению, но в пределах возрастной нормы, у детей 1 группы (1–3 года) (11,4±1,09) (Р<0,10) и 2 возрастной группы (4–6 лет) (9,6±0,84) (Р<0,10), по сравнению с детьми 3, 4 и 5 возрастных групп (7,1±0,77; 6,3±0,61; 7,8±0,79) (Р<0,10) соответственно. Приближение к верхней границе нормы уровняESR (СОЭ) можно объяснить тем, что этот неспецифический показатель является косвенным симптомом текущего воспаления. Так, в нашем исследовании имеет место повышение количества лейкоцитов при ускоренной СОЭ, что свидетельствует об остром воспалительном процессе.
Результаты статистического анализа, особенностей изменения компонентов крови с ЛОР патологией у пациентов разных возрастных групп представлены в таблице 1.
Таблица 1
Изменения крови у пациентов разных возрастных групп
|
Клеточные элементы |
Возрастные группы |
||||
|
1гр. (1-3года) (n=14) |
2гр. (4-6 лет) (n=16) |
3гр. (7-10 лет) (n=27) |
4гр. (11-14 лет) (n=14) |
5гр. (15-18 лет) (n=15) |
|
|
RBC(х1012/л) |
4,1±0,19 |
4,21±0,18 |
4,35±0,07 |
4,7±0,72 |
4,9±0,24 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
|
HGB (г/л) |
124,1±2,65 |
120,2±1,5 |
133±1,98 |
130,4±1,25 |
136,8±1,35 |
|
Р |
<0,02 |
<0,10 |
>0,10 |
<0,10 |
<0,10 |
|
WBC(x 109/л) |
18,4±0,95 |
15,9±0,7 |
13,7±0,11 |
14,1±2,3 |
12,7±0,18 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
|
PLT(х109/л) |
245,1±2,63 |
234,5±1,25 |
286,3±1,15 |
280,1±1,15 |
270,5±2,75 |
|
Р |
<0,02 |
<0,10 |
<0,10 |
<0,10 |
>0,02 |
|
ESR (мм/ч) |
11,4±1,09 |
9,6±0,84 |
7,1±0,77 |
6,3±0,61 |
7,8±0,79 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
Примечание: Р – достоверность различий между показателями периферической крови у детей разных возрастных групп.
Изменения параметров лейкоцитарной формулы у пациентов разных возрастных групп представлены в таблице 2.
Таблица 2
Изменения параметров лейкоцитарной формулы у пациентов разных возрастных групп
|
Возрастные группы |
Лейкоциты |
||||
|
СЯ,% |
ПЯ, % |
EO, % |
LYM, % |
MON, % |
|
|
1гр.(1-3 года) |
42,3±2,15 |
9,71±2,35 |
3,14±0,43 |
43,7±1,9 |
5±0,75 |
|
Р |
<0,05 |
<0,02 |
<0,10 |
<0,10 |
<0,10 |
|
2гр. (4-6 лет) |
47,8±1,4 |
8,3±1,65 |
1,7±0,9 |
38,3±2,08 |
5,8±0,1 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
>0,05 |
<0,10 |
|
3гр.(7-10 лет) |
57,1±1,45 |
7,4±1,2 |
2,25±0,37 |
35,1±2,45 |
5,75±0,12 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
<0,05 |
<0,10 |
|
4гр.(11-14 лет) |
49,4±1,05 |
10,6±2,8 |
2,27±0,36 |
41,1±1,8 |
6,5±0,25 |
|
Р |
<0,10 |
<0,01 |
<0,10 |
<0,10 |
<0,10 |
|
5гр.(15-18 лет) |
53,6±0,7 |
7,14±1,07 |
1,5±0,64 |
36,3±1,80 |
7,6±0,8 |
|
Р |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
<0,10 |
Примечание: Р – достоверность различий между исследуемыми показателями у детей разных возрастных групп.
Показатель палочкоядерных нейтрофилов достоверно превышает нормальные значения у детей всех возрастных групп. У детей 1 группы данный показатель (9,71±2,35) (Р<0,02), 2 группы (8,3±1,65) (Р<0,10), 3 группы (7,4±1,2) (Р<0,10), 4 группы (10,6±2,8) (Р<0,01), 5 группы (7,14±1,07) (Р<0,10). Среди других лейкоцитарных пулов достоверных различий не было выявлено (сегментоядерные, эозинофилы, лимфоциты, моноциты).
В нашем исследовании, по увеличению содержания количества палочкоядерных нейтрофилов в крови, отслеживается сдвиг лейкоцитарной формулы влево. Увеличение уровня нейтрофилов указывает на присутствие в организме острого инфекционного заболевания. Такое изменение лейкоцитарной формулы характерно для воспалительных процессов, что говорит о явном признаке борьбы с бактериями.
При анализе лейкоцитарной формулы в зависимости от конкретного заболевания, выявлены некоторые различия у детей разных возрастных групп (табл. 3).
Таблица 3
Изменение лейкоцитарной формулы у детей разных возрастных групп при остром среднем отите
|
Возраст |
1гр. (1-3 года) |
2гр. (4-6 лет) |
3гр. (7-10 лет) |
4гр. (11-14 лет) |
5гр. (15-18 лет) |
Р |
|
СЯ, % |
46,9±2,45 |
49,2±2,1 |
52,4±0,95 |
56,3±2,4 |
54,4±0,3 |
<0,02 |
|
ПЯ, % |
10,1±2,55 |
9,3±2,15 |
5,4±1,2 |
6,9±0,95 |
5,6±0,3 |
<0,02 |
|
EO, % |
5±0,45 |
3±0,05 |
4±0,4 |
2±0,3 |
3±0,65 |
<0,10 |
|
LY, % |
48,5±0,51 |
45,6±0,8 |
39,9±0,05 |
38,2±0,35 |
32,6±1,3 |
<0,10 |
|
MON, % |
6,3±0,1 |
7±0,53 |
5±0,56 |
4±0,92 |
7±0,55 |
<0,10 |
Примечание: Р – достоверность различий между показателями периферической крови у детей разных возрастных групп при остром среднем отите.
При острых средних отитах данные лейкоцитарной формулы таковы, что значения палочкоядерных нейтрофилов достоверно превышены у детей в 1 возрастной группе (10,1±2,55) (Р<0,02) и во 2 возрастной группе (9,3±2,15) (Р<0,02), в сравнении с детьми 3 группы (5,4±1,2), 4 группы (6,9±0,95), 5 группы (5,6±0,3)(Р<0,02) (рис. 5). Возможно, это связано с дефицитом врожденного иммунитета у детей раннего возраста, т.к. система местного иммунитета у большинства детей завершает свое развитие к 4–6 годам жизни ребенка, а естественный (приобретенный) иммунитет возникает только после перенесенного заболевания (что коррелирует с данными литературы [9]).
При заболевании острый риносинусит прослеживается та же тенденция достоверного увеличенного показателя палочкоядерных нейтрофилов у детей 2 возрастной группы (табл.4).
Таблица 4
Изменение лейкоцитарной формулы у детей разных возрастных групп при остром риносинусите
|
Возраст |
1гр. (1-3 года) |
2гр. (4-6 лет) |
3гр. (7-10 лет) |
4гр. (11-14 лет) |
5гр. (15-18 лет) |
Р |
|
СЯ, % |
40,9±3,5 |
52,3±2,8 |
55,9±2,05 |
53,8±3,1 |
61,1±1,95 |
<0,02 |
|
ПЯ, % |
7,4±1,2 |
9,3±2,1 |
7,2±0,9 |
8,7±1,85 |
6,5±0,75 |
<0,05 |
|
EO, % |
5±0,6 |
3,6±0,75 |
4±0,6 |
2±0,5 |
3,3±0,4 |
<0,10 |
|
LYM, % |
54,1±3,3 |
49,6±2,8 |
42,5±1,25 |
41,3±1,9 |
37±3,5 |
<0,10 |
|
MON, % |
6,7±0,11 |
7±0,57 |
7±0,96 |
8±0,93 |
7±0,54 |
<0,10 |
Примечание: Р – достоверность различий между показателями периферической крови у детей разных возрастных групп при риносинусите.
Наибольшая тенденция к увеличению показателя палочкоядерных нейтрофилов отмечается у детей во 2 группе (9,3±2,15) (Р<0,05) по сравнению с тем же показателем у детей в других возрастных группах (1гр.7,4±1,2), (3гр.7,2±0,9), (4гр.8,7±1,85), (5гр.6,5±0,75) (Р<0,05) соответственно. Высокий данный показатель у детей 2 группы, возможно, связать с тем, что у них возрастная естественная узость носовых ходов, даже незначительная отечность слизистой оболочки приводит к нарушению аэрации пазух и развитию риносинусита. Также, по-видимому, у детей раннего возраста возникновение синусита может происходить на фоне ослабленного детского иммунитета.
При хроническом тонзиллите, значения палочкоядерных нейтрофилов достоверно увеличены у детей 3-х возрастных групп (табл.5).
Таблица 5
Изменение лейкоцитарной формулы у детей разного возраста при хроническом тонзиллите
|
Возраст |
1гр. (1-3 года) |
2гр. (4-6 лет) |
3гр. (7-10 лет) |
4гр. (11-14 лет) |
5гр. (15-18 лет) |
Р |
|
СЯ, % |
45,3±1,35 |
56,2±0,9 |
53,7±3,15 |
55,2±2,4 |
62,9±1,05 |
<0,002 |
|
ПЯ, % |
7,3±1,15 |
7,2±1,1 |
8,5±1,75 |
10,3±0,95 |
9,4±2,65 |
<0,02 |
|
EO, % |
3±0,5 |
3,9±0,45 |
4±0,4 |
4±0,5 |
4±0,9 |
<0,10 |
|
LYM, % |
58±3,25 |
49±2,5 |
47,8±3,7 |
43,1±2,8 |
34±0,9 |
<0,002 |
|
MON, % |
6±0,25 |
5±0,5 |
7±0,43 |
7±0,49 |
8±0,91 |
<0,10 |
Примечание: Р – достоверность различий между показателями периферической крови у детей разных возрастных групп при хроническом тонзиллите
При хроническом тонзиллите значения палочкоядерных нейтрофилов достоверно увеличены у детей 3 группы (8,5±1,75) (Р<0,02), 4 группы (10,3±0,95) (<0,02), 5 группы (9,4±2,65) (Р<0,02), по сравнению с теми же показателями у детей 1 группы (7,3±1,15) (Р<0,02) и 2 группы(7,2±1,1) (Р<0,02) соответственно. Возможно, это связано с тем, что в средне-старшем возрасте, за многолетний период течения заболевания, произошла хронизация процесса, которому ранее предшествовали частые ангины, что коррелирует с данными ряда авторов [20].
Выводы:
1. У детей с ЛОР-патологией отмечается превышение нормальных значений относительного составаWBC (лейкоциты). При этом параметры,RBC (эритроциты),HGB (гемоглобин), PLT(тромбоциты) и ESR (СОЭ) не выходят за возрастные пределы. В группе среди детей до 3 - х лет выявлен наибольший процент заболеваемости острым средним отитом. Наибольший процент заболевания острым риносинуситом пришелся на возраст 4–6 лет. Наибольший процент заболеваемости хроническим тонзиллитом, в нашем исследовании, пришелся на возраст 11–14 лет. Выявлено, что у детей, имеющих ЛОР патологию, увеличен уровень палочкоядерных нейтрофилов. Повышение уровня нейтрофилов указывает на присутствие в организме острого инфекционного заболевания, для которых характерно накапливание микробов и продуктов их деятельности. Отклонения от нормы количества палочкоядерных нейтрофилов в нашем исследовании говорит о явном признаке борьбы с бактериями, на фоне этого ослабление иммунитета к бактериальным заболеваниям.
2. В зависимости от патологии выявлено, что при острых средних отитах, параметры палочкоядерных достоверно увеличены у детей в возрасте 1–3 лет и 4–6 лет, по сравнению со значениями в других возрастных группах. Возможно, это связано с дефицитом врожденного иммунитета у детей раннего возраста, т.к. система местного иммунитета у большинства детей завершает свое развитие к 4–6 годам жизни ребенка, а естественный (приобретенный) иммунитет возникает только после перенесенного заболевания.
3. При заболевании острый риносинусит, достоверно увеличено процентное содержание палочкоядерных нейтрофилов у детей в возрасте 4-6 лет, в соответствии с данным показателем среди детей других возрастов. Высокий данный показатель у детей этой группы, возможно, связать с тем, что в детском возрасте это может происходить в связи с возрастной естественной узостью носовых ходов, даже незначительная отечность слизистой оболочки приводит к нарушению аэрации пазух и развитию риносинусита. Также у детей раннего возраста возникновение синусита, по-видимому, может происходить на фоне ослабшего детского иммунитета. Инфекция способна довольно легко проникнуть в придаточные пазухи носа, там она вызывает воспаление.
4. При анализе лейкоцитарной формулы хронических тонзиллитов, отмечается достоверно увеличенное значение показателя палочкоядерных нейтрофилов у детей в возрасте 11–14 лет, 15–18 лет и 7–10 лет, по сравнению с двумя оставшимися показателями. Возможно, это связано с тем, что в средне-старшем возрасте, за многолетний период течения заболевания, произошла хронизация процесса, которому ранее предшествовали частые ангины.
Библиографическая ссылка
Смирнова О.Н., Смирнов А.А., Егорова С.А. ОСОБЕННОСТИ ПЕРИФЕРИЧЕСКОЙ КРОВИ У ДЕТЕЙ В ЗАВИСИМОСТИ ОТ ЛОР ПАТОЛОГИИ // Современные проблемы науки и образования. 2016. № 4. ;URL: https://science-education.ru/ru/article/view?id=24819 (дата обращения: 06.07.2025).



