Распространённость вируса папилломы человека (ВПЧ) чрезвычайна велика, у женщин тот или иной тип ВПЧ присутствует у 40-80% обследованных, однако клинически выраженные поражения бывают у 1-3%, субклиническое течение - у 13-34% [2]. В остальных случаях имеет место латентная инфекция. В настоящее время успехи молекулярной биологии дают нам возможность как выявлять присутствие вируса папилломы человека в пораженных тканях, так и произвести их разделение на типы. Сейчас доказана связь рака шейки матки с определенными типами вируса папилломы человека. Ряд исследователей полагает, что 10-15% всех раков у человека связаны с папилломавирусами [1; 5; 12]. Цервикальные интраэпителиальные неоплазии (CIN) – наиболее частые заболевания, ассоциированные с папилломавирусной инфекцией (ПВИ), являются предраковыми поражениями шейки матки [2; 6]. Персистенция вируса с длительной активной экспрессией вирусных онкогенов инициирует многостадийный процесс, в результате которого клетки эпителия шейки матки претерпевают изменения, способствующие опухолевой прогрессии [1; 3]. При этом именно латентная форма ПВИ представляет наибольшую актуальность в начальном аспекте патогенеза, поскольку именно понимание механизма возникновения и прогрессирования процесса на данной стадии дает нам возможность в последующем разработать наиболее эффективную и «щадящую» терапию. При этом многие авторы приходят к выводу, что инфицирование эпителиальных клеток ВПЧ – необходимое, но недостаточное событие для возникновения цервикальных неоплазий [4; 5; 7]. В настоящее время в литературе обсуждаются различные иммунные и цитобиохимические, микробиологические нарушения в генезе предраковых заболеваний шейки матки [2; 8; 9]. Активно изучается состояние микробиоценоза цервико-вагинальной области и роль его нарушений в активации ВПЧ [4; 7]. Кроме того, велика роль экспрессии генов Е6 и Е7, кодирующих эти онкобелки эпителиальных клетках с интегрированной формой ВПЧ. Основным свойством этих белков является взаимодействие с продуктом гена Rb, с убиквитинизацией последнего и высвобождением из комплекса рRb-Е2F транскрипционного фактора Е2F, регулирующего клеточную пролиферацию [1; 8; 10]. Высокая активность фактора Е2F приводит к апоптозу в клетках, экспрессирующих Е7, и активизации синтеза ингибитора циклинзависимых киназ р16INK4A. В пролиферирующих HPV-инфицированных клетках существует механизм защиты от малигнизации путем подавления функций вирусных онкобелков за счет ингибиторов циклинзависимых киназ, в первую очередь р16INK4A. Однако, несмотря на высокий уровень р16INK4A, этот белок остается функционально неактивным, так как Е7 также активирует циклины А и Е, стимулирующие вход в S-фазу клеточного цикла. Это индуцирует анеуплоидию, вызывая амплификацию центриолей на ранних стадиях канцерогенеза [10]. Вышеперечисленные процессы, происходящие на локальном уровне, способствуют переходу бессимптомного ВПЧ-носительства в клиническую форму с последующей возможностью малигнизации.
Цель исследования: оценка прогностической ценности комплексного исследования с определением вирусной нагрузи и маркеров пролиферации у пациенток с латентными формами ПВИ и цервикальной интраэпителиальной неоплазией.
Материалы и методы
В ходе выполнения работы было обследовано 90 женщин с латентными формами ПВИ и 130 - с цервикальной интраэпителиальной неоплазией легкой степени (CIN I), находившихся на лечении в базовой акушерско-гинекологической клинике КубГМУ, женских консультациях № 1 и 4 г. Краснодара, Краевом перинатальном центре ГБУЗ ДККБ. Диагноз ПВИ устанавливался на основании клинико-микробиологического и цитологического обследования (жидкостная цитология – ThinPrep®). Диагностику инфицированности различными типами ВПЧ проводили с помощью ПЦР-тест-системы «АмплиСенс® FRT ВПЧ ВКР Генотип» (Россия) (набор реагентов для выявления и генотипирования ВПЧ высокого канцерогенного риска 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 и 59 типов). Определение маркера p16 ВПЧ ВКР проводили с помощью набора реагентов для иммуноцитохимического исследования «Cintec-Цитология» компании MTM laboratries AG (Германия). Соотношения метаболитов 2-ОНЕ1/16-αОНЕ1 в моче определяли с использованием тест-системы ESTRAMET 2/16 ELISA (конкурентный метод твердофазного иммуноферментного анализа).
Статистическую обработку данных проводили в соответствии с методами, принятыми в вариационной статистике, с использованием свободного программного обеспечения – системы статистического анализа R (R Development Core Team, 2008, достоверным считали различие при р<0,05). Для оценки корреляционных взаимосвязей отдельных изучаемых параметров использовали коэффициент Пирсона (r).
Результаты и обсуждение
Вирусологический анализ латентных форм ПВИ и больных ВПЧ-ассоциированной цервикальной интраэпителиальной неоплазией
Известно, и подтверждено в проведенном исследовании, что основными возбудителями ВПЧ-ассоциированной патологии шейки матки являются вирусы папилломы человека высокого онкогенного риска (в 100% случаев выявлены «чистые» высокоонкогенные типы вируса папилломы человека или их сочетание с низкоонкогенными). Основными типами вируса папилломы человека при латентных формах ПВИ, как и при цервикальных неоплазиях, являлись типы 16 (53,7±2,2%), 18 (19,4±2,1%), 31 (11,5±1,7%) и 51 (15,1±1,9%). Сочетания нескольких типов ВПЧ зарегистрировано в 41,2±1,4% образцов. Различия между группами по эпидемиологическому преобладанию того или иного типа вируса папилломы человека были недостоверны (p>0,05). Кроме качественного типирования вируса папилломы человека, изучали количественную вирусную нагрузку основных его высококанцерогенных типов. Оценка вирусной нагрузки 16, 18 31 и 51 типов ВПЧ (в случае их обнаружения). Отобрано в общей сложности 206 пациенток (84 с латентной формой ПВИ, 122 с CIN I). Высокой вирусная нагрузка считалась в концентрации ВПЧ >5 lg, средняя (3-5 lg) и низкая (<3 lg). Высокая вирусная нагрузка для ВПЧ 16 типа установлена в целом у 73,9±26,3% пациенток, причем при латентной форме ПВИ она была высокой лишь в 42,9% случаев, зато при CIN I в большинстве случаев нагрузка была высокой (84,3%) (рис. 1).
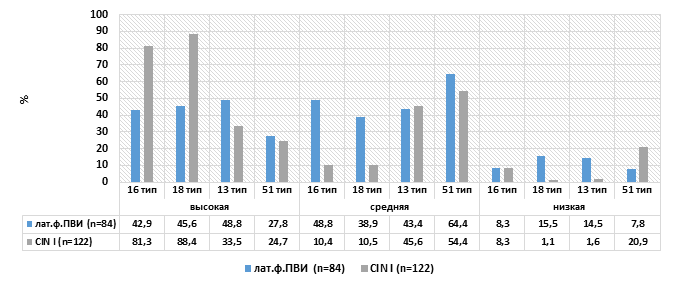
Рис. 1. Вирусная нагрузка ВПЧ 16, 18, 13 и 51 типов
Такая же ситуация для ВПЧ 18 типа: высокая вирусная нагрузка отмечена в целом в 75,8±29,6% образцов, но при этом она определялась лишь у 45,6% пациенток с латентным ВПЧ-носительством (38,9% имели среднюю вирусную нагрузку), а при CIN I высокая вирусная нагрузка была у 88,4% больных. Оценка вирусной нагрузки ВПЧ 13 и 51 типов показала несколько другие результаты: высокая нагрузка ВПЧ была у 32,9±21,1% пациенток с выявленным 13 типом ВПЧ (48,8% при латентной форме и 33,5-16,5% соответственно при CIN I), для 51 типа высокая нагрузка вирусами была в среднем в 23,8±6,3% исследованных образцов (латентная форма – 27,8%, CIN I – 24,7%). Это свидетельствует, что, несмотря на начавшееся распространение на территории Краснодарского края ВПЧ 13 и 51 типов, они в настоящее время не имеют высокой вирусной нагрузки, и чаще всего вызывают транзиторное носительство. Таким образом, еще раз доказано преобладание вирусов папилломы человека высокого онкогенного риска (а именно 16 и 18 типов) в реализации неопластических процессов в шейке матки. При этом чаще всего переход латентной формы ВПЧ в цервикальную неоплазию требует наличия большой концентрации вирусов, т.е. высокой вирусной нагрузки.
Определение онкобелка Е7, экспрессии p16ink4D и Ki-67, соотношения метаболитов 2-гидроксиэстрона и 16-α-гидроксиэстрона (2-ОНЕ1/16α-ОНЕ1) у пациенток с латентными формами ПВИ и больных CIN I
В группах проводилась детекция вирусного мРНК онкопротеина Е7 в цервикальных пробах методом ПЦР 16, 18 и 31 типа вируса папилломы человека, с использованием соответствующих комплектов реагентов НПО «ДНК-технология» и «Силекс» (Москва).
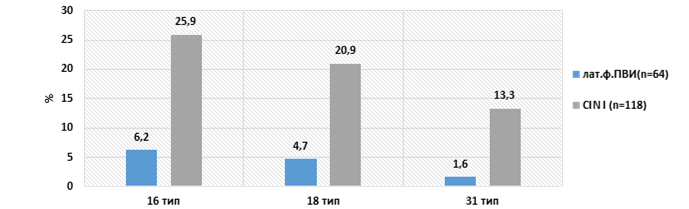
Рис. 2. Положительный ПЦР на мРНК онкобелка Е7 16, 18 и 31 типов
Исследование в наших группах проведено у пациенток с идентифицированными в ходе исследования вирусами типов 16, 18 и 31 отдельно и в сочетании (64 женщины с латентной формой ВПЧ, 118 – с CIN I) (рис. 2). ПЦР-анализ обнаружения онкобелка Е7 выявил, что при латентной форме ПВИ детекция мРНК ВПЧ 16, 18 и 31 типов была в среднем 4,1±2,7% (наиболее часто (6,2%) определялся ВПЧ 16 типа) (р=0,005). В группах больных цервикальными неоплазиями детекция Е7 при данных типах ВПЧ выявила на порядок больший процент: в среднем 20,2±4,7% (р=0,05). То есть по мере активации индуцированного ВПЧ инфекционного процесса экспрессия онкобелка Е7 увеличивается в 5 раз. При проведении кольпоскопии нами брались цитологические образцы, которые в дальнейшем подвергались иммуноцитохимическому исследованию на наличие экспрессии p16ink4α и Ki-67. При получении позитивной реакции оценивалась количественная составляющая экспрессии (диффузная и фокальная) в виде единичных клеток и гиперэкспрессии р16, Ki-67, а также производилась оценка коэкспрессии p16ink4α и Ki-67 (рис. 3). Всего позитивных p16ink4α пациенток исследуемых групп выявлено 22,4±12,7% (11,7% латентных ВПЧ-носителей, 33,1% пациенток CIN I).
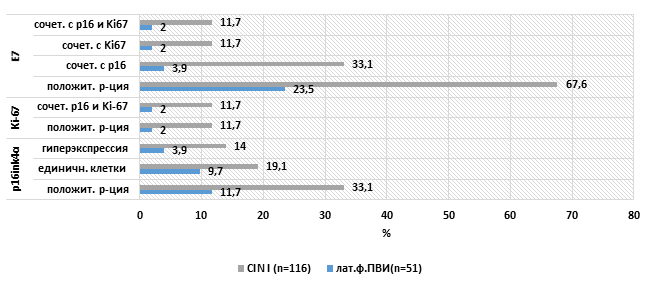
Рис. 3. Сравнительная характеристика частоты выявления p16ink4α, Ki67 и Е7
У больных с CIN I единичные р16-позитивные клетки с цитоплазматической реакцией встречались в 19,1% образцов, в группе женщин с латентной формой ПВИ зарегистрирован единичный случай гиперэкспрессии р16 – 2,6% (р=0,0001). При детекции экспрессии Ki-67 выявлено заметное его преобладание в группе больных CIN I (60,7%), что в 5 раз больше, чем при латентных формах ПВИ (р=0,001; р=0,005). Коэкспрессия биомаркеров p16ink4D и Ki-67 преобладала в группе больных CIN I с таким же результатом (р=0,001 и р=0,005 соответственно). Корреляционный анализ по Спирмену установил прямую средней силы связь между CIN, р16 и Ki-67 (rs=+0,41; р<0,001). Оценка совместной экспрессии маркеров p16ink4D и Ki-67 у Е7-позитивных женщин установила аналогичные статистически значимые изменения. Полученные нами данные позволяют сказать, что детекция онкомаркера р16 и маркера пролиферации Ki-67 при ПВИ зависит от пролиферативной активности клеток, пораженных вирусом. Это диктует необходимость более широкого использования определения маркеров Е7, р16 и Ki-67 при первичном скрининге, что позволит усовершенствовать тактику ведения больных с различными формами ПВИ.
Наряду с экспрессией онкобелка Е7, гиперэкспрессией онкобелка р16ink4α и обнаружением маркера пролиферации Ki-67, показательным фактом неблагоприятного влияния ВПЧ-инфекции на экзо- и эндоцервикс считается нарушенный обмен метаболитов эстрогена 2-ОНЕ1 и 16α-ОНЕ1. Проведенный анализ соотношения этих метаболитов эстрогена у пациенток с выявленными вирусами типов 16, 18 и 31 отдельно и в сочетании (206 женщин), показал, что только у 32,8% латентных ВПЧ-носителей и у 17,5±4,7% больных CIN данный показатель соответствует уровню здоровых женщин (в среднем 2,33±0,11 для вирусоносителей и 21,1±0,14 для пациенток с CIN I). У 72,1±6,1% больных цервикальными неоплазиями баланс метаболитов эстрогена оказался измененным, при этом уровень16α-ОНЕ1 превышал 2-ОНЕ1 в 2 и более раз, что выражалось в снижении значений до 0,2. Наибольшее количество женщин с латентной ВПЧ-инфекцией (39,1%) имело соотношение 1,52±0,28 (отличия от здоровых статистически значимы - p<0,05). Корреляционный анализ по Спирмену установил прямую средней силы связь между степенью CIN и снижением коэффициента 2-ОНЕ1/16α-ОНЕ1 менее 1,5 (rs=+0,28; р<0,001). При значительном повышении 16α-ОНЕ1, когда у наших пациенток коэффициент 2-ОНЕ1/16α-ОНЕ1 был менее 1,5, мы выяснили сочетание данного коэффициента с положительным тестом на онкобелок Е7 и коэкспрессией биомаркеров p16ink4D и Ki-67 (рис. 4). При этом выявлены заметные отличия в группе CIN I по сравнению с латентным ВПЧ-носительством. Коэкспрессия биомаркеров p16ink4D и Ki-67 в группе больных CIN I встречалась в 5,85 раза чаще, чем в группе пациенток с латентными формами ПВИ (11,7% – CIN I против 2,0%) (р=0,001 и р=0,005 соответственно). У Е7+ пациенток выявлены схожие данные: у латентных вирусоносителей коэффициент 2-ОНЕ1/16α-ОНЕ1 менее 1,5 тестировался в 23,5%, в группе больных CIN I – 67,6% (р=0,05).
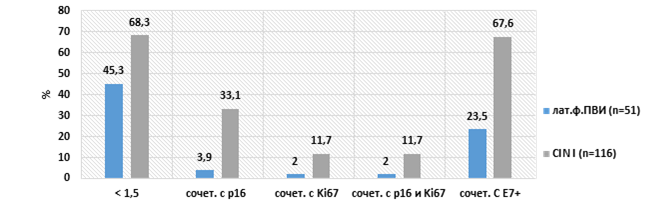
Рис. 4. Сравнительная характеристика частоты выявления низкого коэффициента 2-ОНЕ1/16α-ОНЕ1 (менее 1,5) в сочетании с p16ink4α, Ki67 и Е7
Таким образом, совместное определение онкобелка Е7, экспрессии p16ink4D и Ki-67, соотношения метаболитов 2-гидроксиэстрона и 16-α-гидроксиэстрона (2-ОНЕ1/16α-ОНЕ1) у пациенток с папилломавирусной инфекцией позволит более точно как диагностировать форму ПВИ и степень цервикального интраэпителиального поражения, так и определить индивидуальный прогноз развития заболевания и, соответственно, дифференцировать лечебные мероприятия каждой отдельной пациентки.



