Основными причинами возрастных изменений в области век являются растяжение и ослабление связок, мышц и кожи лица под действием гравитационных сил – притяжения. Упругость связок лица ослабевает, они удлиняются, но остаются прочно фиксированными к костям и к коже. Следовательно, в наиболее подвижных зонах с минимальной фиксацией связок к коже сила тяжести оттягивает ткани книзу с образованием выпячиваний. Их заполняют глубокие жировые ткани, как например, «жировые грыжи» нижнего или верхнего века. Там же, где связки прочнее удерживают кожу и мышцы, возникают углубления или борозды – рельефные складки. В области нижних век возрастные изменения выглядят как опущение нижнего века, увеличение нижней порции мышцы окружающей глаз, появление «мешков» под глазами, когда внутриглазничный жир не удерживается более внутри глазницы круговой мышцей глаза и глазничной перегородкой, теряющими свой тонус [1,4, 6, 10, 12, 15].
Возрастные изменения в области нижних век развиваются в течение долгого времени и могут быть классифицированы в следующие четыре типа:
I тип – Изменения ограничены областью нижних век, может наблюдаться ослабление тонуса мышцы, окружающей глаз, и выпирание орбитального жира.
II тип – Изменения выходят за границы нижних век, может наблюдаться ослабление тонуса мышцы окружающей глаз, ослабление тонуса кожи и появление ее избытка, небольшое опущение тканей щеки и появление разделения веко-щека.
III тип – Изменения затрагивают все граничащие с веками ткани, опущение вниз тканей щек и скуловой области, усиливающие разделение веко-щека, скелетонизация глазницы – становятся видны кости орбиты, происходит углубление носогубных складок.
IV тип – Дальнейшее опущение разделения веко-щека, углубление носослезных борозд, появление т.н. «малярных» или скуловых «мешков», опущение наружных углов глаза и обнажение склеры.
Эта классификация является необходимой составляющей в подборе оптимальной методики блефаропластики, помогая решать проблемы, характерные для каждого типа возрастных изменений в области век.
Классификация демонстрирует, что старение области нижних век и средней зоны лица неотъемлемо связано друг с другом, а омоложение одной области без другой, в ряде случаев, может привести к недостаточному или неудовлетворительному результату. Важно отметить, что одним из краеугольных моментов этих изменений является реальная и очевидная потеря объема тканей в области век и щек, и только его восстановление может, подчас, улучшить ситуацию. Подобная комплексная оценка эстетического состояния век, помогает также минимизировать возможные осложнения блефаропластики [2,7, 8, 11].
Ключ к хорошему результату при выполнении пластических операций на веках – точное знание анатомии век. Веки и периорбитальная область представляют собой единый анатомический комплекс, состоящий из множества анатомических структур, которые подвергаются изменениям в ходе хирургической манипуляции, и все новые и наиболее эффективные методы операций на веках имеют четкое анатомическое обоснование и позволяют получать максимально хорошие эстетические и функциональные результаты.
Кожа век – самая тонкая на теле. Толщина кожи век менее миллиметра. Эта тонкая кожа заживает лучше, чем кожа на любой другой части тела, потому что очень хорошо кровоснабжается, поэтому рубец после правильно выполненной блефаропластики обычно практически невозможно увидеть.
В отличие от других анатомических областей, где под кожей лежит жировая клетчатка, прямо под кожей век лежит плоская круговая мышца глаза, которая условно делится на три части: внутреннюю, срединную и наружную. Внутренняя часть круговой мышцы глаза находится над хрящевыми пластинками верхнего и нижнего век, срединная над внутриорбитальным жиром, наружная находится над костями орбиты и вплетается вверху в мышцы лба, а внизу – в поверхностную мышечно-фасциальную систему лица (SMAS). Круговая мышца глаза защищает глазное яблоко, осуществляет моргание, несет функцию «слезного насоса».
Анатомические структуры нижнего века и средней зоны лица тесно связаны между собой, а изменения в анатомии средней зоны влияют на внешний вид нижнего века. В дополнение к порциям периорбитального жира, два дополнительных слоя жировой ткани существуют в средней зоне лица.
Под наружной частью круговой мышцы глаза лежит подглазничный жир (SOOF). Самая большая толщина SOOF находится снаружи и сбоку. SOOF находится глубже поверхностной мышечно-апоневротической системы лица (SMAS) и окутывает большую и малую скуловые мышцы. В дополнение к SOOF, скуловая жировая прослойка – скопление жира в виде треугольника, или т.н. «малярный» жир расположен под кожей, над SMAS. Старение средней зоны лица часто сопровождается опущением скуловой жировой клетчатки, в результате которого на лице становятся заметны скуловые или так называемые «малярные» мешки [3, 9, 13, 14].
Пластическая операция, предусматривающая коррекцию области вокруг глаз, должна тщательно планироваться с учетом состояния кожи пациента, его возраста, дополнительных мероприятий, которые планируется провести в процессе вмешательства (например, резекции излишков ткани, жира). Планирование нижней блефаропластики должно учитывать следующие моменты:
- отношение к коже: если наблюдается избыток кожи в области нижних век – выполняется резекция с отслойкой или без отслойки кожного лоскута; при отсутствии избытка кожи – доступ со стороны конъюнктивы;
- отношение к круговой мышце глаза: если мышца оставляется интактной – используют трансконъюнктивальный доступ; натяжение и редрапировка орбитальной и пресептальной порций мышцы – формирование лоскута с последующей его фиксацией к надкостнице латерального края орбиты и глубокой височной фасции в нескольких точках;
- отношение к ретросептальному жиру: возможны резекция жира, погружение его обратно в полость орбиты с последующим укреплением септы вдоль нижнего края орбиты, низведение жира в карман.
После блефаропластики пациент обычно остается в клинике на 1 сутки.
В течение 4–6 часов после блефаропластики на глаза накладывается повязка. Когда кончается действие местного анестетика, возникает ощущение слабого пульсирующего саднения вокруг глаз, но сильная боль после блефаропластики возникает редко. Некоторым пациентам после блефаропластики достаточно принять мягкий анальгетик, большинство же вообще не нуждаются в обезболивающих лекарствах. В первые дни после операции могут присутствовать ощущения «песка в глазах», глаза могут быть сухими или, наоборот, обильно слезиться, особенно при выходе на свет.
Для уменьшения этих неприятных ощущений назначаются противовоспалительные капли и(или) мази. Первые несколько дней после блефаропластики из-за синяков и отеков вокруг глаз пациенты могут выглядеть весьма неважно. Синяки, однако, быстро проходят: через два или три дня они бледнеют и желтеют, а через семь – четырнадцать дней обычно исчезают почти полностью. Если же гематомы есть на белках глаз, то они обычно остаются дольше – возможно на две-три недели.
Уходят из клиники пациенты обычно в темных очках, в них же им приходится ходить первые несколько дней. Желательно не мочить глаза водой и не садиться за руль в первые 48 часов после блефаропластики. Швы с кожи вокруг глаз снимают обычно на четвертый –шестой день. Хотя синяки и отеки обычно полностью проходят через две или три недели после блефаропластики, но еще может оставаться ощущение, что веки напряжены и их тянет. Однако большинство пациентов к этому времени считают себя социально презентабельными.
В начальный период выздоровления после блефаропластики (в течение 2–3 недель) следует избегать физического напряжения и занятий спортом. Также желательно избегать нанесения декоративной косметики на линии швов и ношение контактных линз в течение 2-х недельного периода после пластической операции на веках. В течение короткого периода после блефаропластики вполне обычно снижение чувствительности кожи вокруг ресниц.
Наибольший риск – доходящий до нескольких процентов – состоит в том, что пациент останется недоволен результатами операции. Вероятно, наиболее частым эстетическим «осложнением» блефаропластики является небольшое изменение формы глаза, его «округление», при котором становится видимой несколько большая часть белка. Если натяжение нижнего века слишком велико, возможно, из-за того, что удалено много кожи, внешние уголки глаза могут опуститься, придавая пациенту «печальный» вид. Если изначально тонус тканей нижнего века был резко снижен или удалено много кожи с нижнего века, то оно может чрезмерно оттянуться вниз – это состояние называется эктропион. Это состояние чаще всего разрешается само собой в течение некоторого времени после операции. В том случае, если это состояние не разрешилось через 6 месяцев – может понадобиться повторная операция, направленная на хирургическую коррекцию эктропиона. При операции на верхнем веке важно, чтобы разрез проходил в таком месте, где рубец будет наименее заметен. Риск занесения инфекции в кожу век минимален, поскольку кровообращение здесь хорошее. Послеоперационные кровотечения чрезвычайно редки. Однако у всех пациентов образуются «синяки» и отеки над и под глазами, и в первые несколько дней после операции большинство из них выглядят страшновато. Другие, более серьезные осложнения, вроде ухудшения зрения или повреждения роговицы, хотя и возможны теоретически, но крайне редки.
Цель исследования: повышение косметического эффекта операции и уменьшение послеоперационных осложнений.
Материалы и методы
Способ осуществляют следующим образом: нижнюю блефаропластику трансконъюнктивальным доступом выполняют как под местной анестезией, так и под наркозом. Среднее время операции 50–70 мин. После обработки операционного поля, отведения и выворота нижнего века специальным крючком, трансконъюктивально отступя от ресничного края 3–4 мм, проводят линейный разрез до 3 см, через который удаляют избытки внутренней, центральной и наружной порций внутриорбитального жира. Послеоперационную рану конъюктивы не ушивают. Затем кожу нижних век обрабатывают эрбиевым лазером (пятно 6 мм, импульсный режим, мощность 7 кДж/мм2), до кровяной «росы». На раневую поверхность накладывают раневую повязку с индеферентной мазью «пантенол».
Клинический пример: Больная Н., 32 года, при поступлении жалобы на наличие грыж в области нижнего века. Операция: выполнена нижняя блефаропластика трансконъюнктивальным доступом под местной и фильтрационной анестезией 0,2 % раствором лидокаина с адреналином 1:100000 (рис. 1).
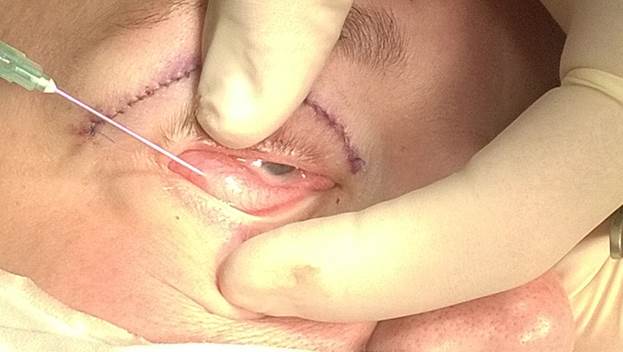
Рис. 1. Инфильтрация
Время операции составило 65 мин. После обработки операционного поля, отведения и выворота нижнего века специальным крючком, проведен трансконъюктивальный разрез 3 см, отступя от ресничного края 4 мм.
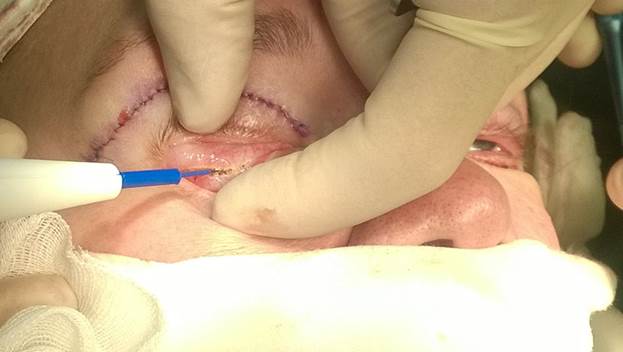
Рис. 2. Трансконьюктивальный разрез
Проведено удаление избытков центральной и наружной порций внутриорбитального жира (рис. 3).

Рис. 3. Удаление внутриорбитального жира
Кожа нижних век обработана эрбиевым лазером (пятно 6 мм, импульсный режим, мощность 7кДж/мм2), до кровяной «росы». На раневую поверхность наложена повязка с индеферентной мазью «пантенол». На 4 день: состояние удовлетворительное. Жалоб нет. Заживление perprima. Струпа нет. Отмечается умеренная гиперемия кожи и век. Через 1 месяц: жалоб на эстетический характер после операции нет (фото 4).
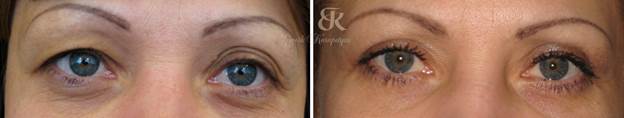
Фото 4. До и после операции
Предлагаемый способ способствует повышению косметического эффекта операции и уменьшению послеоперационных осложнений. Формула изобретения Способ нижней блефаропластики, включающий удаление жировых «грыж», отличающийся тем, что проводят линейный трансконъюктивальный разрез до 3 см, рану конъюктивы не ушивают, дополнительно выполняют одномоментную обработку кожи нижних век эрбиевым лазером –пятно 6 мм, в импульсном режиме, мощностью 7 кДж/мм2.



