Введение
Стандартом хирургической помощи пациентам с цервикальным дискогенным стенозом субаксиального отдела позвоночника считается передняя дискэктомия с фиксацией (Anterior cervical discectomy and fusion – ACDF) [1-3]. Данная методика, описанная Smith-Robinson, применяется ортопедами и нейрохирургами с 1955 года [1; 4]. По литературным данным, дисфагия, как осложнение ACDF встречается в 19,4–59,5% [5-7]. Несмотря на прогрессивное развитие медицинских технологий, количество таких осложнений остается неизменным на протяжении последних 35 лет [8]. Paziuk T. et al. (2024) выделяют потенциально опасные для развития дисфагии после ACDF верхние шейные уровни, в частности С3-С4 и С4-С5, что подтверждают Гринь А. А. с соавт. (2021) в своих работах, обращая внимание на максимальный риск повреждения пищевода на уровне С4-С5 [9; 10]. К факторам риска также относят: женский пол, курение, короткую и/или толстую шею, многоуровневую операцию, миелопатию и уже имеющуюся дисфагию [11-13]. Сопутствующая соматическая патология, в том числе сахарный диабет, атеросклероз сосудов, дефицит массы тела и рубцово-спаечный процесс мягких тканей в зоне операционного доступа могут стать причиной тяжелых нарушений функции пищевода в послеоперационном периоде [13; 14].
Представленный клинический случай пациента со стенозом позвоночного канала субаксиального отдела позвоночника, имеющего семь из девяти факторов риска развития дисфагии в постоперационном периоде после планируемой ACDF, можно считать уникальным и достаточно сложным для принятия решения о хирургической тактике.
Цель исследования - продемонстрировать возможности паратрахеального доступа при лечении пациента с многоуровневым дискогенным стенозом субаксиального отдела позвоночного канала с высоким прогностическим риском развития послеоперационной дисфагии.
Материалы и методы исследования
Пациент мужского пола 71 года поступил на реабилитационное лечение в неврологическое отделение ЧУЗ «Клиническая больница «РЖД-Медицина» г. Челябинск» 23.09.2025 г. с жалобами на слабость в нижних конечностях, которая появилась за день до обращения к неврологу, с диагнозом: «Остаточные явления инфаркта головного мозга в бассейне левой передней мозговой артерии от 2013 г., в бассейне левой средней мозговой артерии от 2014 г. Аневризма сегмента М1-М2 правой средней мозговой артерии. Атеросклероз прецеребральных артерий, стеноз правой подключичной артерии 30%, правой общей сонной артерии 60-65%, правой внутренней сонной артерии (ПВСА) 50%, левой общей сонной артерии 55%, левой внутренней сонной артерии (ЛВСА) 60%. Состояние после эндартерэктомии ПВСА и ЛВСА от 2014 г. Синдром центрального правостороннего гемипареза с акцентом в нижней конечности, с нарушением ходьбы. Выраженный вестибулярный синдром». Сопутствующий диагноз: «Ишемическая болезнь сердца (ИБС). Стенокардия напряжения 2 функциональный класс (ФК). Гипертоническая болезнь III стадия. Артериальная гипертензия неконтролируемая, дислипидемия, гиперурикемия. Аортальная регургитация 1 степени. Митральная регургитация 1 степени. Синдром умеренной легочной гипертензии. Сердечная недостаточность 1 стадии, с сохраненной фракцией выброса 61%, II ФК». С 26.09.2025 г. пациент стал отмечать ухудшение состояния в виде нарастания слабости в нижних конечностях, позже присоединились расстройства чувствительности, слабость в верхних конечностях и нарушение функции тазовых органов. Пациент был переведен в нейрохирургическое отделение. Нейрохирургом проведена оценка клиническо-неврологического статуса по валидизированным в России опросникам и шкалам: визуальная аналоговая шкала боли (ВАШ), шкала оценки повреждения спинного мозга American Spinal Injury Association (ASIA), группа здоровья по Frankel, индекс шейной инвалидности Neck Disability Index (NDI), оценка качества жизни SF-36 (англ. The Short Form-36), оценка функции пищевода EAT-10 (англ. The Eating Assessment Tool-10), индекс массы тела (ИМТ) [15-17]. С целью визуализации патологического процесса была выполнена магнитно-резонансная томография (МРТ) шейного отдела позвоночника (сагиттальная, коронарная и аксиальная проекции) на аппарате General Electric Sigma Creator 1.5T в режимах Т1, Т2, Stir.
На момент осмотра выявлены: болевой синдром по ВАШ - 6 баллов; ASIA -двигательная функция (ДФ) 27 баллов, тактильная чувствительность (ТЧ) 60 баллов, болевая чувствительность (БЧ) 30 баллов; имелась задержка функции тазовых органов; по Frankel группа здоровья A; NDI - 28 баллов; SF-36: физический компонент здоровья (ФКЗ) - 11,25% и психологический компонент здоровья (ПКЗ) - 9,5%; EAT-10 - дисфагия 6 баллов; ИМТ - 18,3 балла. По данным МРТ шейного отдела позвоночника у пациента имелось сужение просвета позвоночного канала, преимущественно за счет диск-остеофитных комплексов, на уровне С4-С5, С5-С6, С6-С7 межпозвонковых дисков (рис. 1а), максимальная передняя компрессия спинного мозга определялась на уровне С5-С6 (рис. 1б) и С6-С7 (рис. 1в).
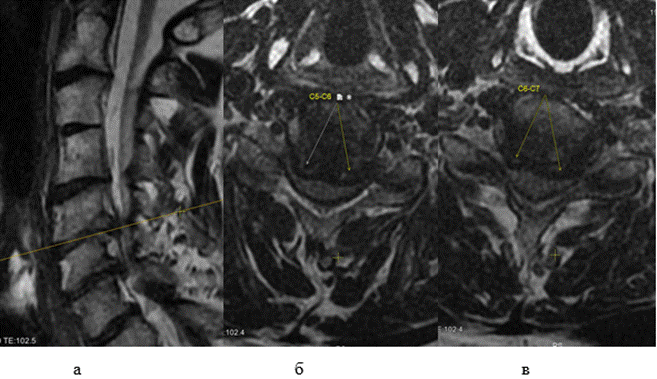
Рис. 1. Фото предоперационных МР-сканов шеи пациента мужского пола 71 года: а- сагиттальная проекция; б – аксиальная проекция на уровне диска С5-С6; в - аксиальная проекция на уровне диска С6-С7 (составлен авторами по результатам данного исследования)
На основании жалоб, клинико-неврологического статуса, данных МРТ пациенту выставлен клинический диагноз: «Стеноз позвоночного канала на уровне С4-С7, диск-остеофитный комплекс С4-С5, С5-С6, С6-С7. Цервикальная радикуломиелопатия. Тетрапарез до плегии в нижних конечностях с нарушением функции тазовых органов по типу задержки мочи». В процессе принятия решения о выборе методики хирургического подхода к передней поверхности позвоночника был составлен чек-лист выбора операционного доступа с учетом рисков развития дисфагии после ACDF (табл.).
Чек-лист выбора операционного доступа с учетом рисков развития дисфагии после ACDF: низкий риск дисфагии обоими доступами, низкий риск дисфагии авторским доступом, высокий риск дисфагии классическим доступом
|
S M I T H - R O B I N S O N |
|
Рубцово-спаечный процесс в области операции |
+ |
|
П А Р А Т Р А Х Е А Л Ь Н Ы Й |
|
|
Уровень поражения С2 - С5 |
+ |
|
||
|
|
Уровень поражения С5 - Th1 |
+ |
|
||
|
|
Дефицит массы тела |
+ |
|
||
|
|
Ожирение и/или короткая шея |
- |
|
||
|
|
Женский пол |
- |
|
||
|
|
Дисфагия до операции |
+ |
|
||
|
|
Тяжелый соматический статус |
+ |
|
||
|
|
Многоуровневое поражение |
+ |
|
||
|
|
Одноуровневая микрохирургия |
- |
|
||
|
|
Грубый неврологический дефицит |
+ |
|
||
|
Составлено авторами по результатам данного исследования. |
|||||
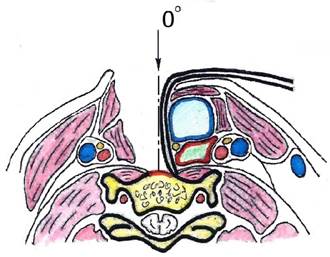
Как видно из заполненного чек-листа (табл.), у больного имелись 8 из 11 пунктов, указывающих на низкий риск усугубления (развития) дисфагии в послеоперационном периоде при выборе паратрахеального доступа, и только 4 пункта - за безопасность классической методики. Пациент дал письменное добровольное информированное согласие на проведение клинического исследования и выполнение хирургического вмешательства авторским паратрахеальным доступом (патент №2815627, выдан 19.03.2024г.). Схема операции представлена на рисунке 2.
|
|
|
Рис. 2. Схематическое изображение паратрахеального доступа к шейным позвонкам (составлено авторами) |
С учетом анатомии патологического процесса и данных чек-листа пациенту была выполнена операция под эндотрахеальным наркозом: ACDF РЕЕК-кейджами Церфикс-Р («МЕДИН-УРАЛ», Россия, г. Екатеринбург): С4-С5 7 мм, С5-С6 6 мм, С6-С7 6 мм. Продолжительность операции 4,5 часа, общая кровопотеря - 150 мл, интраоперационных осложнений не зарегистрировано. Иммобилизация шейного отдела позвоночника выполнялась головодержателем дисциплинарного типа «Филадельфия» на срок до 3 недель. В послеоперационном периоде для контроля установки имплантатов выполнялась рентгенография шейного отдела позвоночника.
Результаты исследования и их обсуждение
Через 2 часа после операции пациент отметил нарастание силы в руках, появление всех видов чувствительности на туловище и нижних конечностях. Неврологический статус через 1 сутки после операции: ВАШ 1 балл, ASIA - ДФ 56 баллов, ТЧ 94 балла, БЧ 98 баллов; самопроизвольное мочеиспускание восстановилось полностью; по Frankel группа здоровья В. Дренаж удален и выполнена контрольная рентгенография шейного отдела позвоночника (рис.3).
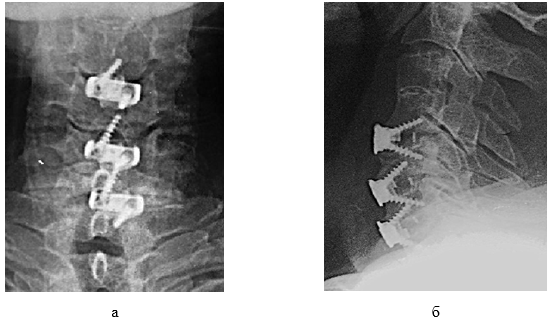
Рис. 3. Фото послеоперационных рентгенограмм шеи пациента мужского пола 71 года: а – прямая проекция; б – боковая проекция.
Составлено авторами по результатам данного исследования
На рис. 3 видно, что задние остеофиты удалены, межтеловые кейджи установлены корректно, мальпозиции винтов нет, высота диска и задняя позвонковая линия восстановлены.
Неврологический статус на четвертые сутки после операции: полное восстановление всех видов чувствительности, сила в руках 5 баллов, появление движений в ногах. Показатели шкал и опросников имели следующие значения: ВАШ 0 баллов; ASIA - ДФ 63 балла, ТЧ 112 баллов, БЧ 112 баллов; по Frankel группа здоровья С; NDI 11 баллов; SF-36 - ФКЗ 40% и ПКЗ 55%; EAT-10 2 балла. С учетом положительной неврологической динамики пациент выписан для прохождения курса раннего восстановительного лечения.
По данным литературы, возрастным пациентам при стенозах позвоночного канала целесообразнее выполнять ACDF, чем заднюю декомпрессию со стабилизацией, что подтверждают меньшие сроки госпитализации, длительность операции и кровопотеря [18]. Другим фактором, повлиявшим на выбор хирургической тактики, стал трехуровневый стеноз, при котором эффективность дискэктомии с фиксацией межтеловыми кейджами в шесть раз выше корпорэктомии со стабилизацией накладной пластиной [19]. Применение паратрахеального доступа при ACDF снижает риск развития дисфагии в четыре раза, а меньший первичный угол «атаки» исключает вовлечение нервно-сосудистого пучка в раневой туннель [1]. Применение данной методики позволило выделить переднюю поверхность шейного отдела позвоночника вне зоны рубцовых изменений мягких тканей. Положительная неврологическая динамика в раннем послеоперационном периоде доказала эффективность выполненной ACDF, что подтвердили тестовые опросники и шкалы наблюдений: полный регресс болевого синдрома по ВАШ; уменьшение дисфагии в три раза по ЕАТ-10; снижение NDI более чем в два раза; рост значений неврологического статуса по ASIA: ДФ более чем в два раза, ТЧ и БЧ с абсолютным восстановлением; рост по Frankel на две группы; рост качества жизни пациента по SF-36 - ФКЗ в 3,5 раза, а ПКЗ в 5,7 раза. Таким образом, своевременная адекватная хирургическая декомпрессия спинного мозга, а также отсутствие изначально необратимых изменений в нем, стали залогом быстрого регресса неврологического дефицита, а именно чувствительных нарушений и функции тазовых органов. Относительно медленная динамика восстановления мышечной силы в нижних конечностях, по сравнению с верхними, может объясняться необратимыми изменениями в моторной зоне коры головного мозга после перенесенных инфарктов в 2013 и 2014 гг. Низкий уровень болевого синдрома по ВАШ объясняется минимальной травматизацией мягких тканей во время хирургического вмешательства, которое выполнялось с меньшим первичным углом «атаки» по сравнению с классической методикой по Smith-Robinson [1]. Рассечение спаек в околопищеводном фасциальном пространстве и удаление передних остеофитов оказало положительный эффект на функцию глотания.
Заключение
Таким образом представленный клинический случай продемонстрировал эффективность и безопасность применения паратрахеального доступа при ACDF у пациента с высоким прогностическим риском развития послеоперационной дисфагии. Применение разработанного авторами чек-листа выбора операционного доступа с учетом рисков развития дисфагии после ACDF значительно упростило планирование хирургического подхода при лечении пациентов с дискогенной цервикальной радикуломиелопатией.
Конфликт интересов
Финансирование
Библиографическая ссылка
Бастрон А.Ю., Атманский И.А., Погосян И.А., Шамселов А.И. КЛИНИЧЕСКИЙ СЛУЧАЙ ЛЕЧЕНИЯ ПАЦИЕНТА С ЦЕРВИКАЛЬНЫМ СТЕНОЗОМ ПОЗВОНОЧНОГО КАНАЛА, ОПЕРИРОВАННОГО ПАРАТРАХЕАЛЬНЫМ ДОСТУПОМ // Современные проблемы науки и образования. 2026. № 2. ;URL: https://science-education.ru/ru/article/view?id=34469 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.34469