Введение
Заглянуть внутрь кости без хирургического вмешательства стало возможным благодаря открытию Х-лучей Вильгельмом Конрадом Рентгеном в 1895 году [1]. С того времени, а именно с первого применения рентгенографии в травматологии и ортопедии, началась эра расцвета нашей специальности и появления новых заболеваний. Первые рентгенограммы остеопойкилии как заболевания в литературе описал в 1905 г. A. Stieda, а более подробное описание этого заболевания принадлежит H. Albers-Schonberg (1915) [2]. Термин «остеопойкилия» образован сочетанием греческих слов: «osteon» - «кость» + «poikilia» - «пестрота, пятнистость». В современной литературе интерпретируется как системное врожденное заболевание скелета. Синонимами данного заболевания, описанными в научной литературе, являются: гиперпластическая остеопойкилия, диссеминированная уплотняющая остеопатия, врожденная пятнистая рассеянная склерозирующая остеопатия [3]. В зарубежной литературе остеопойкилия в большинстве изученных автором источников - это заболевание, описанное как остеопойкилез. Необходимо отметить, что достаточно удачное образное определение остепойкилии для широкого круга читателей дала в своей монографии «Клинико-рентгенологическая диагностика дисплазий скелета» Лагунова И. Г. Она указала, что это не участки локализованной компактной кости, а спрессованная густотрабекулярная сеть губчатого вещества без морфологических особенностей строения, при этом само костеобразование не нарушено [2].
В eLIBRARY.RU поисковый запрос по ключевым словам «остеопойкилия», «остеопойкилез» с 1960 года по настоящее время выдал всего 14 ссылок на публикации. Все ссылки – это полнотекстовые статьи. Первая статья датирована 2007 годом. Всего в статьях приведены клинические примеры 14 пациентов, при этом только в 4 случаях пациенты с остеопойкилией выявлены при обращении к врачу хирургического профиля (хирургу или травматологу). В поисковой системе PubMed запрос «остеопойкилия» показал 18 ссылок. Первая публикация датирована 1952 годом, при этом только в четырех источниках имеются относительно подробные аннотации. Запрос «остеопойкилоз» продемонстрировал 535 ссылок с 1942 по 2022 год включительно. Только 15 статей в полнотекстовой версии были связаны со специальностью «Травматология и ортопедия». Фактически остеопойкилия - это редко выявляемое заболевание не только в нашей стране, но и во всем мире.
Цель исследования
Поделиться собственными наблюдениями клинических случаев трех обратившихся к травматологу-ортопеду с 1997 по 2024год пациентов, у которых после изучения жалоб и объективных обследований на рентгенограмме была выявлена сопутствующая патология остеопойкилия, а также описать выбранную тактику лечения.
Материалы и методы исследования
Данная работа выполнена в соответствии с этическими нормами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками 2013г. и «Правилами клинической практики в Российской Федерации», утвержденными Приказом Минздрава РФ от19.06.2003г. №266. Пациенты подписали информированное согласие на проведение хирургического вмешательства и публикацию полученных данных без идентификации личности. В третьем клиническом случае от родителей пациента получено письменное добровольное информированное согласие на публикацию описания клинического случая.
Первый клинический случай
1997 год. Пациентка И., 46 лет. Госпитализирована в ортопедическое отделение Первой республиканской клинической больницы (1 РКБ МЗ УР) по направлению из районной больницы на оперативное лечение с диагнозом: «Остеосклероз верхней трети правой бедренной кости, выраженный болевой синдром». При поступлении предъявляет жалобы на боль в верхней трети правого бедра, усиливающуюся при физических нагрузках, иррадиирущую по бедру; при длительной нагрузке появляется онемение по задней поверхности бедра и голени.
Анамнез заболевания: болеет в течение 9 месяцев. Боль появилась после травмы - падение на правое бедро. Обратилась к хирургу по месту жительства. Назначено лечение - обезболивающие и покой; эффект от проводимой терапии был кратковременный. На контрольной рентгенограмме тазобедренного сустава и верхней трети правого бедра грубой костной травматической патологии не выявлено. В межвертельной области определялись участки округлой формы размером 3,5 на 4 см.
Учитывая неэффективность лечения и отсутствие по контрольной рентгенограмме динамики, пациентка направлена в республиканскую больницу на оперативное лечение опухолевидного образования.
При госпитализации в ортопедическом отделении болевой синдром был детализирован: боль в течение длительного времени носила ноющий, «мозжащий» характер неопределенной локализации от ягодичной области до коленного сустава. При клиническом осмотре выявлена болезненность как в области пояснично-крестцового отдела (L4-S1) по ходу остистых отростков, так и в парвертебральных точках. Движения в поясничной области были заблокированы во всех направлениях. При глубокой пальпации паравертебральной области в положении пациента лежа боль иррадиировала в ягодичную область. При исследовании лежа на спине выявлялся симптом Лассега под углом 45 градусов справа; ротационные движения в тазобедренном суставе при медленном выполнении были в полном объеме, безболезненные; при форсированном ротационном движении появлялась умеренно выраженная боль по ходу седалищного нерва. Пальпация ягодичной области в положении пациента на животе выявила болезненность грушевидной мышцы, а пальпация в точке выхода седалищного нерва из-под грушевидной мышцы сопровождалась резкой стреляющей болью вниз до средней трети голени. Внутренняя ротация в тазобедренном суставе с одновременным пальцевым нажимом на грушевидную мышцу также усиливала боль в области верхней трети правого бедра.
Выставлены предварительный диагноз основной: «Остеохондроз пояснично-крестцового отдела позвоночника с преимущественным поражением L4-S1, мышечно-тонический болевой синдром, подострая фаза, выраженный синдром грушевидной мышцы справа» и сопутствующий диагноз: «Локальный остеосклероз вертельной области».
Лечение основного заболевания было начато с сакральной блокады (новокаин 0,5%, дексаметазон, витамин В1), которая первый раз была одновременно и диагностической. После блокады боль практически исчезла, а проведенный консилиум смежных специалистов заменил сопутствующий диагноз с остеосклероза на остеопойкилию. В результате проведенного лечения, а именно: вытяжения поясничного отдела за подмышечные впадины на наклонной плоскости, применения нестероидных противовоспалительных препаратов, витаминов группы В, мануальной терапии (2 сеанса), лечебной гимнастики, - пациентка выписана с выздоровлением на 24-й день после госпитализации. При выписке было рекомендовано пользоваться в течение двух месяцев полужестким корсетом, далее - только при физических нагрузках в течение всей жизни, а также ЛФК. Контрольный осмотр через два года с рентгенограммами: жалоб особых не предъявляет, рентгенологическая картина без динамики.
Второй клинический случай
2014 год. Пациент Г., 25 лет. Доставлен в приемный покой 1 РКБ МЗ УР. Предъявлял жалобы на боль, отек в области левого голеностопного сустава, невозможность активно пользоваться конечностью. Анамнез: бытовая травма, во время спуска по лестнице подвернул ногу. При осмотре левая конечность иммобилизирована шиной Крамера. Осмотр без шины показал, что имеется деформация, отечность в области левого голеностопного сустава +3 см, наблюдается локальная болезненность при пальпации и попытке пассивных движений в голеностопном суставе, отсутствие активных движений из-за болевого синдрома.
После контрольной рентгенограммы (рис. 1 а, б) выставлен диагноз: «Закрытый перелом внутренней лодыжки, краевой перелом заднего края большеберцовой кости, разрыв дистального межберцового синдесмоза, подвывих стопы кнаружи». В приемном покое под местной анестезией по Белеру произведена одномоментная ручная репозиция и наложена U-образная и задняя гипсовая иммобилизация (рис. 1 в, г).
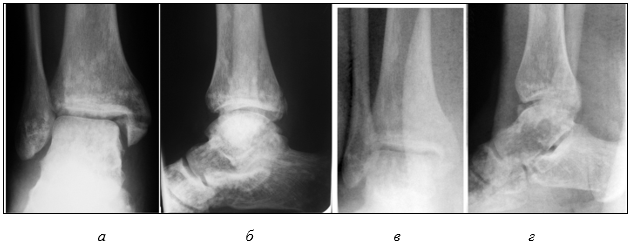
Рис. 1 (архив автора). Пациент Г., 25 лет. Рентгенограмма в день обращения за медицинской помощью: до репозиции (а, б); после репозиции (в, г)
Госпитализирован в травматологическое отделение в экстренном порядке. На рентгенограмме костей, образующих голеностопный сустав травмированной ноги, выявлено наличие очагов склероза, в связи с чем решено было сделать сравнительную рентгенограмму правого голеностопного сустава. В заключении рентгенолога добавлено в описании: «…также определяются очаги остеосклероза размерами от 0,3х0,3см до 0,8х0,9см с ровными чистыми контурами». Сопутствующий рентгенологический диагноз: «Фиброзная дисплазия» (рис. 2 а, б). Диагноз «фиброзная дисплазия» после проведения консилиума по рентгенограммам более опытными рентгенологами заменен на диагноз «остеопойкилия».
Учитывая то, что стояние после репозиции внутренней лодыжки было неудовлетворительным, после спадения отека, через 10 дней произведена операция: «Открытая репозиция наружной лодыжки, остеосинтез пластинкой, внутренняя лодыжка синтезирована винтом и деротационными спицами. Остеосинтез дистального межберцового синдесмоза позиционными винтами» (рис. 2 в, г).
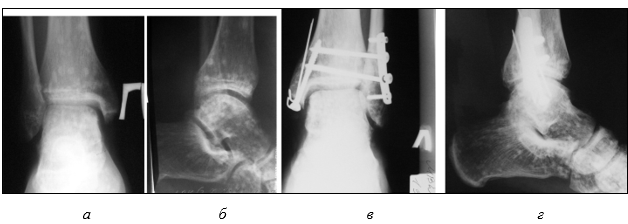
Рис. 2 (архив автора). Пациент Г., 25 лет. Сравнительная рентгенограмма правого (а, б) и левого (после операции) голеностопного сустава (в, г)
На 7-й день после операции пациент был выписан на амбулаторное наблюдение по месту медобслуживания.
Окончательный диагноз при выписке: «Закрытый перелом внутренней лодыжки, краевой перелом заднего края большеберцовой кости, разрыв дистального межберцового синдесмоза, подвывих стопы кнаружи. Остеопойкилия дистального эпиметафиза обеих большеберцовых, малоберцовых костей и костей корня стопы (таранной, пяточной, кубовидной, ладьевидной и клиновидной костей обеих стоп)».
Сращение перелома произошло в обычные сроки. Динамизация межберцового синдесмоза произведена через два месяца со дня операции. Через три месяца иммобилизация прекращена. Рекомендовано удалить металлические конструкции через 8-12 месяцев. На контрольный осмотр пациент не явился.
Третий клинический случай
2024 год. Пациент Н., 7 лет, обратился с жалобами на боли (по шкале ВАШ 5 баллов) в левом голеностопном суставе. Со слов пациента: упал, подвернув левую ногу вовнутрь. Осмотр: контуры голеностопного сустава сглажены, отечны (+3см), цвет кожных покровов физиологической окраски. Пальпация области наружной лодыжки болезненная. Подвижность в левом голеностопном суставе активная и пассивная ограничена из-за отека, при этом активная - болезненная, пассивная - безболезненна. Тест с осевой нагрузкой положительный: поколачивание по пяточной кости вызывает болевые реакции в области наружной лодыжки. На рентгенограмме в двух проекциях (рис. 3а) грубой костной патологии не выявлено.
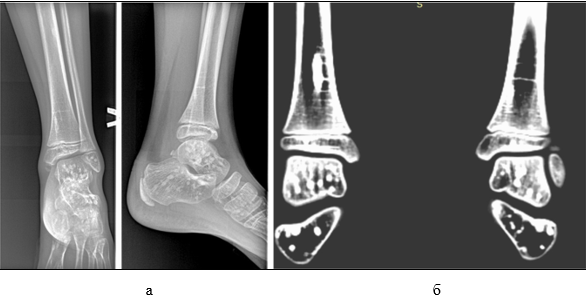
Рис. 3. Пациент Н., 7 лет. Рентгенограмма левого голеностопного сустава в двух проекциях (а); компьютерная томограмма обоих голеностопных суставов (б) (архив автора)
Выставлен диагноз: «Частичное повреждение связочного аппарата левого голеностопного сустава». Назначено лечение: иммобилизация фиксирующей повязкой, холод в течение суток, двигательный покой. С учетом наличия очагов склероза на рентгенограмме рекомендовано для уточнения диагноза сделать компьютерную томограмму (КТ) голеностопных суставов, контрольный осмотр с результатами назначен через 7 дней.
Повторный прием. Боль в области левого голеностопного сустава уменьшилась (по шкале ВАШ 2-3 балла), отёчность +1,5см сохраняется. Активные движения в левом голеностопном суставе малоболезненные.
Заключение рентгенолога (рис. 3б): КТ картина соответствует остеопойкилии.
Через 1 месяц бы проведен повторный осмотр. Жалоб не предъявляет.
Результаты исследования и их обсуждение
В представленных случаях главной причиной обращения за медицинской помощью явилась боль. Сопутствующий диагноз «остепойкилия» был выставлен в процессе консилиума смежных специалистов. При этом необходимо отметить, что в лексикон травматологов-ортопедов нашей клиники (как и у части молодых в то время рентгенологов) термин «остеопойкилия» вошел лишь в конце ХХ века. По истечении 17 лет (второй клинический случай) об этой патологии практически все забыли, кроме того, к 2014 году пришло новое молодое поколение травматологов-ортопедов, которые никогда об этой патологии не слышали. В связи с редкостью данной патологии у обоих поколений, то есть у докторов, работавших в 1997 году, и у травматологов-ортопедов и рентгенологов, работавших в 2014 году, возникало определенное беспокойство и неуверенность в выставлении сопутствующего диагноза. А третий случай уже не вызывал сомнений в том, что у пациента остеопойкилия (кроме того, диагноз подтвержден компьютерной томографией), т. к. память об этой патологии еще сохранялась.
По литературным данным, боль в области пояснично-крестцового отдела позвоночника - не редкость в возрасте старше 35 лет. В статьях [4-6] описаны клинические случаи у пациентов в возрасте 25-46лет, аналогичные первому случаю, приведенному в нашей статье. По данным рентгенологического обследования, выявляется картина остеопойкилии как сопутствующей патологии, не имеющей ничего общего с клинической картиной.
В результате рентгенологического исследования по причине, не связанной с основной патологией, может неожиданно выявиться остеопойкилез [7-9]. Обнаружение остеопойкилеза возможно при экстренных исследованиях, проводимых при травмах опорно-двигательной системы [10; 11], и может вызвать беспокойство у пациента и врача, особенно если ранее не было известно о его наличии.
Таким образом, остеопойкилия может быть выявлена в любом возрасте случайно при необходимости рентгенологического исследования опорно-двигательной системы [12], что является неожиданным и пугающим для врача и самого пациента, т. к. возникает страх наличия у пациента онкологического заболевания [13; 14].
Остеопойкилия – это заболевание, относящееся к группе склеротических остеодисплазий. Боголюбский Ю. А. и [др.] [15] отметили некоторые особенности оперативного лечения при данном заболевании: авторами указано, что проведение спиц «в области участков остеосклероза потребовало больших усилий. Две из трех проведенных спиц значимо изменили траекторию, отклонившись от островков остеосклероза, что потребовало их перепроведения». Травматологу необходимо учитывать данный факт при выполнении операции на участке, имеющем очаги склероза.
По данным Subbarao K. (2013 г.), распространенность данной группы заболеваний составляет 1,5 на 100 тысяч родившихся [16]. Выявляемость остепойкилии, по данным Kucukcakir N. et al., Войцеховского Т. Г. и др. [17; 18], составляет 1 случай на 50 тысяч человек. В статье Sim E. [19] писал, что он наблюдал 5 случаев остеопойкилоза за 32 года (с 1956 по 1988год); в нашей клинике с 1997 по 2024 год (27 лет) было выявлено только три случая.
Заключение
Таким образом, по данным Sim E., случай остеопойкилии в прошлом веке выявлялся каждые 6,4 года, по наблюдениям автора - каждые 8 лет. Теоретически эти цифры сопоставимы, но недостаточны для статистических выводов. Однако целесообразно в учебной литературе по специальности «Травматология и ортопедия» упоминать о данной патологии, акцентируя, что патология выявляется случайно и не имеет клинического значения.
Конфликт интересов
Финансирование
Библиографическая ссылка
Федоров В.Г. РЕДКИЕ СЛУЧАИ ОСТЕОПОЙКИЛИИ В ПРАКТИКЕ ТРАВМАТОЛОГА-ОРТОПЕДА // Современные проблемы науки и образования. 2026. № 1. ;URL: https://science-education.ru/ru/article/view?id=34455 (дата обращения: 29.04.2026).
DOI: https://doi.org/10.17513/spno.34455



