Введение
Внутрижелудочковое кровоизлияние (ВЖК) – опасная патология раннего неонатального периода, характеризующаяся чрезмерным накоплением крови в желудочках головного мозга. При этом смертность доношенных новорожденных с ВЖК I, II, III и IV степеней в неонатальном периоде составляет 4, 10, 18 и 40% соответственно [1]. У выживших детей могут возникнуть неблагоприятные последствия для дальнейшего развития нервной системы, включая церебральный паралич, когнитивные нарушения и окклюзионную гидроцефалию.
Общая частота встречаемости ВЖК в мире у новорожденных колеблется от 14,7до 44,7% со значительными различиями в зависимости от их гестационного возраста, качества оказания медицинской помощи и обеспеченности медицинским оборудованием в отделениях реанимации и интенсивной терапии в различных странах [2].
Частота встречаемости ВЖК по данным ультразвукового скрининга, проведенного у 1000 доношенных новорожденных без неврологической симптоматики, составляет 3,5%, из них с субэпендимальной локализацией – 2%, кровоизлиянием в сосудистое сплетение – 1,1%, паренхиматозной локализации – 0,4%. По данным других авторов, ультразвуковой скрининг выявляет ВЖК у 14,6% доношенных новорожденных, не имевших клинических проявлений [3].
Стадии ВЖК отражают патогенез рассматриваемого поражения мозга, заключающийся прежде всего в перемещении крови по ходу тока ликвора и зависящий от количества и скорости ее излития (кровоизлияния). Так как патогенное воздействие на мозг и организм в целом оказывает именно изливающаяся кровь, нарушающая кровоснабжение разных структур мозга и ликвороотток.
В настоящее время предлагают несколько классификаций степени ВЖК (табл. 1).
Таблица 1
Классификация внутрижелудочковых кровоизлияний
|
Степень ВЖК |
Papile L. et al. (1978)1
|
Levene M.J., Crespighny L.C.H., модификация Ватолина К.В. (2000)2
|
Menkes J.H., Sarnat H.B. (2006)3
|
Методические рекомендации Российской ассоциации специалистов перинатальной медицины (2023)4
|
|
1 |
2 |
3 |
4 |
5 |
|
ВЖК 1
|
Одно- или двустороннее субэпендимальное кровоизлияние (СЭК) на уровне герминативного матрикса |
Локализованное субэпендимальное кровоизлияние на уровне герминативного матрикса меньше 10 мм в наибольшем размере (одно- или двустороннее)
|
Субэпендимальное кровоизлияние или ВЖК менее 50% просвета желудочка |
Субэпендимальное кровоизлияние |
|
ВЖК 2
|
Прорыв кровоизлияния в полость желудочка без его расширения |
Кровоизлияние больше 10 мм в наибольшем размере, но без расширения бокового желудочка выше антральной части
|
ВЖК более 50% просвета желудочка |
Субэпендимальное кровоизлияние в сочетании с ВЖК |
|
ВЖК 3
|
ВЖК с расширением желудочковой системы |
Визуализация тромба или тромбов в просвете желудочка с его расширением выше антральной части или на всем протяжении |
ВЖК более 50% просвета желудочка в сочетании сего расширением |
ВЖК в сочетании с паренхиматозным |
|
ВЖК 4
|
Прорыв ВЖК в перивентрикулярную паренхиму |
Комбинация ВЖК с паренхиматозным |
Геморрагический перивентрикулярный инфаркт |
Данные не приводятся |
Примечание: составлена авторами на основе источников 1[4] 2[5] 3[6] 4[7]
Вместе с тем ряд исследователей настоятельно рекомендуют использовать классификацию ВЖК с делением на три степени: I степень – кровоизлияние, ограниченное герминативным матриксом с частичным заполнением кровью одного или двух боковых желудочков без их расширения, II степень – заполнение кровью боковых желудочков с их возможным расширением и перемещением крови в III и IV желудочки мозга, III степень –заполнение кровью IV желудочка с ее перемещением в большую цистерну мозга, субарахноидальное пространство полушарий мозжечка, варолиева моста, продолговатого и спинного мозга [8].
Цель исследования – проанализировать релевантные литературные данные, представленные на ведущих российских и международных научных электронных ресурсах, о патогенетических механизмах формирования, особенностей клинического течения, диагностическом и терапевтическом потенциале ВЖК у доношенных новорожденных.
Материал и методы исследования
Ключевыми словами поиска были определены «внутрижелудочковые кровоизлияния», «доношенные новорожденные», «диагностика», «терапия», «прогноз». Критериями включения выбраны полнотекстовые оригинальные статьи, опубликованные на русском и английском языках, посвященные изучению ВЖК у доношенных новорожденных, представленные в научных электронных библиотеках «КиберЛенинка», eLIBRARY.RU и базе данных PubMed. На основании изучения медицинских материалов, опубликованных за последние 5 лет на поисковых ресурсах, была найдена и проанализирована 231 публикация. По итогу критической оценки данных в анализ включили публикации в основном за последние 10 лет.
Результаты исследования и их обсуждение
Патогенетические механизмы возникновения ВЖК. Известно множество различных механизмов ВЖК, возникающих в перинатальном периоде, однако к самым распространенным относятся нарушения мозгового кровообращения, колебания венозного давления, нарушения свертываемости крови, разрывы физиологически уязвимых мест сосудистой системы и механические травмы с нарушением целостности гематоэнцефалического барьера (ГЭБ) [9]. Однако частота встречаемости отдельных факторов патогенеза для новорожденных различна. Так, роль механической травмы является гораздо более преобладающей у доношенных детей, в особенности перенесших осложненные роды. Также причиной ВЖК в 40% случаев у доношенных детей является нарушение в свертывающей системе крови, среди которых преобладает ДВС-синдром, тромбоз синусов твердой мозговой оболочки, тромбоцитопения различного происхождения. В ряде исследований показано, что у 30% доношенных детей с ВЖК был обнаружен тромбоз вены Галена и крупных венозных синусов головного мозга, почти во всех случаях сочетавшийся с кровоизлиянием в таламус [10].
Патогенез ВЖК у доношенных детей в отличие от такового у недоношенных определяется локализацией изначального кровоизлияния и указывает на задние пучки сосудистого сплетения в области синуса бокового желудочка, как наиболее часто встречающееся место первоначального кровоизлияния при ВЖК. В меньшем числе случаев локализация изначальных кровоизлияний у новорожденных происходила в области субэпендимального зародышевого матрикса [11]. Ряд проведенных исследований показывает, что сосудистое сплетение в 35% случаев и таламус в 24% случаев являются самыми частыми уязвимыми к кровоизлияниям локализациями, причем ВЖК, происходящее из-за нарушения целостности сосудов в таламусе, обычно протекает более тяжело. Вместе с тем зона субэпендимального зародышевого матрикса, которую зачастую сложно отличить от кровоизлияния в хвостатом ядре, являлась причиной ВЖК лишь в 20% случаев. Следует иметь в виду, что даже при использовании магнитно-резонансной визуализации в 10% случаев установить начальное место кровоизлияния не представляется возможным [12].
Интересен тот факт, что отсроченная перевязка пуповины при рождении и поддержание срединного положения головы новорожденного способствуют предотвращению ВЖК вследствие увеличения объема циркулирующей крови с улучшением дренажа яремных вен и снижением венозного застоя [13].
Немалую роль в патогенезе ВЖК могут занимать и генетические факторы. Патогенные варианты гена, кодирующего эндотелиальную синтазу оксида азота (eNOS), связывают с повышенным риском ВЖК, через систему ауторегуляции мозгового кровотока у новорожденных. Варианты генов противовоспалительных интерлейкинов и факторов роста, таких как фактор некроза опухоли – альфа (ФНО-α), также часто связаны с ВЖК у новорожденных, а варианты фактора Лейдена или протромбина G20210A в ряде исследований признали прогностическими маркерами неонатальных ВЖК [14].
В ряде исследований показано, что внутриутробная гипоксия плода сама по себе способна вызывать каскад событий, приводящих к разрыву плотных эндотелиальных контактов, повышению проницаемости ГЭБ, активации микроглии с выходом забарьерных антигенов и запуском пролонгированного нейроиммунного конфликта с участием провоспалительных, ростовых и эндотелиальных медиаторов, таких как интерлейкин-1 бета, ФНО-α, интерлейкин 8, транскрипционный ядерный фактор (NF–kB), факторов роста (трансформирующий фактор роста бета (TGF-β), фактор роста эндотелия сосудов (VEGF)и оксида азота NO, NO-синтазы. Иммунное воспаление, возникающее в этих условиях, вовлекается в патогенез ВЖК, а мутации генов провоспалительных нейромедиаторов в ответ на гипоксически-ишемическое повреждение головного мозга способствуют утяжелению и ухудшению прогноза клинического течения заболевания. Важно помнить, что интерлейкин-6, являющийся цитокином, запускающим каскад ангиогенеза, путем повышения экспрессии и активности матриксных металлопротеиназ типа 3 и 6, увеличивает миграцию и пролиферацию эндотелиальных клеток мозга, способствуя уменьшению степени выраженности ВЖК. Снижение содержания глиофибриллярного кислого белка (GFAP) в синаптических нервных окончаниях астроцитов влияет на механическую прочность сосудов за счет уменьшения экспрессии фибронектина в базальной мембране и плотности перицитов, приводящих к изменению структурной стабильности ГЭБ. Важно помнить, что в этих условиях антенатальное введение глюкокортикоидов оказывает профилактическое действие в отношении ВЖК, за счет увеличения уровня GFAP и фибронектина. Кроме того, нужно отметить значимость полиморфизма метилентетрагидрофолатредуктазы (MTHFR 1298A > C) как возможного фактора риска ВЖК из-за повышенного уровня гомоцистеина в плазме [15].
Клинические проявления ВЖК. Известно, что сроки проявления неврологической симптоматики у доношенных детей при ВЖК индивидуальны и разнятся от случая к случаю. У детей с осложненным перинатальным анамнезом, как правило, симптомы проявляются с первых дней жизни, в то время как у детей без видимых этиологических факторов для ВЖК возникают значительно позже. Клинические проявления варьируют от минимальных изменений двигательной активности и мышечного тонуса вплоть до мышечной гипотонии и признаков внутричерепной гипертензии в виде нарастания общего беспокойства с нарушением ритма сна и бодрствования, расстройствами глазодвижения, нарушением зрачковых рефлексов, угнетения сознания вплоть до комы с приступами апноэ и судорогами фокального и мультифокального характера возникающими преимущественно в первые 48 ч жизни у 50–60% пациентов, симптомами внутричерепной гипертензии. Объективными критериями повышения внутричерепного давления (выше 140 мм вод. ст.) являются прогрессирующее увеличение размеров боковых желудочков (более 97 центиля) для данного гестационного возраста, напряжение большого родничка, расхождение швов, преимущественно сагиттального, увеличение окружности головы более чем на 2 мм в день с изменением конфигурации костей черепа, с преобладанием мозгового отдела над лицевым, усилением рисунка и полнокровия подкожных вен головы. Другими, более редкими симптомами являются лихорадка, психомоторное возбуждение и менингеальные знаки. У 83% доношенных новорожденных с исходным кровоизлиянием в таламусе в клинике отмечался центральный парез (в основном гемипарез), в то время у детей с ВЖК в других локализациях доля паретических нарушений составляла лишь 29%.
У 50% детей с ВЖК в дальнейшем формируется гидроцефалия, нуждающаяся в хирургической коррекции, в то время как 20% детей с аналогичными нарушениями приобретают желудочковую дилатацию, которая со временем перестает прогрессировать самостоятельно. Примерно половина всех доношенных детей с ВЖК полностью восстанавливаются к 2–3 неделям жизни, а состояние другой половины улучшается, но с сохранением неврологического дефицита различной степени тяжести [16].
Диагностика ВЖК у новорожденных. Основным способом выявления ВЖК являются различные методы нейровизуализации, позволяющие уточнить локализацию и объем церебрального поражения (табл. 2).
Таблица 2
Сравнительная оценка чувствительности различных методов нейровизуализации при ВЖК у доношенных новорожденных
|
Форма внутричерепного кровоизлияния |
Метод исследования |
Уровень достоверности |
|
Внутрижелудочковое кровоизлияние |
Нейросонография Мультиспиральная компьютерная томография (в первые 2–3 недели жизни) Магнитно-резонансная томография головного мозга (1,5 Т), Flair режим (с конца 2-х суток жизни) |
А А
А |
Источник: Федеральное руководство по детской неврологии: Гузева, Авакян, Артемьева [17]
Кровоизлияния в таламусе и близлежащих к нему областях лучше всего визуализируются с помощью магнитно-резонансной томографии (МРТ) головного мозга, но также могут быть обнаружены и при проведении рутинной нейросонограммы (НСГ). Посредством метода МРТ также возможно выявить распространение патологического процесса при ВЖК на паренхиму головного мозга, что достаточно сложно визуализировать с помощью ультразвуковых методик и спиральной компьютерной томографии. Кроме того, с помощью магнитно-резонансной ангиографии можно оценить состояние мозговых вен, поэтому ее рекомендуется проводить у всех детей без очевидной этиологии ВЖК [18].
НСГ является легкодоступным, портативным и по-прежнему наиболее доступным методом нейровизуализации в реальном времени у детей с подозрением на ВЖК различной степени тяжести. НСГ особенно важна в оценке желудочковой системы с расчетом различных индексов и коэффициентов (Эванса, Шлатенбрандта – Нюренбергера, Акимова – Комиссаренко, Шкоды) и перивентрикулярного белого вещества, что позволяет обнаружить кровоизлияние в герминативный матрикс, внутрижелудочковое кровотечение и перивентрикулярную лейкомаляцию. Неоспоримыми преимуществами НСГ являются безопасность, неинвазивность, отсутствие необходимости седации и лучевой нагрузки, экономическая доступность, с возможностью многократных исследований. НСГ рекомендуется проводить всем детям в периоде новорожденности при наличии неврологических симптомов и ухудшении состояния, позволяющим подозревать развитие ВЖК или его осложнений. НСГ-критериями ВЖК без вентрикулодилатации являются гиперэхогенные участки в желудочках головного мозга или перивентрикулярных зонах. При расширенном желудочке кровоизлияние может как визуализироваться в области тела, так и заполнять всю его полость, в наиболее тяжелых случаях распространяясь в III и IV желудочки [19].
При более тяжелых степенях ВЖК важно вести постоянный ультразвуковой мониторинг на предмет формирования постгеморрагической гидроцефалии, развивающейся через 2–6 недель после изначального кровоизлияния. Она формируется вследствие воспаления и обструкции субарахноидальных грануляций, что ведет к нарушению всасывания ЦСЖ и последующей дилатации желудочковой системы головного мозга [20].
Ультразвуковая транскраниальная допплерография сосудов головного мозга позволяет выявить признаки внутричерепной гипертензии в виде повышения индекса резистентности в передней мозговой артерии более 0,8, снижения скорости венозного кровотока в вене Галена и системе внутренних мозговых вен менее 5 см/с, с нерегулярным, прерывистым его характером [21].
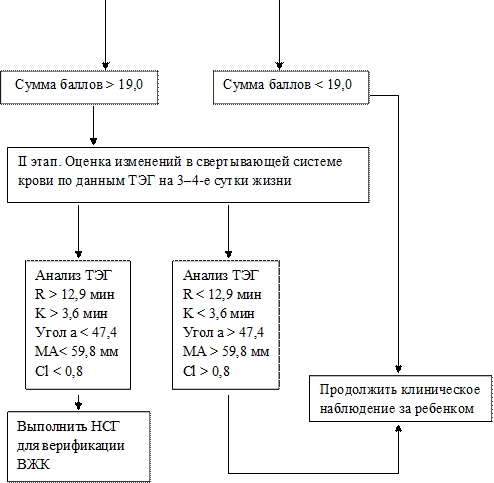
Разработаны различные алгоритмы для облегчения диагностики ВЖК (рисунок).
 |
|||
 |
|||
Алгоритм прогнозирования и диагностики ВЖК у доношенных новорожденных детей
Примечание: ТЭГ – тромбоэластограмма, R – время реакции, K – время коагуляции, MA – максимальная амплитуда кровяного сгустка, CI – индекс коагуляции.
Составлен авторами по результатам исследования.
Предложена балльная оценка перинатальных факторов риска в периоде новорожденности (табл. 3) [22].
Таблица 3
Факторы риска развития ВЖК у доношенного новорожденного ребенка
|
Критерии |
Баллы |
|
Кольпит у матери во время беременности |
5 |
|
Анемия у матери во время беременности |
5 |
|
Применение препаратов для родовозбуждения и родостимуляции |
5 |
|
PDW в ОАК матери накануне родов > 13,3% |
5 |
|
Мужской пол |
5 |
|
Масса тела при рождении > 3400 г |
5 |
|
MPV в ОАК новорожденного < 10,1 фл |
6 |
|
P-LCR в ОАК новорожденного < 25,5% |
4 |
|
PCT в ОАК новорожденного < 0,27 |
5 |
|
Значение СРБ в крови новорожденного > 6,0 мг/л |
5 |
Примечание: PDW – распределение форм тромбоцитов относительно объема крови, ОАК – общий анализ крови, MPV – средний объем тромбоцитов, P-LCR – процентное содержание крупных тромбоцитов в общем объеме тромбоцитов, PCT– тромбокрит, СРБ – С-реактивный белок. Составлена авторами на основе полученных данных в ходе исследования
Дифференциальный диагноз. Дифференциальная диагностика ВЖК у новорожденных включает в себя исключение других видов внутричерепных геморрагий, таких как эпидуральные, субдуральные, субарахноидальные и паренхиматозные кровоизлияния, а также наследственные геморрагические заболевания, связанные с дефицитом факторов свертывания. Кроме того, необходимо учитывать и другие состояния, которые могут имитировать ВЖК, например опухоли (включая эпендимомы, папилломы сосудистого сплетения), арахноидальные кисты, гнойное инфицирование желудочков на фоне внутриутробных инфекций и сепсиса, а также недавнее введение контраста с диагностической целью.
Терапия ВЖК у новорожденных. Консервативное лечение ВЖК может осуществляться специалистами различного профиля: реаниматологом, неонатологом, неврологом – с обеспечением поддерживающей терапии, направленной на коррекцию метаболических нарушений и поддержание гемодинамической стабильности организма ребенка. При появлении признаков прогрессирования вентрикулодилатации показана консультация нейрохирурга, с динамическим контролем неврологического статуса и размеров головы [23].
При дальнейшем прогрессировании вентрикуломегалии необходимо проведение манипуляций или шунтирующих операций с целью купирования внутричерепной гипертензии, обеспечивающих удаление избытка ЦСЖ из желудочков головного мозга и профилактику осложнений, как связанных с дисфункцией шунта, так и инфекционных. При этом длительное применение диуретических препаратов (ацетазоламид, фуросемид) в качестве метода лечения нецелесообразно [24].
Все хирургические вмешательства, которые выполняются при лечении гидроцефалии, делятся на две основные группы: операции с дренированием ликвора за пределы центральной нервной системы и внутреннее шунтирование с установлением соустья между разобщенными сегментами ликворной системы. Чаще всего прибегают к вентрикулоперитонеальному шунтированию, остальные являются резервными. К основным методам нейрохирургического вмешательства при прогрессировании внутричерепной гипертензии относятся: люмбальные и вентрикулярные пункции, наружный вентрикулярный дренаж, субгалеальное дренирование, подкожный вентрикулярный резервуар Омайя.
Основным методом постоянного купирования повышенного внутричерепного давления при постгеморрагической гидроцефалии является ликворошунтирующая операция с отводом ЦСЖ в различные пространства организма (брюшная и плевральная полости, верхняя полая вена) с дальнейшим послеоперационным наблюдением пациента в отделении реанимации или патологии новорожденных.
Одним из перспективных методов лечения ВЖК является хирургическое удаление сгустков крови из желудочков путем их отмывания с применением малоинвазивной нейроэндоскопической методики, внутрижелудочковый тромболизис и повторные люмбальные пункции. Однако ни один из методов не доказал свою эффективность в улучшении долгосрочного прогноза риска возникновения постгеморрагических осложнений у доношенных новорожденных [25].
Заключение
Современные исследования показывают, что исход ВЖК у доношенных новорожденных в большем числе случаев более неблагоприятный, чем у недоношенных. Несомненно, что в каждом конкретном случае исход напрямую зависит от комплекса нескольких факторов в которые, помимо локализации и объема изначального кровоизлияния, входит степень поражения паренхимы, степень увеличения размеров желудочков головного мозга, сроки установки и применение вентрикулоперитонеального шунта.
К профилактическим мероприятиям, направленным на снижение частоты и степени тяжести ВЖК в периоде новорожденности, могут быть отнесены щадящее родовспоможение и коррекция коагуляционного потенциала свертывающей системы крови с назначением специфической иммунотерапии как беременной женщине, так и новорожденному.
Дальнейшие исследования, направленные на совершенствование методов профилактики и подходов к терапии ВЖК в периоде новорожденности, несомненно, будут способствовать улучшению качества ведения пациентов, прогноза течения заболевания и снижению уровня инвалидизации.
Конфликт интересов
Библиографическая ссылка
Созаева Д.И., Чумаченко А.Г., Лукьянова Е.А., Кравченко Л.В., Селютина С.Н., Логинова И.Г. ВНУТРИЖЕЛУДОЧКОВЫЕ КРОВОИЗЛИЯНИЯ У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ ВОЗНИКНОВЕНИЯ, ДИАГНОСТИЧЕСКИЙ И ТЕРАПЕВТИЧЕСКИЙ ПОТЕНЦИАЛ // Современные проблемы науки и образования. 2025. № 6. ;URL: https://science-education.ru/ru/article/view?id=34442 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.34442



