Введение
Малоберцовая гемимелия (МГ) – это врожденное заболевание, характеризующееся частичным или полным отсутствием малоберцовой кости и спектром сопутствующих нарушений. МГ является наиболее распространенным врожденным дефицитом длинных трубчатых костей [1]. Данное врожденное заболевание проявляется многоуровневыми ортопедическими нарушениями, включая вальгусную деформацию и нестабильность коленного сустава, укорочение и деформацию бедренной и большеберцовой кости, гипоплазию и деформацию стопы и голеностопного сустава [1–3]. Важно отметить, что крестообразные связки при данном пороке развития могут быть гипопластичными или апластичными у 95 % больных с МГ, создавая при этом переднюю или заднюю нестабильность коленного сустава [4]. Ортопедические нарушения при МГ выражены уже в раннем возрасте и являются основной причиной задержки или потери функции ходьбы [5; 6].
МГ представляет собой сложную проблему детской ортопедии. При тяжелых формах МГ вопрос об этапном реконструктивном ортопедическом вмешательстве и удлинении больной конечности или ранней ампутации остается открытым [7–9].
Публикаций, посвященных компьютерному анализу походки у пациентов с МГ, в рецензируемых научных журналах из реферативных баз РИНЦ, Pubmed, а также в поисковой системе Google Scholar имеется только две, и обе – англоязычные [7; 10]. Изучение кинематических и кинетических параметров походки у детей с МГ позволит объективнее исследовать особенности их локомоции, определить стратегию планируемого лечения, а также использовать эти данные как один из критериев результата проведенного лечения.
Цель исследования – представить особенности кинематики и кинетики у ребенка с многоуровневыми ортопедическими нарушениями на фоне тяжелой ВМГ по сравнению с данными, полученными при обследовании сверстников без ортопедической патологии.
Материал и методы исследования
Ребенку А., 7 лет с тяжелой врожденной левосторонней МГ (аплазия малоберцовой кости II тип по Achterman – Kalamchi / 2 тип по Аранович / 3C тип по Paley) в стационарных условиях проведен компьютерный анализ параметров ходьбы в лаборатории анализа движений Центра Илизарова (Ilizarov Gait Analysis Laboratory). При обследовании данный ребенок ходил самостоятельно, босиком, на 7-метровой дорожке с привычной для него скоростью.
Оценка параметров локомоции пациента была проведена в предоперационном периоде, а также в отдаленный период через 1 год после снятия аппарата Илизарова с больной конечности.
Следует отметить, что пациент в анамнезе получал лишь консервативное лечение по месту жительства и использовал ортопедическую обувь с подбивкой на имеющуюся величину укорочения. Ребенок поступил с жалобами на деформацию, укорочение левой нижней конечности и деформацию левой стопы, что вызывало у него значительное ограничение передвижения (4 уровень по шкале Gillette [11]). Объективно у данного пациента определялся перекос таза влево, укорочение левой нижней конечности на 8 см за счет бедренной и большеберцовой костей равномерно, вальгусно-антекурвационная деформация диафиза большеберцовой кости, вальгусная деформация щели голеностопного сустава с гипоплазией и эквинусной деформацией левой стопы (рис. 1, А).
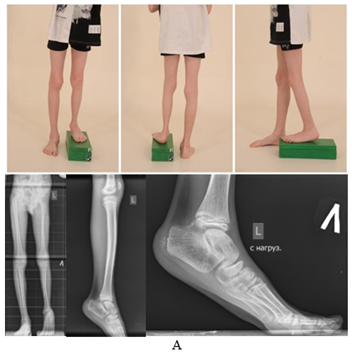
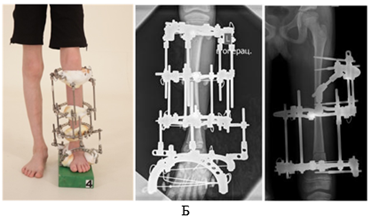
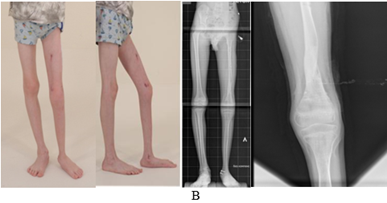
Рис. 1. Фото и рентгенограммы пациента до (А), в процессе (Б) и после реконструктивного ортопедического лечения (В).
Примечание: составлен авторами на основе полученных данных в ходе исследования
Для передвижения в домашних условиях пациент использовал подбивку под обувь на левой стопе.
Данный пациент получал реконструктивное ортопедическое лечение поочередно в два этапа (1 этап – голень и стопа, 2 этап – бедро) с целью коррекции деформации и удлинения больной конечности с использованием метода Илизарова и метода управляемого роста (дистальный отдел большеберцовой кости), включая резекцию фиброзно-хрящевого рудимента малоберцовой кости, удлинения сухожилий малоберцовых мышц, ахиллотомию и тенодез задней большеберцовой мышцы левой голени (рис. 1, Б). Удлинение левой нижней конечности выполнено на 8 см, индекс остеосинтеза составил 37,4 дня/см. Осложнений, таких как воспаление мягких тканей в области спиц, контрактур смежных суставов, перелома зоны регенерата, у данного больного не было. На контрольном осмотре через 1 год после лечения пациент и его семья были довольны результатом лечения. Ребенок передвигался самостоятельно, клинически движения в тазобедренном и коленном суставах были в полном объеме, движения в левом голеностопном суставе отмечались с амплитудой 30º, вальгусная девиация левой стопы уменьшилась (продолжался временный дистальный медиальный гемиэпифизиодез большеберцовой кости 8-образной пластинкой для коррекции положения щели голеностопного сустава в процессе роста ребенка (рис. 1, В)). Однако ввиду прогрессирования заболевания определялась разница в длине нижних конечностей 2 см, которую ребенок компенсировал подбивкой под обувь (рис. 1, В). Уровень двигательной активности пациента через 1 год после лечения оценен по шкале Gillette 8-м уровнем.
Сравнительные данные были получены при обследовании восьми сверстников без ортопедической патологии.
Кинематические данные регистрировали оптическими камерами Qualisys 7+ (8 камер компании Qualisys) с технологией видеозахвата пассивных маркеров, синхронизированными с шестью динамометрическими платформами KISTLER (Швейцария). При установке маркеров использовали модель IOR. Анализ кинематики и кинетики проводили в программах QTM (Qualisys) и Visual3D (C-Motion) с автоматизированным расчетом значений [12]. Рассчитывали показатели: суммарную общую пиковую мощность – как сумму абсолютных величин генерации и релаксации; значения полезной пиковой мощности – как разность абсолютных величин генерации и релаксации на графиках кинетики. Общую механическую эффективность работы мышц рассчитывали как отношение положительной (полезной) пиковой мощности к общей [13]. Выходная форма заключения параметров кинематики и кинетики была представлена в цифровом отображении с автоматическим расчетом (M±σ) значений как усреднение результатов 7–10 шагов. Рассчитывали коэффициент асимметрии (КА) между правой и левой нижними конечностями по формуле
КА = |(А-Б)|/(А+Б)*100 %,
где А и Б – значения правой и левой нижней конечностей. Количественные характеристики параметров кинематики и кинетики представлены в таблице в виде M±σ. Полученные результаты сравнивали с данными возрастной нормы с учетом скорости ходьбы [13; 14; 15, с. 127–132].
Вычисляли суммарный активационный индекс (AI) – отношение суммарных максимальных значений амплитуды ЭМГ (ΣA) с m. biceps femoris, m. rectus femoris, m. gastrocnemius, m. tibialis anterior к суммарной пиковой мощности работы суставных мышц (ΣA) (2), показывающий в первом приближении «биоэлектрическую стоимость» локомоторной работы мышц нижней конечности, то есть количество ДЕ, активируемых для поддержания данного уровня усилия при ходьбе AI=ΣA/ΣW (2).
Для статистической обработки данных применяли программу AtteStat 12.0.5. [16, с. 104–105] Для сравнения результатов использовали непараметрическую статистику с принятием уровня значимости р ≤ 0,05. Статистическую значимость различий определяли с использованием непарного критерия Вилкоксона.
На проведение исследований получено разрешение комитета по этике НМИЦ ТО имени академика Г.А. Илизарова. Исследования проводили в соответствии с этическими стандартами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками 2000 г., «Правилами клинической практики в Российской Федерации», утвержденными Приказом Минздрава РФ от 19.06.2003 № 266.
Родители детей, участвовавших в исследовании, присутствовали при его проведении, подтверждали информированное согласие на его проведение и публикацию результатов исследований без идентификации личности.
Результаты исследования и их обсуждение
В табл. 1 указаны пространственно-временные параметры походки.
Таблица 1
Пространственно-временные показатели походки до и через 1 год после реконструктивного ортопедического лечения левой нижней конечности (M±σ)
|
Временные параметры |
ДО удлинения |
Через 1 год после удлинения |
Норма= |
||
|
Параметр |
Справа |
Слева |
Справа |
Слева |
|
|
Длительность опорного периода, % |
64,2 % ± 2,5 % |
58,0 % ± 2,8 % |
67,6 % ± 3,2 % |
59,5 % ± 4,7 % |
61,4 ÷ 62,3 |
|
Коэффициент асимметрии, % |
5,07 % |
6,37 % |
< 1,0 % |
||
|
Длительность неопорного периода, % |
35,8 % ± 1,7 % |
42,0 % ± 3,9 % |
32,4 % ± 3,4 % |
40,5 % ± 4,4 % |
37,7 ÷ 38,5 |
|
Коэффициент асимметрии, % |
7,9 % |
13,1 % |
< 1,0 % |
||
|
Скорость ходьбы, м/с |
1,02 |
0,98 |
|
||
|
Примечание: значения нормы при скорости ходьбы 0,71÷1,2 м/с. Примечание: составлена авторами на основе полученных данных в ходе исследования |
|||||
У обследуемого ребенка до операции была снижена опороспособность пораженной конечности с увеличением асимметрии длительности опорного (коэффициент асимметрии КА=5,0 %) и неопорного (КА= 7,9 %) периодов цикла шага. Через 1 год после удлинения больной конечности сохранялась сниженной ее опороспособность с увеличением коэффициента асимметрии. Параметры кинематики движений представлены в табл. 2.
Таблица 2
Параметры кинематики до и через 1 год после реконструктивного ортопедического лечения (M±σ)
|
Кинематика Параметр |
До удлинения |
Через 1 год после удлинения |
Норма |
||
|
Справа |
Слева |
Справа |
Слева |
||
|
Амплитуда тазобедренного сустава, град. |
44±1,8 |
42,2±2,3 |
49±2,3* |
35,3±2,3* |
> 40,0 ° |
|
Коэффициент асимметрии |
2,0 % |
16,2 % |
< 1,0 % |
||
|
Амплитуда коленного сустава, град. |
52,9±2,4 |
42,8±2,4** |
51,1±3,8 |
38,8±2,4 |
>50,0° |
|
Коэффициент асимметрии |
10,5 % |
20,5 % |
< 1,0 % |
||
|
Амплитуда голеностопного сустава, град. |
25,6±2,6 |
24,9±2,65 |
24,8±2,0 |
23,3±2,8 |
> 30,0° |
|
Коэффициент асимметрии |
1,3 % |
3,1 % |
<1,0 % |
||
|
Обобщенный индекс походки (GPS) |
7.8 |
12.7 |
9.0 |
9.6 |
8,0 ÷ 9,5 |
|
Коэффициент асимметрии |
23,9 % |
3,2 % |
<10,0 % |
||
|
Примечание: * – P < 0,05 между значениями «до» и «после лечения»; ** – P < 0,05 между значениями «слева» и «справа». Примечание: составлена авторами на основе полученных данных в ходе исследования |
|||||
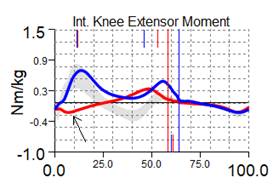
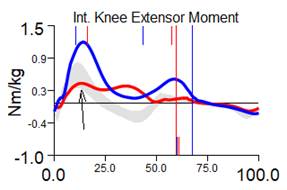
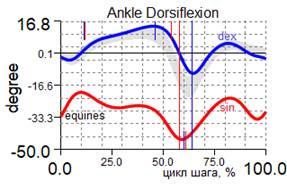
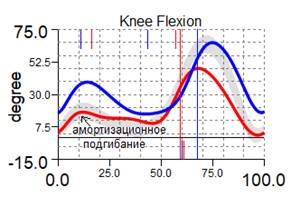
По данным компьютерного анализа походки отмечались следующие изменения параметров кинематики движений: при разной длине нижних конечностей отмечаем фронтальный наклон таза в сторону короткой конечности (влево); укорочение компенсировалось эквинусной установкой стопы до 32,7°; уменьшение амплитуды движения в коленном и тазобедренном суставах, отсутствие амортизационного подгибания в коленном суставе (жесткость коленного сустава) – компенсаторные механизмы поддержания опороспособности левой конечности (рис. 2, табл. 2).
|
24.01.2024 До лечения |
27.01.2025 Контроль через 1 год |
|
Голеностопный сустав |
|
|
Установка стопы в начале опорного периода справа – -1,8°, слева – -32,7° (подошвенная флексия) Амплитуда тыльного сгибания справа – 18,3°, слева – 12,7° (норма более 10°) Амплитуда подошвенного сгибания: справа – 25,6°, слева – 24,9° Длительность фазы переката через стопу: справа 43 %, слева 10 % |
Установка стопы в начале опорного периода справа – 0,6°, слева – -5,7° (положительная динамика) Амплитуда тыльного сгибания справа – 20,5°, слева – 23,3° (положительная динамика) Амплитуда подошвенного сгибания: справа – 24,8°, слева – 11,9° Длительность фазы переката через стопу: справа 51 %, слева 46 % (положительная динамика) |
|
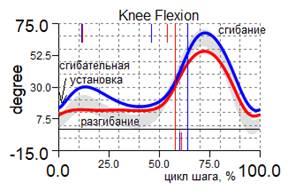
Компенсаторно справа сгибательная установка коленного сустава 17,6º Слева отсутствует амортизационное подгибание коленного сустава Слева ограничена амплитуда разгибания коленного сустава до 1,8º |
Компенсаторно справа сгибательная установка коленного сустава 20,4º Слева регистрируется амортизационное подгибание коленного сустава Увеличена амплитуда разгибания коленного сустава до 8,4º (положительная динамика) |
|
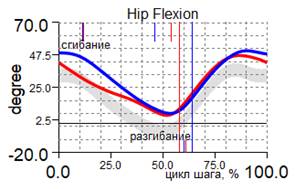
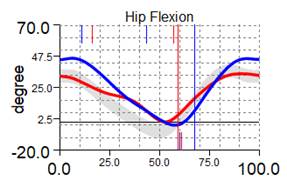
Компенсаторно справа сгибательная установка т/б сустава 49,1º |
Компенсаторно справа сгибательная установка т/б сустава 45,4º |
|
Перекос таза во фронтальной плоскости до 8,0º (слева вниз) |
|
Рис. 2. Графики кинематики пациента А., 7 лет, до и через 1 год после удлинения левой нижней конечности на 8 см с временной фиксацией голеностопного сустава: кривая синяя – правая нижняя конечность; красная – левая нижняя конечность; серая – условная норма.
Примечание: составлен авторами на основе полученных данных в ходе исследования
Амплитуда движения в голеностопном суставе осуществлялась преимущественно за счет подошвенного сгибания, при этом длительность фазы переката через стопу была резко ограничена (10 % от длительности цикла шага). Для сохранения устойчивости при ходьбе справа регистрируем компенсаторную сгибательную позицию коленного и тазобедренного суставов.
Через 1 год после удлинения костного и мягкотканного компонентов левой нижней конечности, коррекции эквинусной деформации левой стопы ее подошвенное положение уменьшилось до 5,7°, увеличилась длительность переката через стопу до 46 % длительности цикла шага, но частично компенсаторные механизмы поддержания устойчивости конечности сохраняются (уменьшение амплитуды движения в коленном и тазобедренном суставах), уменьшается жесткость коленного сустава, регистрируется его амортизационное подгибание (рис. 2). За счет «правила оптимума походки» обобщенный индекс походки (GPS) был приближен к норме, и его асимметрия между правой и левой нижними конечностями уменьшилась с 23,9 % (до удлинения) до 3,2 %.
По данным кинетики ребенка с МГ до оперативного лечения на левой (пораженной) конечности был снижен относительный момент силы всех групп мышц; максимально выражена асимметрия кинетики мышц разгибателей голени – 32,7 %, подошвенных сгибателей стопы – 19,7 %, суммарная асимметрия относительного момента силы суставных мышц нижней конечности составляет 14,6 % S < D (табл. 3).
Таблица 3
Параметры кинетики (N*m/kg) до и через 1 год после реконструктивного ортопедического лечения (M±σ)
|
Кинетика |
До |
Через 1 год после лечения |
Норма |
||
|
Параметр N*m/kg |
Справа |
Слева |
Справа |
Слева |
|
|
Тазобедренный сустав, мышцы |
|||||
|
Разгибатели бедра |
0,72 ± 0,28 |
0,60 ± 0,30 |
0,72 ± 0,22 |
0,68 ± 0,19 |
0,5 ÷ 0,8 |
|
Сгибатели бедра |
-0,74 ± 0,18 |
-0,56 ± 0,20 |
-1,02 ± 0,20 |
-0,47 ± 0,15 |
-0,6 ÷ -0,4 |
|
Отводящие бедро |
0,66 ± 0,10 |
0,51 ± 0,17↓ |
0,66 ± 0,09 |
0,63 ± 0,24 |
0,8 ÷ 1,0 |
|
Приводящие бедро |
-0,03 ± 0,08 |
-0,07 ± 0,12 |
-0,01 ± 0,06 |
-0,12 ± 0,16 |
-0,20 ÷ -0,06 |
|
Коленный сустав, мышцы |
|||||
|
Разгибатели голени |
0,71 ± 0,18 |
0,36 ± 0,13 |
1,20 ± 0,14 |
0,46 ± 0,16 |
0,3 ÷ 0,6 |
|
Сгибатели голени |
-0,01 ± 0,07 |
-0,23 ± 0,22 |
0,03 ± 0,09 |
-0,05 ± 0,05 |
-0,24 ÷ -0,02 |
|
Голеностопный сустав, мышцы |
|||||
|
Подошвенные сгибатели |
0,91 ± 0,07 |
0,61 ± 0,13↓ |
1,25 ± 0,11 |
0,46 ± 0,08↓ |
1,2 ÷ 1,5 |
|
Тыльные сгибатели |
-0,17 ± 0,054 |
-0,005 ± 0,004 |
-0,24 ± 0,061 |
-0,14 ± 0,081 |
-0,17 ÷ -0,06 |
|
Примечание: значения нормы при скорости ходьбы 0,71÷1,2 м/с; ↓ – значение ниже «нормы». Примечание: составлена авторами на основе полученных данных в ходе исследования |
|||||
После удлинения костного и мягкотканного компонентов левой нижней конечности, коррекции эквинусной деформации левой стопы уменьшается амплитуда подошвенного сгибания в 2 раза и соответственно относительный момент силы подошвенных сгибателей на 32 %, сохраняется амплитуда тыльного сгибания стопы при увеличении кинетики тыльных сгибателей в 28 раз. Увеличивается асимметрия силы мышц разгибателей голени до 44,5 %, подошвенных сгибателей до 46,2 %. Суммарный относительный момент силы на левой нижней конечности не меняется (+ 2,0 %), но компенсаторно увеличивается суммарный относительный момент силы на правой конечности на 29,8 % (табл. 3).
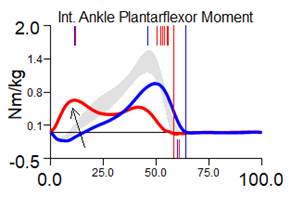
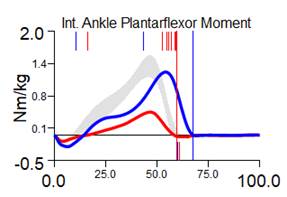
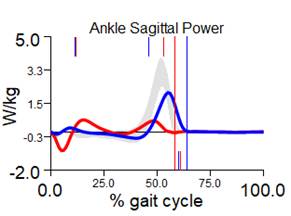
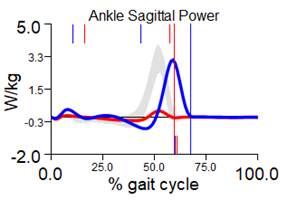
В данном клиническом наблюдении до оперативного лечения на левой (пораженной) нижней конечности была снижена пиковая мощность работы мышц коленного сустава на 60 %, голеностопного сустава – на 37 %, суммарная – на 35 % относительно значений интактной конечности. Суммарная полезная пиковая мощность имела отрицательные значения, эффективность работы суставов менее 50,0 %, то есть преобладало формирование рефлексов торможения в коленном суставе и патологические состояния тканей [17]. На больной конечности был увеличен в 2,6 раза активационный индекс опорного толчка, в 2 раза – суммарный активационный индекс. «Биоэлектрическая стоимость» работы врожденно измененных мышц нижней конечности была выше, то есть количество двигательных единиц, активируемых для поддержания данного уровня усилия, необходимо больше (рис. 3).
|
Слева при отсутствии разгибания голени регистрируем вектор момента силы сгибателей голени в начале опорного периода цикла шага (компенсаторная реакция) |
Слева регистрируется вектор момента силы разгибателей голени в начале опорного периода цикла шага |
|
Слева компенсаторное увеличение момента силы подошвенного сгибателя при преждевременном формировании контакта с передней частью стопы |
Слева отсутствует увеличение момента силы подошвенного сгибателя |
|
Опорный толчок (W/kg) слева 1,75, справа 2,58. Асимметрия 19,2 % S < D |
Опорный толчок (W/kg) слева 0,64, справа 4,27. Асимметрия 73,9 % S < D |
Рис. 3. Графики кинетики пациента А., 7 лет до и через 1 год после удлинения левой нижней конечности на 8 см с временной фиксацией голеностопного сустава: кривая cиняя – правая нижняя конечность; красная – левая нижняя конечность; серая – условная норма. Примечание: составлен авторами на основе полученных данных в ходе исследования
Таблица 4
Показатели мощности работы суставов (W/kg) до и через 1 год после реконструктивного ортопедического лечения (M±σ)
|
Параметр |
До |
Через 1 год после лечения |
Норма |
||
|
Справа |
Слева |
Справа |
Слева |
||
|
Пиковая мощность работы мышц т/б сустава, W/kg |
1,72 ± 0,36 |
1,77 ± 0,45 |
2,51 ± 0,23 |
1,63 ± 0,23** |
1,1 ÷ 1,9 |
|
Пиковая мощность работы мышц кол. сустава, W/kg |
3,04 ± 0,45 |
1,26 ±0,19** |
4,24 ± 0,41↑ |
1,53 ± 0,15** |
1,0 ÷ 1,8 |
|
Опорный толчок, W/kg |
2,58 ± 0,23 |
1,75 ± 0,21**↓ |
4,27 ±0,48*↑ |
0,64 ±0,23*↓ |
2,5 ÷ 3,6 |
|
Активационный индекс опорного толчка, отн. ед. |
125 |
326 |
169 |
1234 |
|
|
Суммарная пиковая мощность работы мышц, W/kg |
7,34 |
4,78 |
11,02↑ |
3.79↓ |
4,9 ÷ 7,3 |
|
Коэффициент асимметрии суммарной мощности, % |
21,1 % |
48,8 % |
|
||
|
Суммарный активационный индекс, отн. ед. |
101,0 |
204,0 |
119,0 |
319,0 |
|
|
Суммарная полезная пиковая мощность, W/kg |
0,80 |
-0,59 |
2,11 |
-0.43 |
1,12÷1,98 |
|
Эффективность работы мышц, % |
55,4↓ |
43,84↓ |
59,6 |
44.37↓ |
59,4÷65,8 |
|
Коэффициент асимметрии эффективности работы, % |
11,6 % |
14,6 % |
|
||
|
Примечание: значения нормы при скорости ходьбы 0,71÷1,2 м/с: * – P < 0,05 между значениями «до» и «после лечения»; ** – P < 0,05 между значениями «слева» и «справа»; ↓ ↑– значение ниже/выше «нормы». Примечание: составлена авторами на основе полученных данных в ходе исследования |
|||||
После оперативного удлинения больной конечности и коррекции эквинусной деформации стопы была снижена мощность опорного толчка на 70 % и суммарная пиковая мощность работы суставных мышц на 20 %, суммарная полезная пиковая мощность и эффективность работы суставов не поменялась. Определялось увеличение «биоэлектрической стоимости» работы мышц: опорного толчка в 3,7 раза, суммарное увеличение – в 1,5 раза (рис. 3).
Тяжелая МГ всегда проявляется выраженными многоуровневыми ортопедическими нарушениями, которые прогрессируют и влияют на изменения двигательного режима в процессе роста ребенка [2]. Анализ походки пациентов с МГ используется для объективной оценки их функционального состояния, вызванного разницей в длине конечностей и многоуровневыми деформациями, а также для оценки эффективности хирургических вмешательств, таких как реконструктивное ортопедическое лечение или ампутация [7].
В локомоторном паттерне данного пациента определялись следующие отклонения:
- трансформация временной структуры ходьбы: была выражена асимметрия периодов цикла шага – на пораженной конечности уменьшение длительности опорного периода, увеличение неопорного периода в цикле шага;
- нарушение кинематических параметров походки, которое проявлялось на больной конечности в уменьшении амплитуды движений в коленном суставе до 10,0 %, эквинуса в голеностопном суставе до 32,7° в момент контакта стопы с опорной поверхностью, отсутствие амортизационного сгибания в коленном суставе и элемента разгибания в коленном суставе; на интактной конечности отмечались: компенсаторная сгибательная позиция в коленном и тазобедренном суставах, наклон таза во фронтальной плоскости до 8,0°;
- нарушения кинетических параметров походки: на пораженной конечности отмечалось снижение опорной и толчковой функций, уменьшение величины моментов мышечных сил и мощности работы суставных мышц;
- увеличение «биоэлектрической стоимости» работы мышц больной конечности, с увеличением количества двигательных единиц, активируемых для поддержания опорного толчка мышц голени в 2,6 раза относительно уровня здоровой конечности.
Полученные данные согласуются с опубликованными. Так, по данным Birch J.G., параметры анализа походки у детей с МГ значительно отличаются от аналогичных у здоровых сверстников [7]: наблюдалось небольшое сгибание в коленном суставе во время средней фазы опоры, значительное уменьшение диапазона движений в голеностопном суставе по сравнению с нормой, значительное уменьшение пикового момента и пиковой мощности голеностопного сустава. По данным E.J. Morris, дети с МГ имели сниженные результаты по всем показателям физической работоспособности (в среднем на 2,1σ, p< 0,01), чем их здоровые сверстники [18].
S. Thomas с соавт. [10], которые провели анализ походки восьми взрослых пациентов с МГ, получавших реконструктивное ортопедическое лечение в детском возрасте, описывают следующие изменения кинематики движений: снижение сагиттальной подвижности и вальгусное положение коленного сустава, передний наклон и перекос таза с неполным разгибанием в тазобедренном суставе и уменьшением амплитуды отведения бедра. Кинетический анализ, по данным этих же авторов, показал снижение пикового момента подошвенной флексии стопы со снижением силы толчка и момент приведения бедра в конце фазы опоры. Выявленные параметры походки сопоставимы с контрольными данными пациентов, которые получали ранее ампутацию голени и стопы [10].
Выполнение раннего реконструктивного ортопедического лечения на голени и стопе у детей с МГ в возрасте 1–3 лет с последующим этапным удлинением больной конечности позволяет значительно улучшить анатомо-функциональное состояние и походку данных пациентов [2; 5]. Учитывая, что характерный вид основного профиля походки начинает проявляться у детей к 4–5 годам, что связано с формированием активности центральных и спинномозговых генераторов, индуцирующих самоорганизацию двигательных стереотипов [19], по мнению авторов, выявленные в локомоторной кинематике отклонения являются следствием выраженных врожденных многоуровневых ортопедических нарушений, включая укорочение конечности, гипоплазию связочного аппарата коленного сустава, дисплазию голеностопного сустава и деформацию стопы, особенно у детей, которые не получали раннего реконструктивного ортопедического лечения.
По данным некоторых авторов, период для полноценной оценки функционального состояния пациента с МГ после реконструктивного ортопедического лечения должен быть не менее двух лет [7; 20]. По мнению авторов, опираясь на полученные данные компьютерного анализа походки представленного пациента, для максимального улучшения функционального состояния больной конечности и пациента в целом одного года недостаточно. По данным кинематики через 1 год после оперативного ортопедического лечения на больной конечности сохранялась амплитуда движения в голеностопном суставе за счет тыльной флексии, регистрировалось амортизационное подгибание коленного сустава и увеличивалась амплитуда разгибания в коленном суставе. Однако сохранялся измененный стереотип походки с компенсаторной сгибательной позицией в коленном и тазобедренном суставах в начале опорного периода цикла шага интактной конечности, перекос таза во фронтальной плоскости с наклоном в больную сторону. Суммарный относительный момент силы мышц на левой конечности не менялся после лечения (+2,0 %), но компенсаторно увеличился суммарный относительный момент силы на правой конечности на 29,8 %, что приводит к увеличению асимметрии силы мышц разгибателей голени до 44,5 % и подошвенных сгибателей до 46,2 % (S < D). После оперативного лечения была снижена мощность опорного толчка на 70 % и суммарная пиковая мощность работы суставных мышц на 20 %. В литературе ограничения движения в голеностопном суставе и уменьшение показателей кинетики связывают с исходной дисплазией голеностопного сустава, а не с хирургическим вмешательством или удлинением [1]. Суммарная полезная пиковая мощность и эффективность работы суставов не меняется. За счет «правила оптимума походки» обобщенный индекс походки (GPS) после лечения приближался к норме, и его асимметрия между правой и левой нижними конечностями уменьшилась с 23,9 % (до лечения) до 3,2 %. Увеличение суммарной «биоэлектрической стоимости» локомоторной работы мышц в 1,5 раза после оперативного лечения указывает на сохранность двигательных единиц в мышцах и, следовательно, реабилитационный потенциал.
Учитывая, что успешным удлинение конечности у пациентов с МГ можно считать, если индекс заживления (остеосинтеза) был менее 50 дней/см без перелома в зоне регенерата [21; 22], то результат удлинения нижней конечности в представленном случае можно считать успешным.
Также подчеркнем, что для получения данных о времени полноценного восстановления/улучшения мышц у больных с тяжелой формой МГ требуется проведение большего числа аналитических исследований по данной теме.
Заключение
Изменения локомоторной кинетики и кинематики у ребенка с МГ обусловлены ранним и агрессивным проявлением данного врожденного заболевания, а именно величиной укорочения конечности, нарушением опоры стопы и изменением биомеханической оси всей конечности. По мнению авторов, одного года после реконструктивного ортопедического лечения пациентов c МГ недостаточно для максимального восстановления мышц конечности, что подтверждает вывод о необходимости комплексной и длительной реабилитации больных с врожденными аномалиями развития. В качестве ориентира реабилитационного потенциала детей с МГ можно использовать расчетный показатель «биоэлектрической стоимости» локомоторной работы мышц.
Конфликт интересов
Благодарности
Финансирование
Библиографическая ссылка
Имомов Ш.А., Долганова Т.И., Леончук С.С., Попков Д.А. ЛОКОМОТОРНЫЙ ПАТТЕРН У РЕБЕНКА С ВРОЖДЕННОЙ МАЛОБЕРЦОВОЙ ГЕМИМЕЛИЕЙ ТЯЖЕЛОЙ СТЕПЕНИ // Современные проблемы науки и образования. 2025. № 6. ;URL: https://science-education.ru/ru/article/view?id=34335 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.34335




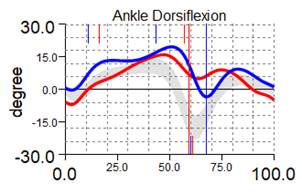
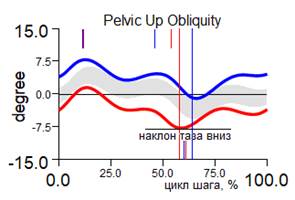
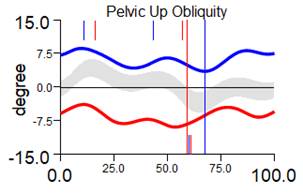 Перекос таза во фронтальной плоскости до 9,3º (слева вниз)
Перекос таза во фронтальной плоскости до 9,3º (слева вниз)