Введение
В повседневной практике врача-педиатра первичного звена достаточно часто встречаются дети с различными сосудистыми врожденными заболеваниями, мальформациями и опухолями. В условиях дефицита времени на диагностику и при недостаточном уровне осведомленности о сосудистых новообразованиях среди врачей первичного звена частыми явлениями становятся неверные диагностика и маршрутизация пациентов. В итоге под сосудистыми родимыми пятнами понимают весьма разнородную группу заболеваний [1].
Встречаемость сосудистых поражений кожи варьирует в широком диапазоне – от 0,3 до 10% [2]. В последние годы осведомленность медицинского сообщества и населения в отношении сосудистых заболеваний у детей возросла, но сохраняются отдельные проблемы, во многом проистекающие из отсутствия единого взгляда на клиническое ведение пациентов [3, с. 20–29].
В лечении хирургических заболеваний сосудистого характера прорывами стали появление лазерных технологий, позволяющих устранять патологические сосуды, и внедрение в терапию бета-адреноблокаторов, вызывающих регрессию младенческих гемангиом – наиболее часто встречающегося сосудистого заболевания младенческого возраста [2, 4].
Цель исследования - анализ источников литературы и изложение особенностей ведения пациентов с сосудистыми заболеваниями в медицинских учреждениях первичного звена.
Материалы и методы исследования
В ходе исследования проанализированы статьи в информационно-поисковых и электронных библиотечных базах данных PubMed, eLIBRARY, Google Scholar, специализированная учебная литература за последние 10 лет согласно современным принципам и порядку проведения систематических обзоров [5]. Проанализировано 62 источника, 26 были включены в список литературы.
Результаты исследования и их обсуждение
В число заболеваний, которые условно можно объединить в неоднородную группу «сосудистых родимых пятен», входят капиллярные ангиодисплазии, гемангиомы (инфантильные и врожденные), врожденная мраморная кожа, венозные мальформации, «пламенеющие» невусы, а также ряд более редко встречающихся заболеваний [6, с. 143–145; 7, с. 281–322]. Объединение столь разных по анатомии и течению патологического процесса заболеваний в одной публикации позволит повысить осведомленность среди врачей – участковых педиатров и врачей, не являющихся специалистами в области детской хирургии.
При появлении симптома в виде возникшего на коже пятна ребенок может попасть в поле зрения неонатолога родильного дома, затем участкового педиатра; кроме того, заболевания могут быть выявлены во время планового осмотра ребенка в возрасте 1 месяца или 3 месяцев и по активному обращению обеспокоенных родителей. Тактика ведения пациента, равно как и долженствующая тактика врача-педиатра, существенно отличается в зависимости от нозологической формы. Ниже представлены основные заболевания в порядке убывания встречаемости.
Гемангиома младенческая (инфантильная). Наиболее часто встречающееся сосудистое образование у детей младенческого возраста [8]. Заболевание свойственно детям раннего возраста, его определяют как новообразование в виде красного пятна с наличием или отсутствием подкожного компонента и/или возвышающейся дефигурации кожи. Как правило, при типичной клинической картине диагноз очевиден на этапе осмотра, однако другие сосудистые новообразования могут быть ошибочно диагностированы как гемангиома в результате избирательной осведомленности врачей-педиатров в реже встречающихся нозологиях, описанных ниже. Особенность «жизненного цикла» гемангиом заключается в наличии фаз пролиферации, плато и инволюции с высокой индивидуальностью поведения [9]. При наличии младенческой гемангиомы с признаками прогрессирования, равно как и при специфических локализациях элементов гемангиом (лицо, кисти и стопы, промежность и половые органы) (рис. 1а, 1б), требуется направление ребенка к профильному специалисту с целью верификации диагноза и выработки лечебной тактики [10, 11]. В современном арсенале лечебных средств имеют место как средства медикаментозного лечения (пропранолол), так и хирургическое и лазерное удаление [12, 13].
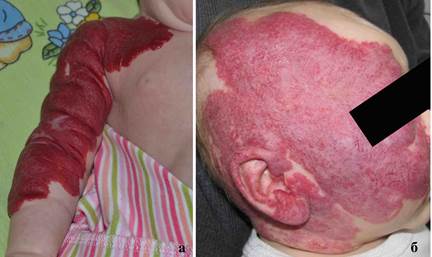
Рис. 1а. Фотография младенческой гемангиомы, занимающей область средней и верхней трети предплечья, плеча правой верхней конечности, правого надплечья и частично передней поверхности правой половины грудной клетки. 1б. Фотография младенческой гемангиомы правой половины головы и частично шеи. Из архива авторов
Невус Унна. Это весьма распространенное заболевание ранее именовали «поцелуй ангела», «укус аиста», «лососевое пятно», «невус Унна» (рис. 2). Согласно классификации Международного общества по изучению сосудистых аномалий ISSVA (International society for the study of vascular anomalies) 2018 года пересмотра, эти пятна относят к простым невусам / лососевым пятнам. Красного цвета пятно различной степени выраженности в области лба, лица, затылочной области можно обнаружить почти у 50% новорожденных детей [14]. Оптимальной тактикой считается выжидательная с возможным эстетически обусловленным лазерным удалением элементов пятна в более старшем возрасте. Медикаментозное лечение неприменимо. Самопроизвольное исчезновение пламенеющих невусов вполне вероятно, что и позволяет применять тактику наблюдения. Именно это заболевание чаще других ошибочно именуют гемангиомой, нередко для идентификации требуется консультация специалиста – детского хирурга. В отличие от гемангиом, при пламенеющих невусах не отмечается факта пролиферации и наличия «плюс-ткани», поверхность кожи над образованием не возвышается [15].
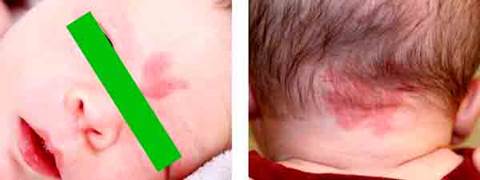
Рис. 2 Фотография простого невуса / лососевого пятна в области лба (левая половина рисунка) и затылка (правая половина рисунка). Из архива авторов
Капиллярная ангиодисплазия (мальформация). К другим терминам заболевания относят «винное пятно», «пламенеющий», или «огненный», невус. Капиллярная ангиодисплазия формируется в эмбриональном периоде, клиническая картина возникает с рождения; представляет собой пятно на коже разной интенсивности красного цвета (рис. 3). Расположение может быть различным, равно как и форма, площадь и интенсивность окраски пятна. При истинном виде капиллярных ангиодисплазий самопроизвольная регрессия или прогрессирование происходят редко, почти никогда. Медикаментозная регрессия, в отличие от гемангиом, невозможна. Удаление с эстетической целью производится путем лазерного фототермолиза / коагуляции [16]. Наиболее часто специалистами первичного звена капиллярная ангиодисплазия также ошибочно именуется гемангиомами. Часто капиллярные ангиодисплазии являются составной частью сложных синдромов, таких как РНАСЕ синдром (в сочетании с пороками сердца, аномалиями мозговых артерий, глаз, грудины) или Штурге–Вебера (в сочетании с лептоменингеальной ангиомой с неврологическими расстройствами). Требуется направление к детскому хирургу для верификации (исключить гемангиому младенческую), а также для планирования лазерного удаления [3, с. 45–113; 7, с. 281–322; 17].
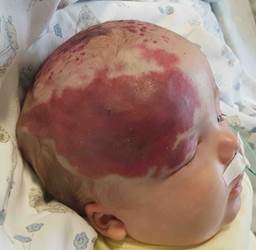
Рис. 3. Фотография капиллярной ангиодисплазии области головы. Из архива авторов
Врожденная мраморная кожа. Представляет собой изменение цвета кожи с множеством участков красного, синюшного, изредка даже черного цвета (рис. 4). Локализация может быть различной. Как правило, прогноз от стабильного до благоприятного с возможностью полной регрессии [18]. Крайне редко сопровождается атрофией кожи, язвенным и/или некротическим поражением элементов [19]. Требуется обращение к детскому хирургу для верификации диагноза, местного лечения при наличии язвенных поражений [12, 20].
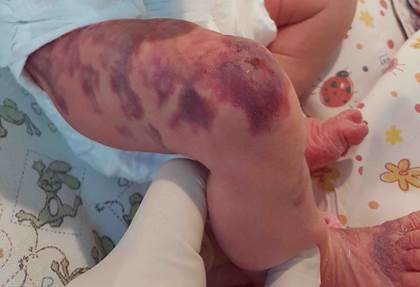
Рис. 4. Фотография врожденной кожной мраморной телеангиоэктазии. Из архива авторов
Пиогенная гранулема. Заболевание кожи, именуемое по классификации Международного общества по изучению сосудистых аномалий ISSVA 2018 г. пересмотра «дольчатая капиллярная гемангиома», характеризуется наличием красного пятна, которое как быстро увеличивается в диаметре, так и возвышается над уровнем кожи (рис. 5) [21]. При этом диаметр редко превышает 10 мм, чаще встречают размеры 3–5 мм. Элемент обычно одиночный. Быстрый рост и хрупкость поверхности приводят к раннему травмированию элемента с кровотечением [22]. Лечение только хирургическое (удаление или лазерная коагуляция), требуется скорейшая консультация детского хирурга [6, с. 165–167, 23].
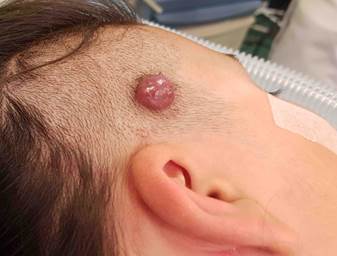
Рис. 5. Фотография пиогенной гранулемы височной области справа. Из архива авторов
Венозная мальформация. Наиболее редко встречающееся образование. Пятно синюшного цвета, нередко с подкожным компонентом, представляет собой различной формы деформированный участок венозной системы, в котором могут быть как отдельные сосуды, так и губкообразное скопление полостей [24]. Лечение сложное и индивидуальное. В последние годы преобладает тенденция к склерозирующим методикам [25]. Требуется направление к детскому хирургу в плановом порядке после обнаружения признаков венозной мальформации [26].
Резюмируя, можно сказать, что во всех случаях сосудистых пятен осмотр с проведением проб и формулирование показаний к выполнению ультразвукового исследования, МРТ или РКТ должны быть выполнены детским хирургом, что объясняется спецификой физикального осмотра и нередко сходной, на первый взгляд, клинической картиной описанных выше заболеваний. Длительное течение некоторых сосудистых новообразований предполагает в амбулаторном ведении пациента взаимодействие сосудистого хирурга и педиатра.
Следует отметить, что медицинских противопоказаний и ограничений жизнедеятельности у таких пациентов обычно не имеется. Ограничение физических нагрузок – лишь по переносимости их ребенком. Все описанные выше заболевания не являются противопоказаниями для проведения вакцинопрофилактики, в том числе в случаях длительного медикаментозного лечения гемангиом.
Выводы
1.Сосудистые новообразования кожи у детей представлены различными по морфологии заболеваниями, что определяет разную диагностическую и лечебную тактику для каждого случая.
2.В первичном обнаружении и верификации диагноза у детей с различными сосудистыми пятнами на коже важна роль педиатра амбулаторного звена.
2.Во всех случаях необходимости дифференциальной диагностики, планирования лечения и собственно лечебных мероприятий требуется тесная взаимосвязь педиатра и детского хирурга.
Информация о конфликте интересов и финансировании. Статья инициативная. Конфликта интересов не имеется.
Библиографическая ссылка
Нурмеев И.Н., Миролюбов Л.М., Морозов В.И., Кадриев А.Г., Закиров А.К., Осипов А.Ю., Гильмутдинов М.Р., Заялова Г.И. СОСУДИСТЫЕ «РОДИМЫЕ ПЯТНА» В ПРАКТИКЕ УЧАСТКОВОГО ПЕДИАТРА. АСПЕКТЫ ВЗАИМОДЕЙСТВИЯ С ДЕТСКИМ ХИРУРГОМ. // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=34028 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34028



